
Физические принципы ультразвуковой визуализации сердца. Физика ультразвука.
Ультразвук — это звук с частотой более 20 000 колебаний в секунду (или 20 кГц). Скорость, с которой ультразвук распространяется в среде, зависит от свойств этой среды, в частности, от ее плотности. Скорость распространения ультразвука в тканях человека при температуре 37°С равна 1540 м/с. Звук имеет волновую природу и его распространение подчиняется тем же законам, что и процесс распространения света. Знание этих основных законов существенно для понимания принципиальных основ эхокардиографии.
Если плотность, структура и температура одинаковы по всей среде, то такая среда называется гомогенной. В ней волны распространяются линейно. Различные среды обладают различными свойствами, из которых для нас особенно важным является акустический-импеданс. Акустический импеданс равен произведению плотности среды на скорость распространения в ней звука и характеризует степень сопротивления среды распространению звуковой волны. Скорость распространения ультразвуковой волны в тканях практически постоянна, поэтому в эхокардиографии акустический импеданс является лишь функцией плотности той или иной ткани. Разные ткани: миокард, перикард, кровь, створки клапанов и т. д. — имеют разную плотность. Даже при незначительном различии плотностей между средами возникает эффект раздела фаз. Ультразвуковая волна, достигшая границы двух сред, может отразиться от границы или пройти через нее. При этом:
1) угол падения равен углу отражения;
2) угол преломления не равен углу падения.
Чем меньше угол падения (т. е. чем ближе направление распространения звуковой волны к перпендикуляру), тем больше доля отраженных звуковых волн. Доля отраженного ультразвука определяется тремя факторами:
1. разностью акустического импеданса сред — чем больше эта разность, тем больше отражение;
углом падения - чем ближе он к 90°, тем больше отражение;
соотношением размеров объекта и длины волны — размеры объекта должны быть не менее 1/4 длины волны. Для измерения меньших объектов требуется ультразвук с большей частотой (т. е. с меньшей длиной волны).
Структуры, в которых происходит полное затухание ультразвуковых волн, иными словами, через которые ультразвук не может проникнуть, дают позади себя акустическую тень [shadowing]; при исследовании сердца такой эффект дают калъцифицированные структуры и протезированные клапаны сердца.
Ультразвуковой датчик
Датчик [transducer] — это устройство, преобразующее один вид энергии в другой. В эхокардиографии мы имеем дело с преобразованием электрической энергии в механическую и наоборот. В датчике это преобразование осуществляется специальным кристаллом — пьезоэлектрическим элементом. Пьезоэлектрический кристалл может посылать и принимать ультразвуковые волны. В- датчике пьезоэлектрический элемент находится между двумя электродами (плюс и минус). Проходящий через элемент электрический ток заставляет его то расширяться, то сжиматься и тем самым генерировать ультразвуковые волны. С другой стороны, приходящие ультразвуковые волны элемент преобразует в электрические импульсы, регистрируемые катодным осциллографом. Генерированный ультразвуковым датчиком, сигнал распространяется на некоторое расстояние, называемое ближней зоной"' [near field], в виде пучка параллельных волн, которые затем расходятся в так-называемой дальней зоне [far field]. Наилучшим образом могут быть исследованы объекты, находящиеся в ближней зоне: здесь выше интенсивность излучения и больше вероятность того, что ультразвуковые лучи распространяйся перпендикулярно границе раздела фаз. Интенсивность измеряется числом волн на единицу площади. Протяженность ближней зоны (1) зависит от радиуса датчика (г) и длины ультразвуковой волны А; 1 = г/А. Поскольку' А = V/f, где V — скорость распространения ультразвука в тканях, равная У=1540 м/с, a f— его частота,
В современных датчиках фокусировка ультразвуковых лучей осуществляется не оптическими линзами, а электронными средствами.
В общем виде процесс работы эхокардиографа может быть представлен следующим образом. В некоторый момент времени датчик посылает короткий ультразвуковой импульс. Импульс линейно распространяется в гомогенной среде до тех пор, пока не дойдет до границы раздела фаз, где происходит отражение или преломление ультразвуковых лучей. Через время, равное At, отраженный звук (эхо) вернется к датчику, который теперь работает как приемник. Зная скорость распространения звуковой волны (1540 м/с) и время, за которое звук прошел расстояние до границы фаз и обратно (At), можно вычислить расстояние между датчиком и этой границей (D):
Это соотношение между временем и расстоянием и лежит в основе метода ультразвуковой визуализации сердца. Обычно в эхокардиографии используют ультразвуковые импульсы длительностью около 1 микросекунды.
Интенсивность принятых эхо-сигналов может быть графически представлена на осциллоскопе (экране эхокардиографа) в различных режимах (рис. 1-1). Это могут быть электрические импульсы различной амплитуды; при этом по другой оси координат откладывается расстояние от датчика до исследуемых структур.
Такая форма графического представления эхо-сигналов получила название А-модального режима эхокардйографии (А — от "амплитуда"). Недостаток этого режима в том, что он не позволяет наблюдать движение. Изображение регистрирует расстояние между объектом и датчиком, измеренное данным сигналом в данный момент времени. Чтобы зарегистрировать движение какой-либо структуры, нужно представить на экране ее положение в разные моменты времени, соответствующие серии эхо-сигналов. А-модальное изображение не содержит временной оси координат и не может поэтому регистрировать движение. Для увеличения объема информации, содержащейся в изображении, интенсивность принятых эхо-сигналов представляют не в виде амплитуды, а в виде яркости свечения точки: чем больше интенсивность принятых эхо-сигналов, тем больше яркость свечения соответствующих им точек изображения. Такой режим называется В-модальным (В —ОТ "brightness", "яркость").
От этого режима легко перейти к режиму развертки яркости структур сердца по времени — к М-модальному режиму (М — от "motion", "движение"). В М-модальном режиме одна из двух пространственных координат заменена временной. Исторически М-модальное исследование было первым эхокардиографическим методом. В М-модальном режиме на экране эхокардиографа по вертикальной оси откладывается расстояние от структур сердца до датчика, а по горизонтальной оси — время. Датчик при М-модальном исследовании может посылать импульсы с частотой 1000 в секунду; это обеспечивает очень высокую частоту смены изображений (высокую временную разрешающую способность). М-модальное исследование даст представление о движении различных структур сердца, которые пересекаются одним ультразвуковым лучом. Главный недостаток М-модального исследования — одномерность.
Режим двумерного изображения сердца [two-dimensional], иначе называемый режимом изображения в реальном времени, тоже является развитием В-модального режима. В режиме двумерного изображения мы получаем на экране сечение сердца, состоящее из множества точек, соответствующих В-модальным эхокардиограммам при различных направлениях ультразвукового луча. Частота смены кадров при двумерном исследовании — от 25 до 60 в минуту.
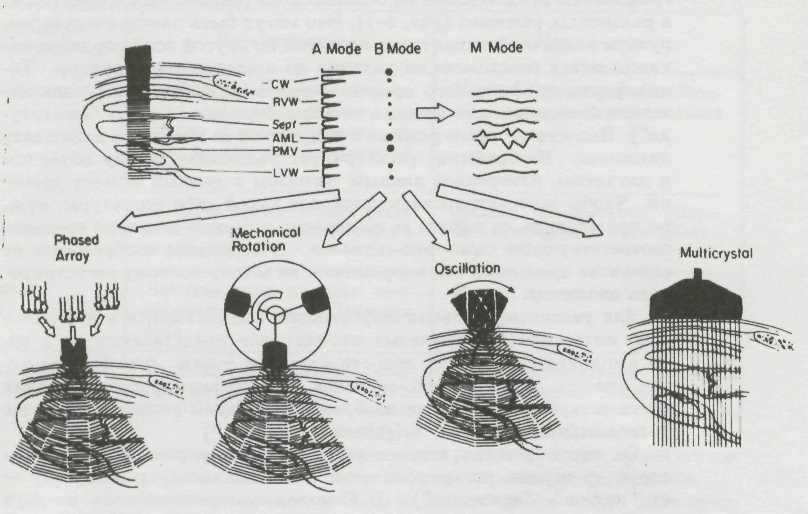
Рис. 1-1. Технические основы эхокардиографии: способы получения изображений.
Для успешного проведения ультразвукового обследования, распознавания полученного изображения и получения высококачественных эхо кардиограмм необходимо прежде всего хорошее знание ультразвуковой анатомии сердца.
Ультразвуковая анатомия сердца
Датчик располагают в третъем-четвертом межреберье по левому краю грудины и ставят в I позицию (рис. 2). Ультразвуковой луч последовательно пересекает переднюю грудную стенку, ткани переднего средостения, часть выносящего тракта правого желудочка, переднюю стенку аорты, полость аорты со створками аортального клапана, заднюю стенку аорты, полость левого предсердия и заднюю стенку левого предсердия. В данном положении датчика передней стенкой левого предсердия оказывается задняя стенка аорты. При положении II (ультразвуковой луч смешается вниз и латерально) в область исследования попадают последовательно сверху вниз: передняя стенка правого желудочка, полость правого желудочка, межжелудочковая перегородка, передняя створка митрального клапана, часть полости левого желудочка и задняя стенка сердца в зоне перехода волокон миокарда левого предсердия в миокард левого желудочка. В позиции III ультразвуковой луч проходит через правый желудочек и межжелудочковую перегородку, нижний край передней створки митрального клапана и ее хорды, заднюю створку митрального клапана и заднюю стенку левого желудочка.

Рисунок 2. Схема сечения сердца (сверху) и эхокардиограмма (снизу).
I - аорта; 2- левое предсердие; 3- митральный клапан; 4 - левый желудочек.
Эхо кардиография
Регистрацию эхокардиограммы начинают с правильного расположения
обследуемого на кровати и выбора оптимальной точки для датчика. Чаще всего больной находится в горизонтальном положении на спине, головной конец кровати приподнят примерно на 30°. Если сердце прикрыто легкими, глубина проникновения ультразвука в тело человека резко ограничена, а само исследование подчас невозможно. В этих случаях положение пациента следует изменить, прежде всего можно увеличить угол подъема головного конца кровати (вплоть до обследования больного в положении сидя). При неэффективности этого мероприятия допустим поворот пациента в левую латеральную
позицию (от легкого поворота влево до исследования на левом боку). Парастернальный доступ
Парастернальная позиция длинной оси левого желудочка (рис. 2-1)
Это позиция, из которой начинается эхокардиографическое исследование. Она предназначена в основном для изучения структур левых отделов сердца. Кроме того, под контролем двумерного изображения сердца в позиции парастернальной длинной оси левого желудочка производится большая часть М-модального исследования.
Датчик устанавливается слева от грудины в третьем, четвертом или пятом межреберъи. Структуры, представляющие в этой позиции наибольший интерес, — межжелудочковая перегородка, аортальный и митральный клапаны — обычно не могут быть одинаково хорошо видны на одном изображении. Поэтому требуется оптимизация изображений отдельных структур.
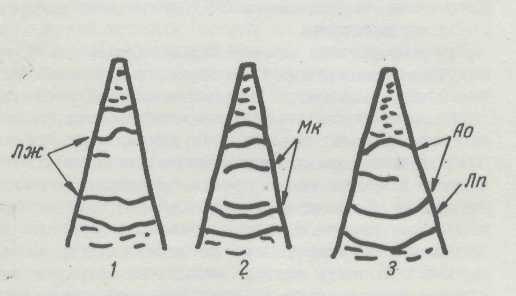
Рисунок 3. Схема поперечного сечения сердца.
1 — на уровне левого желудочка (Лж); 2 — на уровне митрального клапана (Мк); 3 — на уровне аорты (Ао); Лп — левое предсердие.
А

В
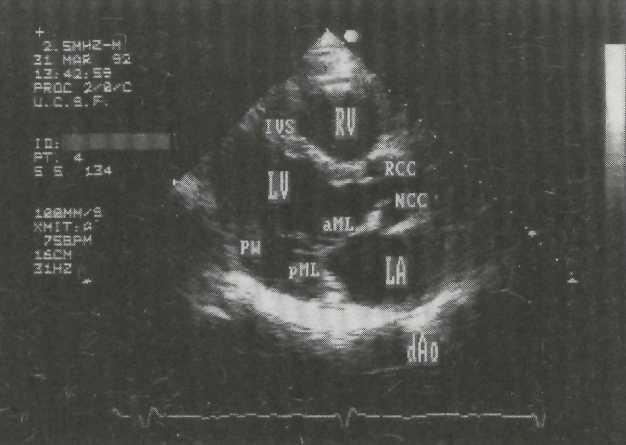
Рис. 2—1. Парастернальная позиция длинной оси левого желудочка с оптимальной визуализацией митрального клапана (2-1, А) и аортального клапана (2-1, В).
Рис. 2-2. М-модалъное исследование аортального клапана и левого предсердия. Левая коронарная створка аортального клапана не видна, а правая коронарная и некорокарная створки в систолу образуют "коробочку". Для правильного измерения передне-заднего размера левого предсердия ультразвуковой луч должен проходить перпендикулярно его
задней стенке.
Слайд 5
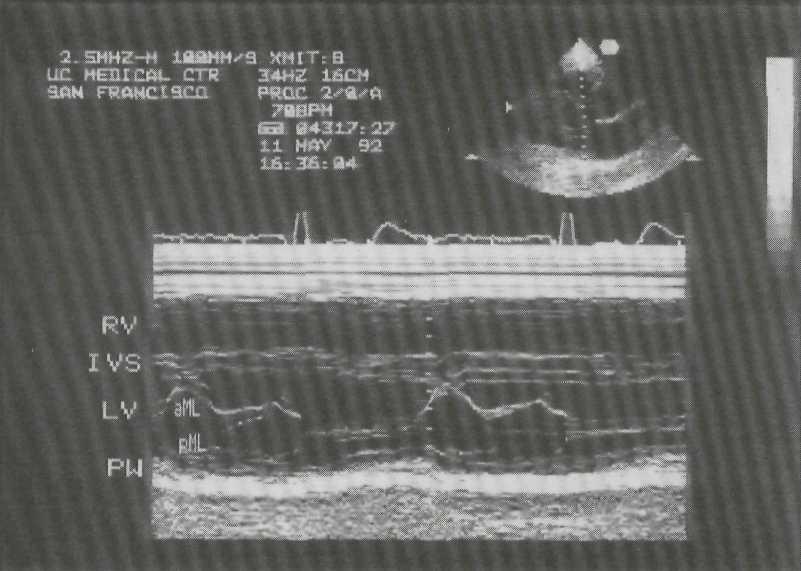
Рис. 2—3, М-модальное исследование правого желудочка, полости левого желудочка, митрального клапана. Движение передней створки митрального клапана отражает все фазы диастолического наполнения левого желудочка: максимальное открытие клапана в раннюю диастолу, частичное прикрытие в фазу диастаэиса, меньшее по амплитуде позднее открытие в фазу предсердной систолы. Движение задней створки митрального клапана зеркально отображает движение передней створки.
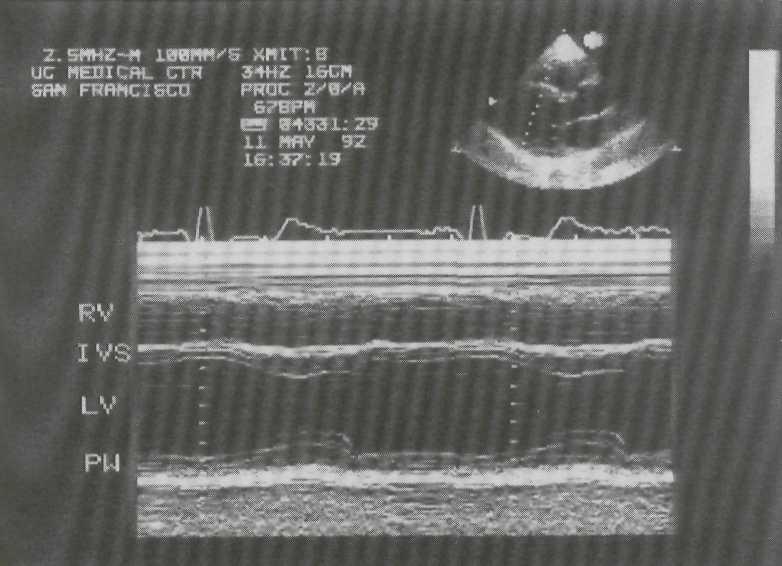
Рис. 2-4. М-модальное исследование полости левого желудочка. Для правильного измерения размеров полости и толщины задней стенки левого желудочка и толщины межжелудочковой перегородки необходимо, чтобы ультразвуковой луч проходил параллельно короткой оси левого желудочка.
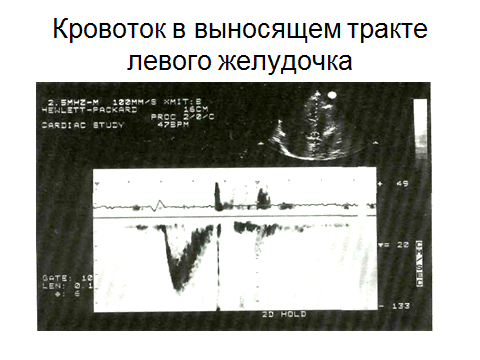
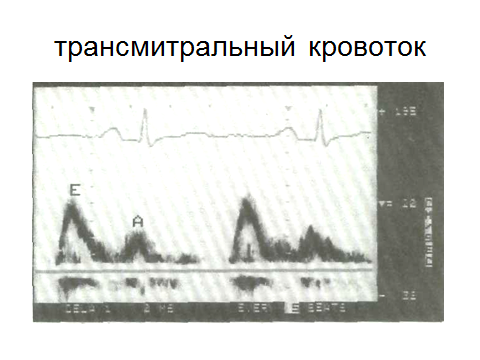
Допплер – эхокардиография:
Если движение эритроцитов направлено в сторону датчика, то частота отражаемого от них сигнала увеличивается;
если эритроциты движутся от датчика, то частота отражаемого от них сигнала уменьшается.
Таким образом, измерение абсолютной величины сдвига ультразвукового сигнала позволяет определить скорость и направление кровотока.
Рентгенологическое исследование сердца
Опубликовано 25.03.2012 | Автор: njgfkrf
В рентгеновском излучении сердце образует гомогенную тень, поскольку рентгевовская плотность тень образующих структур (крови, миокарда, клапанов, крупных сосудов и других) очень близка. Лишь по краям, где сердце или крупные сосуды соседствуют с рентгенпрозрачной легочной тканью, отчетливо различаются контуры при исследовании в любой проекции. Поэтому принято говорить о «сердечном контуре», о конфигурации сердца. Рентген сердца выполняется в прямой проекции, в боковой и в косых проекциях.
Во время рентгенологического исследования сердца в прямой проекции больной находится лицом к экрану (кассете с пленной) и спиной с рентгеновской трубке. В этой позиции правый контур сердца образуют аорта и верхняя полая вена (верхняя дуга) и правое предсердие (нижняя дуга). По левому контуру выделяют четыре дуги, которые образованы соответственно (сверху вниз): дугой аорты, легочной артерией, ушком левого предсердия и левым желудочком.
Во время рентгенологического исследования сердца в правой передней косой проекции правая половина туловища больного направлена к экрану таким образом, чтобы фронтальная плоскость и экран образовали угол в 45°. В этой позиции в ретрокардиальном пространстве на контур сердца выходят (сверху вниз): восходящая аорта, левое предсердие и правое предсердие, а в ретростернальном пространстве контурообразующими становятся — восходящая аорта, конус легочной артерии и левый желудочек. Эта позиция подходит лучше всего для оценки левого предсердия при помощи контрастирования пищевода бариевой взвесью.
Рентген сердца проведенный в левой передней косой позиции угол между фронтальной плоскостью и плоскостью экрана также составляет 45°, но вперед направлено уже левое плечо. В этой позиции контур сердца в ретростернальном пространстве образуют (сверху вниз): передняя стенка восходящей аорты, правое предсердие и правый желудочек, а в ретрокардиальном пространстве находятся левая легочная артерия, левое предсердие и левый желудочек.
Рентгенологическое исследование сердца в боковой позиции (90°) передний контур образуют легочная артерия и правый желудочек, а на заднем контуре находятся левое предсердие и левый желудочек.
В последние 15-20 лет в диагностической радиологии произошла технологическая революция, связанная главным образом с разработкой принципиально новых способов изучения сердца. В 70-е годы были созданы ультразвуковые приборы, работающие в режиме реального времени С их помощью удалось заглянуть внутрь полостей сердца, изучить движение клапанов и различных участков сердечной мышцы.Динамическая сцинтиграфияоткрыла путь к оценке миокардиального кровотока и измерению сократимости отдельных сегментов желудочков сердца. В 80-е годы в практику кардиологии вошли компьютерные способы получения изображений: дигитальная коронаро- и вентрикулография, компьютерная томография, синхронизированная с работой сердца, магнитно-резонансная томография. Более того, рентгенологи получили специальные катетеры для пластики сосудов и лазерные устройства для выпаривания атеросклеротических бляшек. Тем самым они соединили методы диагностики с лечебными манипуляциями. Так пришли клучевой кардиологиизрелость и полное признание.
Лучевая анатомия сердца
Лучевое исследование морфологии сердца и магистральных сосудов можно производить с применением неинвазивной и инвазивной техники. К неинвазивным методам относятся: рентгенография и рентгеноскопия; ультразвуковые исследования; компьютерная томография; магнитно-резонансная томография; сцинтиграфия и эмиссионная томография (одно- и двухфотонная). Инвазивными процедурами являются: искусственное контрастирование сердца венозным путем - ангиокардиография; искусственное контрастирование левых полостей сердца артериальным путем - вентрикулография, коронарных артерий - коронарография и аорты - аортография.
Нормальная рентген анатомия сердца
Лучевое исследование функции сердца
У здорового человека примерно 1 раз в секунду по миокарду распространяется волна возбуждения - происходит сокращение и затем расслабление сердца. Самым простым и доступным методом их регистрации является рентгеноскопия. Она позволяет визуально оценить сокращения и расслабления сердца, пульсацию аорты и легочной артерии. При этом, меняя положение пациента за экраном, можно вывести на контур, т.е. сделать краеобразующими, все отделы сердца и сосудов. Однако в последнее время в связи с развитием ультразвуковой диагностики и широким внедрением ее в клиническую практику роль рентгеноскопии в изучении функциональной деятельности сердца из-за существующей при ней достаточно высокой лучевой нагрузки заметно уменьшилась.
Рентген исследование функции сердца
Лучевые симптомы поражения сердца
Как видно из изложенного выше, врач-кардиолог благодаря лучевым методам получает обширную информацию о морфологии и функции сердца и магистральных сосудов, объективные данные о малейших отклонениях от нормы. На основании многочисленных выявленных симптомов и строится окончательный клинический диагноз болезни. Целесообразно рассмотреть признаки патологии сердца, которые наиболее часто наблюдает врач общей практики. Это в основном рентгенологические симптомы изменения положения, формы, величины и сократительной функции сердца.
Рентген симптомы поражения сердца
Лучевая картина поражений сердца
Ишемическая болезнь сердца. Инфаркт миокарда
Ишемическая болезнь сердца обусловлена нарушением коронарного кровотока и постепенным снижением сократимости миокарда в зонах ишемии. Нарушения сократительной функции миокарда могут быть выявлены с помощью различных методов ультразвуковой диагностики. Самый простой и доступный из них - эхокардиография. При этом определяется неравномерность сокращений различных участков стенки левого желудочка. В зоне ишемии обычно наблюдается снижение амплитуды движения стенки желудочка во время систолы. Уменьшены толщина межжелудочковой перегородки и систолическое утолщение миокарда. Фракция выброса левого желудочка уменьшена при усилении сокращений левого желудочка (в дальнейшем снижается и фракция выброса правого желудочка). Локальные нарушения сократимости наблюдают в тот период, когда еще нет выраженных признаков недостаточности кровообращения.
Митральные пороки
Лучевая диагностика митральных пороков сердца строится в основном на ультразвуковых и рентгенологических данных. При недостаточности митрального клапана не происходит полного смыкания его створок во время систолы, что ведет к забрасыванию крови из левого желудочка в левое предсердие. Последнее переполняется кровью, давление в нем повышается. Это отражается на легочных венах, которые впадают в левое предсердие, - развивается венозное полнокровие легких. Повышение давления в малом круге передается на правый желудочек. Его перегрузка приводит к гипертрофии миокарда. Левый желудочек также расширяется, поскольку при каждой диастоле он принимает увеличенный объем крови.
Аортальные пороки
При недостаточности аортального клапана его створки не обеспечивают герметичности левого желудочка: в диастолу часть крови из аорты возвращается в его полость. Возникает диастолическая перегрузка левого желудочка. На ранних этапах формирования порока компенсация осуществляется за счет увеличения ударного объема. Увеличенный выброс крови приводит к расширению аорты, преимущественно в ее восходящей части. Развивается гипертрофия миокарда левого желудочка.
Врожденные пороки
В руководствах по внутренним болезням и хирургии содержится описание многочисленных аномалий развития сердца и больших сосудов (врожденных пороков). В их распознавании важную, а иногда и решаюшую роль играют лучевые методы. Уже при обычном рентгенологическом исследовании устанавливают положение, величину и форму сердца, аорты, легочной артерии, верхней полой вены и характер их пульсации.
Перикардиты
Сухой перикардит первоначально не дает симптомов при исследовании методами лучевой диагностики. Однако по мере утолщения и уплотнения листков перикарда его изображение появляется на сонограммах и компьютерных томограммах. Значительные перикардиальные сращения ведут к деформации тени сердца на рентгенофаммах. Особенно ярко вырисовываются отложения извести в перикардиальных швартах. Иногда сердце на рентгенограммах словно заключено в известковую скорлупу («панцирное сердце»).
Ишемическая болезнь сердца. Инфаркт миокарда
Ишемическая болезнь сердца обусловлена нарушением коронарного кровотока и постепенным снижением сократимости миокарда в зонах ишемии. Нарушения сократительной функции миокарда могут быть выявлены с помощью различных методов ультразвуковой диагностики. Самый простой и доступный из них - эхокардиография. При этом определяется неравномерность сокращений различных участков стенки левого желудочка. В зоне ишемии обычно наблюдается снижение амплитуды движения стенки желудочка во время систолы. Уменьшены толщина межжелудочковой перегородки и систолическое утолщение миокарда. Фракция выброса левого желудочка уменьшена при усилении сокращений левого желудочка (в дальнейшем снижается и фракция выброса правого желудочка). Локальные нарушения сократимости наблюдают в тот период, когда еще нет выраженных признаков недостаточности кровообращения.
Ценные сведения о кровотоке в сердечной мышцепозволяют получить радионуклидные исследования - перфузионная сцинтиграфия и однофотонная эмиссионная томография. С помощью этих методик может быть получена не только качественная, но и, что особенно важно, количественная характеристика глубины поражения сердечной мышцы. Особенно эффективны бета-дионуклидные методы при выполнении нагрузочных тестов, в частности велоэргометрической пробы. Сцинтиграммы сТ1-хлоридом выполняют дважды: сразу же после физической нагрузки и после отдыха (в течение 1 - 2 ч). У больных с ишемией миокарда исходная сцинтиграмма показывает пониженную фиксацию РФП. Нормализация сцинтиграфической картины после отдыха свидетельствует о преходящем нарушении кровообращения - стрессиндуцированной ишемии. Если ранее зарегистрированный дефект накопления РФП сохраняется, то отмечается стойкая утрата кровообращения, обычно в результате образования рубца на миокарде.
Компьютерная томографиятакже может оказаться полезной в диагностике ишемической болезни сердца. Зона ишемизированной мышцы в условиях внутривенного контрастирования имеет более низкую плотность и характеризуется запаздыванием пика контрастирования. В этой зоне уменьшено систолическое утолщение миокарда, снижена подвижность внутреннего контура стенки желудочка.
Окончательное заключение о состоянии коронарного кровотока делают на основании результатов коронорографии.По рентгеновским снимкам можно опознать заполненные контрастным веществом венечные артерии с их ветвями 1-3-го порядка, установить локализацию и характер патологических изменений (сужение и извилистость сосудов, неровность их контуров, окклюзию при тромбозе, наличие краевых дефектов в местах атеросклеротических бляшек, состояние коллатералей). Однако основное назначение коронарографии - определение необходимости и выработка тактики проведения транслюминальной ангиопластики либо сложного оперативного вмешательства - аортокоронарного шунтирования.
Основное клиническое проявление ишемии миокарда, как известно, - постоянные или рецидивирующие боли в области сердца. Однако схожие боли могут возникать при миокардиопатиях, стенозе аортального устья, сухом перикардите, заболеваниях легких и диафрагмы, двигательных расстройствах пищевода и нейроциркуляторных нарушениях. Ниже в виде диагностической программы представлена тактика лучевого обследования при дифференциальной диагностике этих патологических состояний.
Одним из широко применяемых способов лечения ишемической болезни, вызванной стенозом или обструкцией коронарной артерии либо ее ветви, является чрескожная транслюминальная ангиопластика. В суженный сегмент сосуда под рентгенологическим контролем вводят тонкий катетер с баллоном. Раздуванием баллончика добиваются уменьшения или ликвидации стеноза и восстановления коронарного кровотока.
Острый инфаркт миокардараспознают на основании клинической картины, результатов электрокардиографии, исследования кардиоспецифических энзимов и концентрации миоглобина в сыворотке крови. Однако в сомнительных случаях, а также для уточнения локализации и объема инфаркта и состояния легочного кровообращения используют лучевые методы. Уже в палате или реанимационном отделении можно произвести рентгенографию грудной полости. Сразу после инфаркта на снимках отмечается увеличение тени сердца, наблюдается венозное полнокровие легких, особенно в верхних долях, вследствие снижения насосной функции сердца. При ухудшении состояния больного полнокровие переходит в интерстициальный отек или смешанный интерстициально-альвеолярный отек легких. По мере улучшения состояния больного явления отека и полнокровия легких исчезают. В первые 2 нед после инфаркта размеры сердца на повторных рентгенограммах уменьшаются приблизительно на четверть, причем у молодых людей это происходит медленнее, чем у более пожилых лиц.
Ультразвуковое исследование также может быть выполнено у постели больного. В первые же часы заболевания удается выявить зоны общего или локального нарушения сократимости левого желудочка, отметить его расширение. Особенно характерно появление участка гипокинезии в зоне нарушения кровоснабжения при гиперкинезии интактных соседних участков. Важны повторные ультразвуковые исследования, чтобы отличить свежий инфаркт от рубцовых изменений. Сонография позволяет распознать такие осложнения инфаркта, как разрыв папиллярных мышц с нарушением функции митрального клапана и разрыв межжелудочковой перегородки.
Прямая визуализация миокарда может быть достигнута при сцинтиграфии или однофотонной эмиссионной томографии. Ишемизированная зона способна накапливать Тс-пирофосфат и создавать таким образом ограниченный участок гиперфиксации (позитивная сцинтиграфия). При введении больному Т1-хлорида сцинтиграфическая картина сердца противоположна: на фоне нормального изображения сердечной мышцы определяется дефект накопления РФП (негативная сцинтиграфия).
Лучевые методы необходимы для распознавания постинфарктной аневризмы. При ультразвуковом сканировании и КТ отмечаются истончение стенки желудочка в области аневризмы, парадоксальная пульсация этого участка стенки, деформация полости желудочка и снижение фракции выброса. Допплерография позволяет обнаружить вихревые движения крови в аневризме и снижение скорости кровотока в области верхушки желудочка. Как на сонограммах, так и на компьютерных томограммах могут быть обнаружены внутрисердечные тромбы. Определить зону инфаркта миокарда и получить прямое изображение аневризмы сердца можно с помощью МРТ.
Митральные пороки
Лучевая диагностика митральных пороков сердцастроится в основном на ультразвуковых и рентгенологических данных. При недостаточности митрального клапана не происходит полного смыкания его створок во время систолы, что ведет к забрасыванию крови из левого желудочка в левое предсердие. Последнее переполняется кровью, давление в нем повышается. Это отражается на легочных венах, которые впадают в левое предсердие, - развивается венозное полнокровие легких. Повышение давления в малом круге передается на правый желудочек. Его перегрузка приводит к гипертрофии миокарда. Левый желудочек также расширяется, поскольку при каждой диастоле он принимает увеличенный объем крови.
Рентгенологическая картина недостаточности митрального клапана складывается из изменений самого сердца и легочного рисунка. Сердце приобретает митральную форму. Это означает, что талия его сглаживается, а правый сердечно-сосудистый угол располагается выше обычного уровня. Вторая и третья дуги левого контура сердечной тени выступают в легочное поле в связи с расширением легочного конуса и ствола легочной артерии. Четвертая дуга этого контура удлиняется и приближается к срединно-ключичной линии. При выраженной недостаточности клапана определяется расширение легочных вен как проявление венозного полнокровия легких. На снимках в косых проекциях вырисовывается увеличение правого желудочка и левого предсердия. Последнее оттесняет кзади пищевод по дуге большого радиуса.
Ценность ультразвукового исследования определяется тем, что морфологическая картина дополняется данными о внутрисердечной гемодинамике. Выявляется расширение левого предсердия и левого желудочка. Амплитуда открытия митрального клапана увеличена, над его створками регистрируются вихревые движения крови. Стенка левого желудочка утолщена, его сокращения усилены, причем в систолу определяется обратный (регургитационный) поток крови в левое предсердие.
При сужении митрального отверстия затруднен ток крови из левого предсердия в левый желудочек. Предсердие расширяется. Остающаяся в нем при каждой систоле кровь препятствует опорожнению легочных вен. Возникает венозный легочный застой. При умеренном повышении давления в малом круге происходит лишь увеличение калибра легочных вен и расширение ствола и основных ветвей легочной артерии. Однако если давление достигает 40-60 мм рт.ст., то возникает спазм легочных артериол и мелких ветвей легочной артерии. Это ведет к перегрузке правого желудочка. Он должен преодолеть два барьера: первый - на уровне стеноза митрального клапана и второй - на уровне спазмированных артериол.
При рентгенографическом исследовании в случае стеноза митрального отверстия также наблюдается митральная конфигурация сердца, но она отличается от недостаточности митрального клапана. Во-первых, талия сердца не только сглажена, но даже выбухает за счет легочного конуса, ствола легочной артерии и ушка левого предсердия. Во-вторых, четвертая дуга левого контура сердца не удлинена, так как левый желудочек не увеличен, а, наоборот, содержит меньше крови, чем в норме. Корни легких расширены за счет ветвей легочной артерии. Следствием лимфостаза и отека междольковых перегородок являются узкие тонкие полоски в нижненаружных отделах легочных полей - так называемые линии Керли.
Наиболее показательна ультразвуковая картина стеноза митрального отверстия. Левое предсердие расширено. Створки митрального клапана утолщены, их изображение на сонограммах может быть слоистым. Понижена скорость диастолического прикрытия створок митрального клапана, причем задняя створка начинает двигаться в одном направлении с передней (в норме - наоборот). При допплерографии контрольный объем располагают прежде всего над митральным клапаном. Кривая допплерограммы уплощена, в выраженных случаях поток крови имеет турбулентный характер.
Как при рентгенологическом исследовании, так и при сонографии могут быть обнаружены отложения извести в митральном кольце. На сонограммах они обусловливают сильные эхосигналы, на рентгенограммах - глыбчатые тени неправильной формы, нередко группирующиеся в кольцо неравномерной ширины. Наибольшей чувствительностью в выявлении кальциноза обладает КТ, особенно выполняемая на электронно-лучевом томографе. Она позволяет регистрировать даже микрокальциноз. Кроме того, КТ и сонография дают возможность определить образование тромба в левом предсердии.
В изолированном виде каждый из митральных пороков встречается нечасто. Обычно наблюдается сочетанное поражение с формированием недостаточности митрального клапана и одновременно стеноза отверстия. Подобные сочетанные пороки обладают чертами каждого из них. Своеобразным патологическим состоянием митрального клапана является его пролабирование, т.е. провисание одной или обеих его створок в полость левого предсердия в момент сокращения левого желудочка. Это состояние распознают при ультразвуковом исследовании в режиме реального времени.
Аортальные пороки
При недостаточности аортального клапана его створки не обеспечивают герметичности левого желудочка: в диастолу часть крови из аорты возвращается в его полость. Возникает диастолическая перегрузка левого желудочка. На ранних этапах формирования порока компенсация осуществляется за счет увеличения ударного объема. Увеличенный выброс крови приводит к расширению аорты, преимущественно в ее восходящей части. Развивается гипертрофия миокарда левого желудочка.
При рентгенологическом исследовании определяется аортальная форма сердца. Талия сердца в результате удлинения и выпуклости дуги левого желудочка заметно углублена, подчеркнута. При сонографии сразу бросаются в глаза глубокие и быстрые сокращения левого желудочка и столь же размашистая пульсация восходящей аорты. Полость левого желудочка расширена, диаметр надклапанного отдела аорты увеличен. Важны и дополнительные данные: гипертрофия миокарда левого желудочка и мелкоамплитудные колебания передней створки митрального клапана от возвратной волны крови.
При другом аортальном пороке - стенозе устья аорты - левый желудочек не опорожняется полностью в фазу систолы. Остаток крови вместе с притекающей из левого предсердия кровью создает дополнительный объем, в результате чего полость левого желудочка расширяется, поэтому на рентгенограммах сердце принимает аортальную форму. Дуга левого желудочка закруглена и смещена влево. Параллельно расширяется восходящая часть аорты, поскольку в нее через суженное отверстие устремляется сильная струя крови. В целом картина похожа на аортальную недостаточность, однако имеется отличительный признак: если провести рентгеноскопию, то вместо быстрых и глубоких сокращений сердца наблюдаются медленные и напряженные движения стенки левого желудочка. Естественно, что данный признак - различие в характере движения желудочной стенки при двух видах аортального порока - должен быть выявлен при ультразвуковом исследовании, а рентгеноскопия допустима лишь в отсутствие данных эхокардиографии.
На сонограммах хорошо видны увеличение размеров камеры левого желудочка и утолщение миокарда, отчетливо выявляются уплотненные створки аортального клапана и уменьшенное их расхождение в систолу Одновременно отмечается выраженный турбулентный характер потока крови на уровне аортального клапана и в надклапанном пространстве. При аортальных пороках, особенно при стенозе, возможны отложения извести в области фиброзного кольца и створок клапана Их обнаруживают как при рентгенологическом исследовании - на рентгенограммах, томограммах, компьютерных томограммах, так и на сонограммах.
Сочетание стеноза и недостаточности аортального клапана как при рентгенологическом, так и при ультразвуковом исследовании проявляется комбинацией признаков каждого из пороков. Следует отметить, что к аортальной конфигурации сердца на рентгенограммах ведут не только аортальные пороки, но и такие заболевания, как гипертоническая болезнь, атеросклероз аорты.
К числу интервенционных вмешательств при пороках сердца, в основном при митральном стенозе, относится вальвулопластика. С этой целью используют баллонный катетер: при раздувании баллона разрываются спайки между клапанами.
Врожденные пороки
В руководствах по внутренним болезням и хирургии содержится описание многочисленных аномалий развития сердца и больших сосудов (врожденных пороков). В их распознавании важную, а иногда и решаюшую роль играют лучевые методы. Уже при обычном рентгенологическом исследовании устанавливают положение, величину и форму сердца, аорты, легочной артерии, верхней полой вены и характер их пульсации. Например, при аномальном венозном дренаже легких на фоне нижних отделов правого легкого вырисовывается крупная вена, которая не направляется в левое предсердие, а в виде изогнутого ствола следует к диафрагме (симптом «ятагана») и далее в нижнюю полую вену. Отчетливо регистрируются такие аномалии, как обратное расположение внутренних органов, декстрокардия, недоразвитие левой ветви легочной артерии и др. Особое значение имеет оценка кровенаполнения легких. При таких пороках, как открытый артериальный (боталлов) проток, аортопульмональное окно, дефект межпредсердной или межжелудочковой перегородки, комплекс Эйзенменгера, наблюдается переток крови в малый круг (левоправый шунт), поскольку кровяное давление в левом желудочке и аорте выше, чем в системе легочной артерии. Следовательно, при анализе рентгенограммы в глаза сразу же бросается артериальное полнокровие легких, и наоборот, при тех пороках, при которых нарушено поступление крови в малый круг (тетрада и триада Фалло, стеноз легочной артерии, аномалия Эбштейна), отмечается снижение васкуляризации легких. Допплерография с цветовым картированием и магнитно-резонансная ангиография дают возможность проводить прямую регистрацию движения крови и объемной скорости кровотока в камерах сердца и больших сосудах.
Добавим в заключение, что лучевые исследования весьма важны как для контроля за течением послеоперационного периода, так и для оценки отдаленных результатов лечения.
Перикардиты
Сухой перикардит первоначально не дает симптомов при исследовании методами лучевой диагностики. Однако по мере утолщения и уплотнения листков перикарда его изображение появляется на сонограммах и компьютерных томограммах. Значительные перикардиальные сращения ведут к деформации тени сердца на рентгенофаммах. Особенно ярко вырисовываются отложения извести в перикардиальных швартах. Иногда сердце на рентгенограммах словно заключено в известковую скорлупу («панцирное сердце»).
Накопление жидкости в перикарде уверенно распознают с помощью методов ультразвуковой диагностики. Основным признаком является наличие эхосвободной зоны между задней стенкой левого желудочка и перикардом, а при большем объеме жидкости - и в области передней стенки правого желудочка и позади левого предсердия. Амплитуда движений перикарда, естественно, значительно снижается.
Столь же уверенно диагностируют сердечный выпот при КТ и МРТ. По данным КТ до некоторой степени можно судить и о характере выпота, так как примесь крови повышает поглощение рентгеновского излучения.
Накопление жидкости в полости перикарда ведет к увеличению тени сердца на рентгенограмме. Тень органа принимает треугольную форму, теряется изображение дуг сердца. При необходимости дренирования перикардиальной полости его проводят под ультразвуковым контролем.
Увеличение тени сердца
Опубликовано 25.03.2012 | Автор: njgfkrf
Гипертрофия и дилатация левого желудочка вследствие его перегрузки давление (артериальная гипертония, аортальный стеноз) вначале проявляется в прямой проекции увеличением тени сердца за счет расширения левой нижней дуги. Дуга аорты выбухает, что дает увеличение тени сердца на рентгене. Прогрессирование к миогенной дилатации увеличивает левую нижнюю дугу и степень округления верхушки, которая смешается к низу (каудально). Иногда увеличивается правая нижняя дуга за счет смещения правого желудочка расширенным левым желудочком.
Гипертрофия и дилатация ЛЖ вследствие его перегрузки объемом (недостаточность аортального клапана, недостаточность митрального клапана и др.) в передней проекции вначале проявляется увеличением тени сердца за счет удлинения нижней левой дуги и лишь на поздних стадиях — округлением верхушки. Дилатация левого желудочка хорошо заметна в боковой проекции. Признаком аортальной недостаточности является выраженная пульсация аорты при рентгеноскопии.
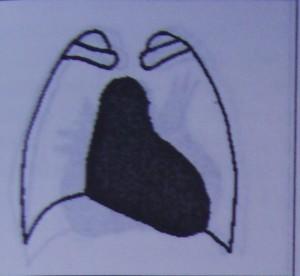
Рис.4.36 Увеличение тени сердца за счет удлинения нижней дуги левого контура и смещение вниз закругленной верхушки вследствие гипертрофии левого желудочка. Дилатация левого желудочка обычно сопровождается увеличением диастодичесного давления в нем, увеличением давления в левом предсердии с последующим его расширением. Поэтому увеличение левого предсердия при наличии выраженной дилатации левого желудочка не является характерным только для митрального порока сердца.
Увеличение тени сердца за счет правого желудочка (при стенозе легочной артерии, при первичной или вторичной легочной гипертензии) может проявляться на снимке в прямой проекции смещением вправо нижней дуги правого контура. Чаще же, вследствие краниального смещения гипертрофированного правого желудочка (каудальному смещению препятствует диафрагма), смещается вверх (краниально) конус легочной артерии, выбухающий в среднем отделе левого контура. Увеличение тени сердца за счет левого контура на этом уровне может стать прямолинейным или даже выпуклым латерально. В случае крайней выраженности гипертрофии увеличенный правый желудочек может сместить левый желудочек и стать контуро — образующим по левому краю (левая нижняя дуга).
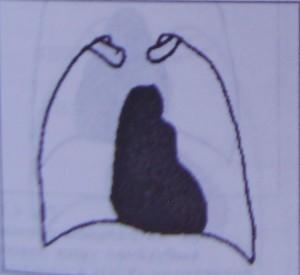
Рис.4.37 Выбухание легочного ствола и левой артерии по левому контуру сердца у больного со стенозом клапана легочной артерии (постстенотическое расширение). В боковой и в косой проекциях на рентгене сердца расширение ПЖ проявляется уменьшением ретростернального пространства. Левое предсердие увеличивается (при митральных пороках, реже при мерцательной аритмии без клапанного поражения) вправо и кзади, но в прямой проекции его увеличение чаще всего проявляется по левому контуру сердца: выбухание ушка ЛП сглаживает «талию» сердца (так называемая «митральная конфигурация» сердца).
По правому контуру увеличение ЛП может дать двойной контур нижней дуги: сильно увеличенное левое предсердие может выйти за край правого предсердия или может оставаться внутри контура правого предсердия, создавая при этом дополнительную дугу вследствие увеличенной рентгенплотности расширенного, содержащего много крови левого предсердия. Другим признаком расширения ЛП является краниальное смещение левого главного бронха, которое является довольно специфичным, но наблюдается лишь в 50% случаев выраженной атриомегалии.
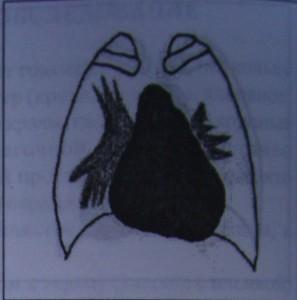 Рис.4.38
Схема рентгенограммы сердца при
дефекте межпредсердной перегородки.
Отмечается расширение левой легочной
артерии и расширение правых полостей.
В
прямой косой проекции увеличенное ДП
выбухает в ретрокардиальное пространство,
смещая на рентгене контрастированный,
пищевод к позвоночнику. Считая, что дуга
смешения пищевода имеет меньший радиус
при митральном стенозе и большой радиус
при атриомегалии, обусловленной
недостаточностью митрально
клапана.
Увеличенное правое предсердие
смешается большое правое и в прямой
проекции проявляется выбухание нижней
правой дуги, а значительная атриомегалия
может вызывать так же расширение и
увеличение тени сердца в право.
Рис.4.38
Схема рентгенограммы сердца при
дефекте межпредсердной перегородки.
Отмечается расширение левой легочной
артерии и расширение правых полостей.
В
прямой косой проекции увеличенное ДП
выбухает в ретрокардиальное пространство,
смещая на рентгене контрастированный,
пищевод к позвоночнику. Считая, что дуга
смешения пищевода имеет меньший радиус
при митральном стенозе и большой радиус
при атриомегалии, обусловленной
недостаточностью митрально
клапана.
Увеличенное правое предсердие
смешается большое правое и в прямой
проекции проявляется выбухание нижней
правой дуги, а значительная атриомегалия
может вызывать так же расширение и
увеличение тени сердца в право.

Рис. 4.39 При митральном стенозе выбухание ушка левого предсердия (УЛП) в середине левого контура сердца приводит к сглаживанию талии сердца так называемая митральная конфигурация сердца.
Следует отметить, что изолированное поражение клапанов правого сердца у взрослых встречается редко. Как правило, это поражение клапанов легочного ствола и/или трехстворчатого клапана в рамках септического эндокардита (чаще у наркоманов), но также может быть и при карциноидном синдроме.
Увеличение тени сердца во всех направлениях может быть обусловлено увеличением его камер (реже одной из камер) или накоплением значительного количества жидкости в перикарде.
При первичном поражении миокарда (тяжелые миокардиты, дилатационная кардиомиопатия), но также и при тяжелых пороках сердца, декомпенсированном гипертоническом сердце (декомпенсация сердца вследствие перегрузки), при декомпенсированной ИБС (ишемическое поражение миокарда) тень сердца значительно расширяется в поперечном направлении. Основание тени, прилегающее к диафрагме, значительно увеличивается, сглаживаются и становятся трудноразличимыми дуги по контурам, увеличивается более 0,5 кардиоторакальный индекс (отношение максимального поперечного размера сердца к поперечнику грудной, клетки на уровне куполов диафрагмы).
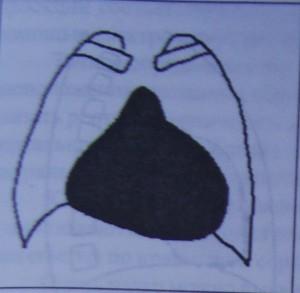 Рис.4.40
Изображение сердца при накоплении
большого количества жидкости в перикарде.
Рис.4.40
Изображение сердца при накоплении
большого количества жидкости в перикарде.
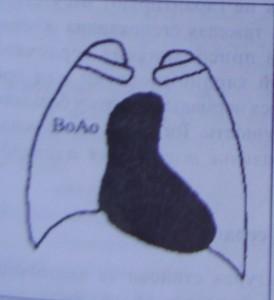
Рис.4.41 Расширение восходящей аорты (ВоАо) при стенозе аортального клапана смещает право верхнюю дугу правого контура. Определить этиологию кардиомегалии, основываясь лишь на рентгено¬логических, признаках, на этой стадии не представляется возможным.
Жидкость в перикарде проявляется рентгенологически, лишь когда накапливается в значительном количестве (как правило, свыше 500 мл). Тень сердца увеличивается (расширяется) во всех направлениях (в прямой проекции и вправо, и влево) в нижней ее части. Как следствие тень сердца приобретает «треугольную форму» с основанием треугольника, расположенным на диафрагме. Подобие с треугольником усиливается сглаживанием дуг но контурам — последние становятся более похожими на прямые линии. Такую тень принято сравнивать также с трапецией — «трапецие¬видная конфигурация» сердца.При этом в боковой проекции отмечается увеличенная во все стороны тень сердца, значительно сужающая ретростернальное и ретрокардиальное пространство.
При рентгенологическом исследовании сердца или рентгенокимографии отмечается значительное уменьшение или полное исчезновение пульсации сердца. При этом важное диагностическое значение имеет сочетание очень слабой пульсации левой нижней дуги с нормальной пульсацией дуги аорты (остающейся непокрытой жидкостью), а также отсутствие признаков застоя в легких.
Расширение восходящей аорты (аневризмы, постстенотическое расширение) проявляется латеральным смещением правой верхней дуги. Сосудистый пучок также расширяется и при склерозировании аорты, при котором одновременно отмечается его удлинение (дуга аорты смещена краниально, многая достигая тени левой ключицы). Нормальные размеры тени сердца никак не гарантируют отсутствие сердечного заболевания. Например, даже очень тяжелая стенокардия обычно не вызывает кардиомегалии, кроме случаев присоединения сердечной декомпенсации; также и при рестриктивной кардиомиопатии или при констриктивном перикардите — тень сердца остается нормальной, хотя у больного может быть очень тяжелая сердечная недостаточность. Тогда как расширение сероечяой тени несомненно указывает на наличие поражения миокарда иди перикарда.
Рубрика: Основные жалобы| Метки:рентген сердца,увеличение тени сердца|Добавить комментарий
