
- •Міністерство охорони здоров‘я україни
- •Зміст модулю 3
- •Тема 2. Гемобластози у дітей
- •Тема 3. Геморагічні захворювання у дітей
- •Тема 1: Залiзо-, бiлково- та вітамінодефіцитні анемії у дітей
- •Залізодефіцитна анемія (зда) Обмін заліза у організмі дитини.
- •Тема 2: Гемобластози у дітей.
- •Лейкемії
- •Лімфоми у дітей.
- •Класифікація
- •Клініка
- •1. Гострий регіонарний лімфаденіт
- •2. Гострий гнійний лімфаденіт
- •5.Специфічний туберкульозний лімфаденіт (скрофулюс)
- •6.Лімфаденіт після бцж вакцинації
- •7.Лімфаденіт при хворобі котячої подряпини (доброякісний інокуляційний лімфатичний ретикульоз або фенільоз )
- •Генералізоване збільшення лв
- •2.Інфекційний мононуклеоз.
- •5.Набутий токсоплазмоз
- •6.Бруцельоз
- •7.Віл – інфекція
- •1.Алергічний субсепсис Вісслера Фанконі
- •2.Ревматоїдний артрит.
- •3.Системний червоний вовчак
- •1.Апластична анемія
- •1.Лімфогранулематоз (див вище).
- •2.Лімфосаркома
- •3.Лімфобластома з великими фолікулами (хвороба Brill- Symmersa)
- •Тема 3. Геморагічні захворювання у дітей: гемофілія, тромбоцитопенії та тромбоцитопатії у дітей
- •II. Вторинний гемостаз: і фаза (протромбіноутворення)
- •II фаза (тромбіноутворення)
- •Диференційна діагностика геморагічного васкуліту і інвагінації.
- •Тема 4. Цукровий діабет у дітей.
- •Патогенез
- •Діагностичні значення орального тесту на толерантність до глюкози (глюкози для тесту - 1,75 г/кг маси тіла дитини, але не більше, ніж 75 г)
- •II. Латентний цд (порушення толерантності до глюкози) - критерії:
- •Критерії діагностики цд
- •Критерії компенсації цукрового діабету у дітей та підлітків
- •Розвиток гострих ускладнень цд (ком)
- •Виражене зневоднення
- •Приєднання інфекцій,
- •Порушення психіки дитини
- •Типи препаратів інсуліну і тривалість їхньої дії
- •Диспансерне спостереження:
- •Ускладнення цд: Гострі ( коматозні стани) Лабораторні показники при діабетичних коматозних станах
- •Діабетичний кетоацидоз (дка)
- •Лактатацидемічна кома
- •Гіпоглікемія
- •Диференціальний діагноз
- •Рекомендована література:
- •Матеріали для самоконтролю
- •Тема 5: Захворювання щитоподібної залози у дітей.
- •Зміст теми гіпотиреоз
- •Дози l - тироксину:
- •Диспансерне спостереження:
- •Мікседемат0зна кома
- •Синдром тиреотоксикозу
- •Синдром тиреотоксикозу у підлітків більш ніж у 90% випадків обумовлений дифузним токсичним зобом (дтз). Дифузний токсичний зоб
- •Критерії діагностики
- •Ступені важкості тиреотоксикозу
- •Диспансерне спостереження
- •Тиреотоксичний криз
- •Ендемічний зоб
- •Рекомендована література:
- •Матеріали для самоконтролю
- •Тема 6. Хвороби гіпоталамо-гіпофізарної системи та статевих залоз у дітей.
- •Зміст теми Гіпопітуїтаризм
- •ДітИ із затримкою росту
- •Сімейно – конституційна затримка росту
- •Гіпофізарний нанізм
- •Критерії діагностики:
- •1. Клінічні:
- •2. Параклінічні методи:
- •Лікування
- •Ізольована недостатність стг
- •Церебральний нанізм
- •Лікування
- •Гігантизм та високорослість
- •Диференційна діагностика основних захворювань, що супроводжуються високим ростом
- •Конституційна, сімейна високорослість.
- •Спеціального лікування не потребує.
- •Гіпоталамо-гіпофізарний гігантизм та акромегалія.
- •Ожиріння
- •Диференціальна діагностика основних видів ожиріння у дітей та підлітків
- •Порушення статевого розвитку
- •Затримка статевого розвитку (зст)
- •Гіпогонадизм
- •ПередчасниЙ статевиЙ розвиток
- •ВродженА дисфункціЯ кори надниркових залоз (вдкннз) – адрено-генітальний синдром
- •Форма з втратою солей
- •Тривале, хронічне лікування
- •Проста вірильна форма.
- •Гіпертонічна форма
- •Рекомендована література.
- •Матеріали для самоконтролю
- •Тестові завдання
- •Ситуаційні задачі
Тема 2: Гемобластози у дітей.
Актуальність теми: Лейкемії /лейкози/ - злоякісні захворювання з клітин кровотворення – найпоширеніша онкологічна патологія дитячого віку; на їх долю припадає 1/3 всіх онкологічних захворювань у дітей. Лейкемії зустрічаються з частотою 4-5 випадків на 100000 дитячого населення. При цьому 75% хворих – діти з гострою лімфобластною лейкемією /ГЛЛ/, 15-20% - з гострою мієлоїдною лейкемією/ГМЛ/, решта – з недиференційованим варіантом гостроЇ лейуемії, а 1-3% - з хронічним мієлоїдним лейкозом /ХМЛ/. Сучасна програмна поліхіміотерапія згідно міжнародних стандвртів дає змогу досягти довготривалу безрецидивну ремісію /рівнозначну одужанню/ у 75% хворих з ГЛЛ та у 45% хворих з ГМЛ. Лімфоми слід особливо диференціювати з гіперпластичним синдромом, який супроводжує ряд захворювань у дітей.
Лейкемії
Етіологія та патогенез
іонізуюча радіація
вплив хімічних речовин
вірусна теорія
спадкова схильність
роль онкогенів і мутацій
КЛАСИФІКАЦІЯ
У 1976р. гематологи Фрфнції, Америки, Великобританії запропонували класифікацію гострих лейкемій /FAB-класифікація/, яка базується на морфологічних ознаках бластних клітин /характер ядерно-цитоплазматичного співвідношення, вакуолізація цитоплазми/.
Виділяють 3 морфологічні варіанти ГЛЛ: L1,L2,L3
За результатами імунофенотипування з ідентифікацією поверхневих антигенів /кластерів диференціації CD/ бластних клітин виділяють варіанти ГЛЛ:
Соmmon-ГЛЛ /CD10+, CD19+, CD20+, CD22+/
Pre-B-ГЛЛ /CD10+, CD19+, CD20+, CD22+,cIgM+/
B-ГЛЛ / CD19+, CD20+, CD21+, CD22+, SmIG/
T-ГЛЛ /CD3+,CD4+,CD5+,CD7+,CD8+/
Залежно від експресії на поверхні бластних клітин мієлоїдних маркерів диференціації виділяють 8 варіантів ГМЛ:
М1- мієлобластний лейкоз без дозрівання
М2-мієлобластний лейкоз з дозріванням
М3 – промієлоцитарний лейкоз
М4 – мієломоноцитарний лейкоз
М5 – моноцитарний лейкоз
М6 – еритролейкемія
М7 – мегакаріобластний лейкоз
Цитохімічна характеристика бластних клітин:
Лімфобласти: PAS/глікоген/+ глибчатий, пероксидаза /-/, ліпіди /-/, кисла
Фосфатаза +/-
Мієлобласти:PAS/глікоген/+ дифузно-зернистий, пероксидаза /+/, ліпіди /+/.
Основні клінічні синдроми
анемічний
геморагічний
лімфоплроліферативний
осалгічний
інтоксикаційнийтичний
Клінічні стадії
а) період початкових проявів
б) період розгорнутих клінічних проявів
в) неповна і повна клініко-лабораторна ремісія
г) рецидив захворювання /ізольований кістково-мозковий, екстрамедулярний – нейролейкоз, тестикулярний рецидив, комбінований рецидив/
Лабораторні зміни
1. Зміни гемограми: лейкоцитоз або лейкопенія, анемія, тромбоцитопенія відсутність проміжних форм, наявність молодих клітин (бластів).
2.Зміни мієлограми: гіперклітинність за рахунок гіперплазії незрілих форм /бластів/, витіснення нормальних паростків гемопоезу /мієлопоезу, еритропоезу, тромбоцитопоезу/. Достатнім для діагнозу гострого лімфобластного лейкозу є наявність 25% і більше бластних клітин у пунктаті кісткового мозку.
3. Зміни ліквору: цитоз за рахунок бластних клітин, р-ція Панді/+/, підвищений рівень білку.
4. Результати цитогенетичних досліджень:
ГЛЛ: сприятливий прогноз - t/1;19/,t/8;14/,t/2;8/,t/11;14/,t/10;14/, несприятливий прогноз -t/4;11/,t/9;22/
ГМЛ: сприятливий прогноз – t/8;21/,inv16,del16/q/,t/15,17/, несприятливий прогноз –del5/q/-5,del7/q/-7,t/9;22/,t/6;9/.
ХМЛ:t/9;22/, Філадельфійська /Ph-/ хромосома .Молекулярна генетика– аномальний ген –BCR-ABL.
Диференціальний діагноз гострого лейкозу
|
Діагностичні ознаки |
Гострий лейкоз |
Гіпопластична анемія |
Ревматизм
|
|
Анамнез |
без причин підви-щення t, дитина не активна. В аналізі крові не постійна бластемія, бластоз кісткового мозку до 10%, гепато- спленомегалія, збільшення лімфо-вузлів |
природжені ано-малії розвитку у випадку спадкової анемії(мікроцефалія, мікроофтальмія, гіпогеніталізм, крипторхізм та ін.); мала маса при наро-дженні, субнанізм або нанізм, блідість з народження |
перенесені стрептококові захворювання
|
|
Симптоми інтоксикації |
Лихоманка, зни-ження апетиту |
не характерні |
Лихоманка |
|
Катаральні зміни |
риніт, кон"юнктивіт |
часті ГРВІ |
не характерні |
|
Біль в кістках |
осалгії, ураження хребта, припух-лість суглобів |
не характерні |
артрит, симет- ричне ураження великих суглобів |
|
Ураження серцево-судинної системи |
зміни меж серця, задишка, кардіалгія ослаблення тонів |
зміни меж серця, ослаблення тонів, систолічний шум |
зміни меж серця, порушення ритму ослаблення тонів, систолічний шум |
|
Ураження Легень |
Пульмоніт |
Вторинні запальні явища |
Пульмоніт |
|
Печінка
|
Збільшена |
не пальпується |
може збільшуватися |
|
Селезінка |
Збільшена |
не пальпується |
не характерно |
|
Лімфатичні вузли |
Збільшені |
не пальпуються |
частіше шийні, підщелепні |
|
Ураження Слинних залоз |
синдром Мікулича |
не характерно |
не характерно |
|
Геморагічний ви-сип, ураження слизових оболонок |
кровотечі з слизових, геморагічний висип на шкірі |
Геморагічний висип відсутній |
не характерно |
|
Диспептичні прояви |
блювання рідкий стілець ознаки зневоднення |
знижений апетит, нудота, блювання |
біль в животі |
|
Еритроцити |
анемія |
анемія |
анемія |
|
Лейкоцити
|
лейкоцитоз, лейко-пенія, бластні клі-тини, лейкемічний провал |
Лейкопенія |
лейкоцитоз зсувом вліво |
|
Тромбоцити |
тромбоцитопенія |
тромбоцитопенія |
тромбоцитоз |
|
Мієлограма |
наявність бластних клітин |
панмієлоцитоз |
в нормі |
Лікування
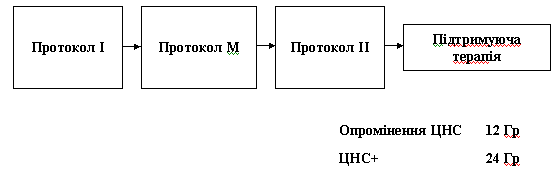
Лікування ГЛЛпроводиться шляхом здійснення протокольної поліхіміотерапії згідно програмиALLIC-BFM2002 /модифікація оригінальної програмиAML-BFM-95/. Програма складається з Індукції ремісії /Протокол І, фаза 1/, консолідації -/ Протокол І, фаза 2/, профілактики нейролейкемії - Прготокол М, реіндукції – Протокол ІІ, або Протокол ІІІ, підтримуючої хіміотерапії. Загальна тривалість лікування – 2 роки від встановлення діагнозу.
Індукція ремісії
Протокол №1
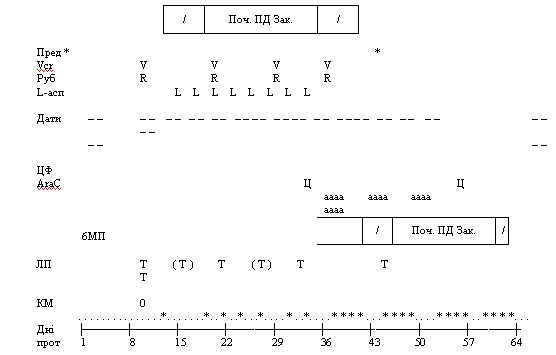
(1-а фаза)
Преднізолон 60 мг/м рег os з 1 по 28 день
Вінкристін 1,5 мг/м в/в 8, 15, 22, 29 день
Рубоміцин 30 мг/м в/в 8, 15, 22, 29 день
L-аспарагіназа 10000 Од/м в/в 12, 15, 19, 24, 27, 30, 33 день.
Метотраксат 6-12 мг ендолюмбально 2, 15, 29, 45, 59 день у випадку нейролейкозу ще 8 і 21 день.
Стернальна пункція на 1, 15, 33 день.
Консолідація ремісії
(2-а фаза)
Циклофосфан 1000 мг/м в/в 36, 64
Цитозар 75 мг/м в/в 38, 39, 40, 41 день
45, 46, 47, 48 день
52, 53, 54, 55 день
59, 60, 61, 62 день
6-меркаптопурин 60 мг/м рег os зз 36 по 63 день
Профілактика нейролейкозу
1. Стернальна пункція. Діагноз.
2. Діагностична спинномозкова пункція з введенням 12 мг МТХ
3. Під час індукції ремісії - 1 раз в два тижні ендолюмбально МТХ.
4. З моменту ремісії без перерви основний курс профілактики: Опромінення голови 12 Грей (12 гр)
10 сеансів по 1,2 гр
МТХ 12 мг
Без опромінення
5 разове введення ендолюмбально 2-х препаратів різними шприцами за один протокол:
МТХ – 8, 10,12 мг (залежно від віку)
Ага-С- 5, 15, 25, 30 мг /залежно від віку/
П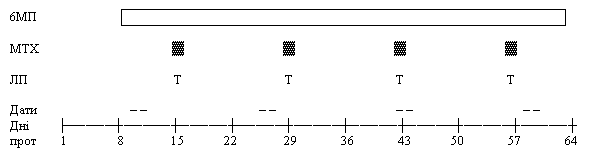 ротокол
М- 4-кратна інфузія МТХ 1г/м2
ротокол
М- 4-кратна інфузія МТХ 1г/м2
Реіндукція ремісії
П ротокол
ІІ або Протокол ІІІ /комбінація
цитостатиків аналогічна Протоколу І/
ротокол
ІІ або Протокол ІІІ /комбінація
цитостатиків аналогічна Протоколу І/
Підтримуюча терапія
6-меркаптопурин, метотрексат – до 2 років від початку програмної терапії під контролем гемограми 1 раз в тиждень
Лікування ГМЛ здійснюється за програмоюAML-BFM-2003, яка передбачаэ 5 тижневих циклів хіміотерапії: АІЕ /цитозар, ідарубіцин, етопозид/,hAM/цитозар, метотрексат/, АІ /цитозар, ідарубіцин/, НАЕ /високі дози цитозару, етопозид/; опромінення ЦНС у дозі 18Гр та підтримуюча терапія цитозаром та 6-тіогуаніном протягом 1,5 роки.
