
6 курс / Эндокринология / Endokrinologia
.pdfП р и ч и н ы с м е р т и
прогрессирующие сердечно-сосудистая недостаточность
дыхательная недостаточность
2.2.3.Лечение на догоспитальном этапе, общие принципы терапии
На догоспитальном этапе:
проводят оксигенотерапию кислородно-воздушной смесью
в случаях необходимости интубацию и искусственную вентиляцию легких
для коррекции гипогликемии в/в - 20-30 мл 40% раствора глюкозы
Госпитализация в реанимационное отделение
Введение тиреоидных гормонов:
-Лево-тироксин 300-1000мкг/сут в/в капельно, затем 75100мкг/сут -Трийодтиронин 20-40мкг в/в или через желудочный зонд – дает
более быстрый метаболический эффект
Введение глюкокортикоидов – предшествует или одновременно с тиреоидными гормонами
Гидрокортизон 50-100мг/сут в/в каждые 6 часов, через 2-4 дня дозу уменьшают
Противошоковые мероприятия:
-Плазмозаменители
-5% раствор глюкозы
-Солевые растворы - общий объем не более 1л
-20-30мл- 40% раствора глюкозы при гипогликемии
Согревание больного
Оксигенотерапия – для устранения респираторного ацидоза
ИВЛ
Лечение сопутствующих заболеваний, спровоцировавших развитие комы
Антибактериальные средства
29
Тема № 3 НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНИЯХ НАДПОЧЕЧНИКОВ
3.1.Острая надпочечниковая недостаточность
Острая надпочечниковая недостаточность -
патологическое состояние, развивающееся в результате возникновения значительного несоответствия между потребностью и содержанием в организме кортикостероидов Летальность достигает 40-50%
3.1.1. Этиология, клиническая картина
Эт и о л о г и я:
Выраженная декомпенсация ХНН
Оперативные вмешательства на надпочечниках
Врожденные пороки развития и нарушения функции надпочечников
Кровоизлияния и геморрагический инфаркт обоих надпочечников
Острая гипофизарная недостаточность
Соматические заболевания и тяжелые травмы
К л и н и к а :
постепенное в течение нескольких дней или недель нарастание симптомов надпочечниковой недостаточности
Нарастает слабость
Развивается депрессия
Снижается аппетит
Усиливается пигментация кожных покровов
Больной быстро худеет
Прогрессирует тошнота, рвота, боли в животе, метеоризм, возможно появление симптомов перитонизма
Нередко – острый геморрагический гастроэнтерит с появлением рвоты «кофейной гущей» и мелены
Снижение АД может привести к развитию анурии
Адинамия, состояние прострации
Клонические судороги
Менингеальные симтомы
При отсутствии лечения нарастает сердечно-сосудистая недостаточность – глубокий коллапс, отек легких
Выраженная дегидратация – развивается кома и наступает летальный исход
30
К л и н и ч е с к и е ф о р м ы
Сердечно-сосудистая
Желудочно-кишечная
Нервно-психическая
3.1.2. Общие принципы терапии:
Экстренная госпитализация
Заместительная терапия кортикостероидами
-Гидрокортизона гемисукцинат в/в струйно и капельно, суспензию гидрокортизона ацетата – только в/м
-1-е сутки: 100-150мг гидрокортизона гемисукцината (солукортеф), затем 3-4 часа такое же кол-во в/в капельно на 500мл физ р-ра 40-100 капель в 1 минуту – продолжают в/в введение до выведения больного из коллапса и стабилизации систолического АД на уровне выше 100 мм.рт.ст.
-Одновременно начинают в/м введение суспензии гидрокортизона ацетата – 50-75мг каждые 6 часов
-В течение 1-х суток общая доза введенного гидрокортизона составляет 400-600мг (800-1000мг)
-В последующем в/м введение гидрокортизона в меньших дозах 25-50мг 2-4 раза в сутки
При снижении дозы гидрокортизона добавляют к лечению минералокортикоид – флугидрокортизон (кортинефф) 0,1 мг/сут Коррекция электролитных нарушений глюконат кальция 20мл 10% р-ра при гиперкалиемии более 6,0 ммоль/л Борьба с дефицитом белка 400 мл свежезамороженной плазмы Устранение провоцирующих факторов
3.2. Катехоламиновый криз
Катехоламиновый криз — это патологическое состояние, вызванное массивным выбросом катехоламинов гормональноактивной опухолью — феохромоцитомой, и сопровождающееся пароксизмальным повышением артериального давления, способным вызвать угрожающие жизни кардиоваскулярные осложнения (отек легких, инфаркт миокарда, острое нарушение мозгового кровообращения и т.п.).
31
3.2.1. Этиология, эпидемиология, патогенез
Причиной развития катехоламиновых кризов является наличие у больного феохромоцитомы (хромаффиномы) — опухоли, состоящей из хромаффинных клеток. Эти клетки способны секретировать катехоламины (адреналин, норадреналин и дофамин) и в норме, главным образом, находятся в мозговом веществе надпочечников и симпатических ганглиях.
Заболеваемость такими опухолями варьирует от 1 до 3 случаев на 10000 населения, 1 случай феохромоцитомы приходится примерно на 1000 больных артериальной гипертензией (Дедов И.И., Мельниченко Г.А., Фадеев В.В., 2000):
•100 тыс. аутопсий от 20 до 150 феохромоцитом
•1 опухоль на 2000 вскрытий
•60% – аутопсийные находки
•50% находок – не являлись причиной смерти.
•В России не менее 70 тыс. больных
Провоцирующие факторы
1)Физическое напряжение;
2)Испуг или эмоциональное перевозбуждение;
3)Продолжительное голодание;
4)Обильный прием пищи;
5)Грубая пальпация или резкое изменение положения тела;
6)Переохлаждение;
7)Прием алкоголя;
8)Прием некоторых лекарственных средств (инсулин, сердечные гликозиды, симпатомиметики, гистамин, морфин, фентанил и др.);
9)Прием определенной пищи (цитрусовые, сыр, шоколад, горчица, красные вина);
10)Мочеиспускание (при локализации в стенке мочевого пузыря).
32
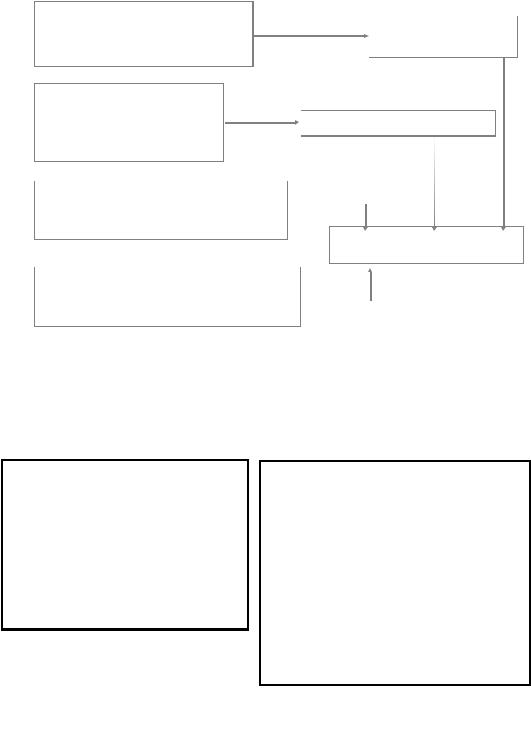
П а т о г е н е з
Уменьшение ОЦК у больных феохромоцитомой
повышение сосудистого |
|
|
|
|
сопротивления ► |
|
|
|
централизация |
прекапиллярное |
|
|
|
кровообращения |
шунтирование |
|
|
|
|
длительный спазм ► |
|
|
|
|
фибромускулярная |
|
экстравазация плазмы |
||
дисплазия |
|
|
|
|
стимуляция α–рецепторов |
|
|
|
|
потовых желез ► |
|
|
|
|
повышенное потоотделение |
|
ГИПОВОЛЕМИЯ |
||
|
|
|||
синергический эффект α- и β- |
|
|
|
|
адренорецепторов кишки ► |
|
|
|
|
хронические запоры |
|
|
|
|
Уровень АД прифеохромоцитоме
|
ПовышениеАД |
|
СнижениеАД |
1. |
Вазоконстрикторный |
1. |
Гиповолемия |
|
эффект ( 1- рецепторы |
2. |
Централизация кровотока |
2. |
резистивныхсосудов) |
3. |
Вазодилятирующий 2 |
Положительный хроно- и |
|
эффект |
|
|
инотропныйэффект ( 1- |
4. |
Рефлекторная брадикардия |
|
рецепторы сердца) |
|
при резком повышении АД |
3. |
Централизациякровотока |
5. |
Левожелудочковая |
|
|
|
недостаточность |
|
|
6. |
Кровоизлияние или некроз |
|
|
|
опухоли |
|
|
7. |
Катехоламиновыйшок |
Примечание: низконормальное АД при феохромоцитом быть связано с тяжестью клинических проявлений, а не с отсутствием гормональной активности!!!
33

Патогенез «неуправляемой гемодинамики» катехоламинового шока.
Долговременная |
Кратковременная |
|
гиперкатехоламинемия |
гиперкатехоламинемия |
|
Необратимое лизирование |
Обратимая секвестрация |
|
везикул, содержащих рецепторы |
рецепторов |
|
Рефрактерностьсосудистых |
Кратковременная гипотония |
|
миоцитов |
||
Дилятация артериол, быстрое |
Синтез новых адренорецепторов |
|
увеличению объема |
(требует некоторого времени) |
|
сосудистого русла при |
|
|
прежнем ОЦК |
Нормализация АД |
|
Катехоламиновый шок |
||
|
Типичные ситуации, когда может возникнуть синдром неуправляемой гемодинамики
•любое инвазивное вмешательство или наркоз по поводу сопутствующего заболевания, роды (при отсутствии правильного диагноза);
•стресс или травма;
•операция по поводу феохромоцитомы при отсутствии полноценной предоперационной подготовки ;
•неправильные диагностические и лечебные манипуляции.
3.2.2.Клиническая картина, осложнения, особые клинические проявления феохромоцитомы:
частота варьирует от одного приступа в течение нескольких месяцев до 10-15 в течение суток;
развитие может быть как при исходно нормальном АД, так и на фоне его предшествующего стойкого повышения;
внезапное начало, часто после воздействия провоцирующих факторов (физическое напряжение, испуг или эмоциональный стресс, продолжительное голодание, обильный прием пищи, грубая пальпация, переохлаждение, прием некоторых препаратов (инсулин, гликозиды, морфин), мочеиспускание;
выраженное повышение АД 200-300/100 мм.рт.ст, в основном систолического, сопровождается триадой симптомов: головная боль, потливость, вплоть до проливного пота, тахикардия;
34

тошнота, рвота, нарушение зрение, бледность кожных покровов, чувство страха, боли в животе, сердце, в крови: лейкоцитоз, лимфоцитоз, эозинофилия, гипергликемия, протеинурия;
продолжительность от нескольких минут до часов;
быстрое обратное развитие;
после криза полиурия.
О с л о ж н е н и я
Сердечная недостаточность;
Аритмии;
Катехоламиновый шок;
Нарушение мозгового кровообращения;
Почечная недостаточность в рамках шока;
Гипертоническая энцефалопатия;
Ишемический колит;
Расслаивающая аневризма аорты;
У беременных: лихорадка, эклампсия, шок, смерть матери или плода;
Токсическая катехоламиновая миокардиодистрофия;
Особые клинические проявления феохромоцитомы:
Если опухоль локализована в стенке мочевого пузыря, мочеиспускание может вызывать приступы. Они часто сопровождаются безболезненной гематурией , сердцебиением , головной болью , тошнотой и повышением АД.
У женщин феохромоцитома может проявляться приливами. У беременных феохромоцитома иногда имитирует эклампсию, преэклампсию или разрыв матки.
У детей с феохромоцитомой обычно имеется артериальная гипертония (более чем в 90% случаев). Примерно у 25% больных детей отмечаются полиурия, полидипсия (связанные с глюкозурией ) и судороги . Тяжелое осложнение феохромоцитомы у детей - задержка роста . Чаще, чем у взрослых, наблюдаются потеря веса, вазомоторные нарушения, нарушения зрения, потливость, тошнота и рвота
3.2.3. Диагностика. Дифференциальный диагноз
определение метилированных производных катехоламинов (метанефрин и норметанефрин) в плазме и суточной моче
35
метилирование связано с наличием фермента КОМТ (катехоламин – О – метил - трансфераза), инактивирующего А, НА и дофамин.
доказана 100%-ая экспрессия КОМТ любой хромаффинной опухолью
частично объясняет отсутствие клинических проявлений феохромоцитомы (инактивированная форма катехоламинов)
сцинтиграфия с метайод-бензилгуанидином, меченным изотопами 123 I – для установления вненадпочечниковой локализации, метастазов злокачественной феохромоцитомы, а также при рецидивах заболевания
рентгенография и КТ грудной клетки – для выявления внутригрудных опухолей
ЭХО-КГ
Позитронно-эмиссионная томография
УЗИ, КТ, МРТ-чувствительность достаточно высокая достигает 90-96%.
Достаточно использовать два метода для подтверждения диагноза
Дифференциальный диагноз
Катехоламиновые кризы могут имитировать самую разную хирургическую, урологическую, акушерско-гинекологическую и психоневрологическую патологию. На фоне криза можно ошибочно предположить наличие прободной язвы желудка, острой кишечной непроходимости, острого холецистита и панкреатита, токсикоза беременных и др. Оперативное вмешательство в таких случаях обычно заканчивается летальным исходом, поэтому, сталкиваясь с больным, имеющим высокое артериальное давление, головные боли и выраженную потливость, следует всегда помнить о возможности наличия феохромоцитомы.
В терапевтической практике катехоламиновые кризы чаще всего приходится дифференцировать от артериальной гипертензии. При этом самое сложное — обоснованно заподозрить наличие феохромоцитомы в качестве причины периодического повышения артериального давления у пациента. На мысль о том, что мы имеем дело именно с катехоламиновым кризом, наводят следующие особенности течения артериальной гипертонии:
36
быстрое начало кризов и их быстрое самостоятельное купированиe;
худощавое телосложение больного артериальной гипертонией;
связь гипертонического криза с вышеуказанными провоцирующими факторами;
парадоксальное повышение артериального давления в ответ на традиционную гипотензивную терапию (β-блокаторы, ганглиоблокаторы, дибазол и др.);
сравнительно молодой возраст больного и небольшая (менее 2 лет) давность заболевания.
Целенаправленное лабораторное и инструментальное обследование (определение катехоламинов и их метаболитов в крови и моче, УЗИ, компьютерная и магниторезонансная томография надпочечников) позволяет подтвердить или отвергнуть диагноз феохромоцитомы.
3.2.4. Общие принципы терапии 1.Экстренная госпитализация в специализированное отделение.
2.Режим. Больному назначается постельный режим, головной конец кровати приподнимается с целью создания условий для ортостатического снижения артериального давления.
3.Блокада альфа-адренорецепторов. Каждые 5 минут, до момента купирования криза или снижения артериального давления, внутривенно медленно вводят альфаадреноблокаторы:
фентоламин (регитин) 2-5 мг активного вещества на 10 мл изотонического раствора;
тропафен 1-2 мл 2 % раствора на 10 мл изотонического раствора хлорида натрия.
После снижения и стабилизации артериального давления альфаадреноблокаторы вводят внутримышечно в тех же дозах каждые 2-4 часа. Дозировки и кратность введения у конкретного больного определяются динамикой артериального давления. Парентеральное введение альфа-адреноблокаторов продолжают в течение всех первых суток терапии, затем
37
переходят на пероральный прием фентоламина в дозах 25-50 мг (1-2 таблетки) каждые 3-6 часов в течение всего периода времени до оперативного удаления этой опухоли.
4.Вазодилататоры. Для снижения артериального давления при катехоламиновом кризе возможно введение нитропруссида натрия. 100 мг этого препарата растворяют в 500 мл 5 % раствора глюкозы и вводят в/в капельно под контролем артериального давления.
5.Блокада β-адренорецепторов. При сохранении на фоне лечения альфа-адреноблокаторами выраженной тахикардии (только после эффективной блокады альфа-адренорецепторов!) лечение может быть дополнено назначением β- адреноблокаторов. Начинают с препаратов пропранолола для парентерального введения (обзидан, индерал): 1-2 мл 0,1 % раствора разводят в 10 мл изотонического раствора хлорида натрия и вводят внутривенно медленно каждые 5-10 минут под контролем, артериального давления и частоты сердечных сокращений. Суммарная доза пропранолола не должна превышать 5-10 мг. После устранения тахикардии переходят на прием препаратов пропранола внутрь по 20-40 мг 3-4 раза в день.
38
