
4 курс / Оториноларингология / Neotlozhnaya_pomosch_pri_travmakh_i_zabolevaniakh_lo
.pdf
11
Оптимальным сроком репозиции костей носа считают первые 5ч после травмы или до 7 дня спустя после нее.
При репозиции костей носа используют местную и общую анестезию. Местной анестезии только слизистой оболочки носа 2% раствором дикаина или 10% раствором лидокаина недостаточно. Ее дополняют инфильтрацией места перелома 1% раствором новокаина.
Боковые смещения наружного носа устраняют пальцевым методом – сильное нажатие больших пальцев обеих рук на ту сторону, в которую он смещен. При этой манипуляции целесообразна гиперкоррекция.
При западении спинки носа используют инструментальный метод репозиции с помощью элеватора (рис.4). После этого нос тампонируют с обеих сторон. Для сохранения восстановленной формы носа можно применить метод наружной фиксации с помощью лейкопластыря, пеллотов и гипсовых фиксирующих повязок.
Рис.4. Инструментальная репозиция костей носа.
ПОВРЕЖДЕНИЕ ОКОЛОНОСОВЫХ ПАЗУХ
Травмы околоносовых пазух могут быть закрытыми и открытыми. Эти травмы представлены ушибами, трещинами и переломами. Различают переломы стенок глазницы и фронтобазальные переломы - переломы мозговых стенок лобной пазухи, решетчатого лабиринта, основной кости.
Симптомы: Ушибы и трещины околоносовых пазух обычно сопровождаются кровоизлияниями в мягкие ткани лица. Если трещина проходит по стенке верхнечелюстной пазухи, может образоваться гемосинус. При этом на обзорной рентгенограмме определяется тотальное снижение пневматизации гайморовой пазухи или уровень жидкости.
Может наблюдаться носовое кровотечение.
При трещине решетчатого лабиринта возможна эмфизема мягких тканей лица, в первую очередь век.
При фронтобазальных переломах могут возникать нарушения функции I-VI черепных нервов. Кроме того, могут быть обнаружены повреждения мозга, внутричерепные гематомы.
12
Тупая травма передней стенки лобной пазухи проявляется западением ее.
При переломе задней стенки лобной пазухи, крыши решетчатого лабиринта и основной пазухи с разрывом твердой мозговой оболочки наблюдается истечение цереброспинальной жидкости (ликворея). Жидкость вытекает из носа и изо рта при наклоне головы вперед. Диагностическим признаком служит появление двухконтурного пятна на повязке, при высыхании ткань остается мягкой.
При переломе глазничной пластинки (глазничной стенки решетчатой кости) во время сморкания возникает эмфизема глазницы, а при повреждении одной из лабиринтных артерий. Может сопровождаться опасным кровотечением в ткани глазницы. Продолжающееся кровотечение вызывает нарастающий экзофтальм, потерю зрения.
Основным методом диагностики травмы околоносовых пазух является рентгенологическое исследование. В неясных случаях используют компьютерную томографию.
Неотложная помощь.
При оказании экстренной помощи первоочередным является выведение пострадавшего из состояния шока и стабилизация артериального давления.
При открытых ранах проводится щадящая хирургическая обработка раны, накладывается асептическая повязка. При носовых кровотечениях осуществляется передняя, а иногда и задняя тампонада носа. Обязательным является введение противостолбнячной сыворотки.
При тяжелых повреждениях черепа (головного мозга) в первую очередь проводят реанимационные мероприятия и нейрохирургические вмешательства.
При фронтобазальных переломах, при признаках обструкции дыхательных путей производят интубацию или накладывают трахеостому.
Многим больным, получившим травмы околоносовых пазух, показано экстренное хирургическое лечение, с вскрытием поврежденной пазухи. Показаниями к хирургическому лечению служат: сильные кровотечения, которые не возможно остановит; открытые повреждения верхнечелюстных пазух или решетчатой кости со стороны наружной поверхности щеки или преддверия полости рта; компрессионные переломы, наличие инородных тел или подозрение на них; переломы, проходящие через канал верхнечелюстного нерва и вызывающие парестезии в зоне этого нерва; переломы глазницы и скуловой кости, при которых репозиция возможна со стороны верхнечелюстной пазухи; наличие в момент травмы гнойного синусита.
При травмах глазницы, сопровождающихся диплопией, производят ревизию орбиты. При невозможности восстановить стенку орбиты (обычно нижнюю), ее выполняют пластинкой хрящевой ткани или пластическим материалом.
13
Переломы верхнечелюстной пазухи, не сопровождающиеся нарушением зрения и значительными повреждениями стенок пазухи и глазницы, лечатся консервативно.
При гемосинусе, пункция верхнечелюстной пазухи в первые двое суток не желательна. Однако если на 3-4 сутки после травмы появляются признаки воспаления, то производится пункция. Назначаются антибиотики.
Вдавленные костные фрагменты передней стенки лобной пазухи осторожно репонируют.
ТРАВМЫ ГЛОТКИ
Ранения глотки разделяются:
1)По уровню поражения глотки: ранение носовой части, ротовой части, гортани (ожог слизистой оболочки, ссадина, поверхностные уколы и т.д.)
2)По типу, ранящего оружия – огнестрельные и резаные. Огнестрельные ранения чаще располагаются во фронтальной плоскости.
3)По характеру повреждения – сквозные и слепые.
Характерными повреждениями глотки являются резаные поперечные раны, расположенные выше или ниже подъязычной кости. Огнестрельные ранения глотки нередко сочетаются с повреждением других органов, т.е. являются сочетанными.
Бытовые травмы глотки, как правило, бывают изолированными. Область зева нередко является местом случайных операционных травм. Травма небных дужек и язычка может быть следствием аденотомии и тонзилэктомии.
Симптомы: - расстройства глотания и боль в горле при глотании -затруднение дыхания вследствие западения языка при
повреждениях подъязычной кости
-нарушение речи (гнусавость)
-подкожная эмфизема
-определяемая крепитацией в области глотки и шеи -выделение из раны слюны, окрашенной кровью. -иногда значительное кровотечение
-ранение парафарингеального пространства – сильные
кровотечения, развитие глубоких флегмон шеи и медиастинита
Неотложная помощь.
1.При ранениях носоглотки больного укладывают лицом вниз (предотвращение аспирации). С целью остановки кровотечения производят заднюю тампонаду.
2.При кровотечении из ротоглотки – тампонада глотки и полости рта, после наложения трахеостомы. При неэффективности необходимо раскрыть раневой канал и производят ревизию раны, перевязку сосудов в ране.
14
3. При отсутствии эффекта – перевязка наружной сонной артерии. 4.Обязательным является назначение кровоостанавливающих
препаратов и антибиотиков. При значительной кровопотере проводится переливание крови (100мл).
5.В первые 3-6 дней после травмы питание больных парентеральное или через носопищеводный зонд.
ТРАВМЫ ГОРТАНИ
Сотрясения гортани
Симптомы: Сотрясение гортани проявляется рефлекторными нарушениями – сердечными и дыхательными. Может также наступить ларингоспазм. Сотрясение может привести к кратковременному обмороку, остановке дыхания и сердечной деятельности.
Неотложная помощь.
Лечебных мероприятий, как правило, не требуется, все нарушения постепенно проходят сами.
Ушибы и сдавления гортани
Эти повреждения являются результатом тупой травмы, наносимой на переднюю область шеи (удар по гортани, падение на выстоящий предмет, попытка удавления). Ушибы и сдавления гортани часто приводят к образованию гематом. При этом нет ни наружных, ни внутренних разрывов, ран или нарушений целости гортани.
Симптомы: Болевые ощущения и дискомфорт в области гортани, затруднение дыхания и глотания, иногда кашель. При ларингоскопии часто определяется гематома слизистой оболочки у входа в гортань, в области черпало-надгортанных складок или черпаловидных хрящей.
Неотложная помощь.
1.Наблюдение за больным в условиях стационара.
2.Назначают режим молчания, холод на шею, щадящую диету.
3.При длительно сохраняющихся гематомах проводят противовоспалительное лечение.
Вывихи хрящей гортани
Вывих хрящей гортани чаще всего происходит или в перстнечерпаловидном, или в перстнещитовидном суставе. Вывихи, как правило, встречаются в комбинации с ранениями гортани или переломами ее хрящей.
Симптомы: дисфония, иногда наблюдается битональный голос, дисфагия.
При ларингоскопии черпаловидный хрящ наклонен или смещен вперед, голосовая складка со стороны поражения опущена вниз и неподвижна. Иногда возникают кровоизлияния в задних отделах гортани.

15
Неотложная помощь.
Лечение в условиях стационара.
1.режим молчания
2.антибиотикотерапия
3.противовоспалительное лечение
4.хирургическое лечение при развитии стеноза
Переломы хрящей гортани
Переломы хрящей гортани в основном встречаются у мужчин. Типичным является перелом щитовидного хряща. Переломы хрящей гортани могут быть закрытые и открытые.
Симптомы: Сразу после травмы больной теряет сознание вследствие остановки дыхания. Отмечается одышка, мокрота с примесью крови, дисфония или афония, боли спонтанные и при глотании, кашель.
При наружном осмотре выявляют припухлость, экхимозы, кровоподтеки, иногда подкожную эмфизему (увеличение которой стимулируется кашлем), деформацию наружных контуров гортани. Пальпаторно определяется патологическая подвижность хрящей гортани.
При ларингоскопии отмечается: отек слизистой оболочки гортани, экхимозы, гематомы, неподвижность одной из половин гортани, сужение просвета голосовой щели, раны на поверхности слизистой оболочки. Эмфизема внутри гортани имеет вид большой бледной припухлости слизистой оболочки.
Неотложная помощь.
1.При оскольчатом переломе, при легкой смещаемости отломков, наличии подкожной эмфиземы – показана трахеотомия.
2.Лечение и наблюдение в условиях стационара.
3.При легких переломах хрящей гортани – интубация гортани.
ТРАВМЫ ТРАХЕИ
Надрывы или разрывы трахеи происходят в результате сдавления грудной клетки, резкого вытягивания шеи, удара взрывной волной, при резаных, колотых и огнестрельных ранениях. Обычно кольца трахеи отрываются друг от друга, реже косые переломы и совсем редко – продольные разрывы.
Симптомы: При тупой травме трахеи клинические проявления первоначально могут быть незначительными. Нарастание одышки отмечается только через несколько часов после травмы. Кроме того, беспокоят боли, одышка, кровохарканье, кашель, эмфизема (шеи, груди, головы).
При ранениях трахеи общее состояние тяжелое, голова пострадавшего наклонена вперед и вниз. Затруднение дыхания (нередко достигающее асфиксии), изменение голоса, нередко поперхивание с приступообразным кашлем, кровохарканье. Наружная рана закрыта пенистой кровью. Определяется подкожная эмфизема.
16
Основной рентгенологический симптом разрыва трахеи – травматическая интерстициальная эмфизема в средостении, одной или обеих плевральных полостях, полости перикарда.
Неотложная помощь.
Срочные мероприятия заключаются в восстановлении легочной вентиляции, остановке кровотечения и ликвидации шока.
1.При асфиксии необходимо срочно вставить трахеотомическую трубку в просвет гортани или трахеи через рану или произвести трахеотомию. Затем наложить асептическую повязку.
2.При кровотечениях необходима остановка кровотечения, давящая повязка и назначение кровоостанавливающих средств.
3.Обязательным является введение противостолбнячной сыворотки.
ОЖОГИ ГЛОТКИ И ПИЩЕВОДА Термические ожоги (термоингаляционная травма) возникают
при воздействии горячих жидкостей, паров, газов. По локализации термические ожоги делятся:
-ожоги верхних дыхательных путей (ВДП) без поражения гортани;
-ожоги ВДП с поражением гортани (с компенсированным или декомпенсированным стенозом гортани)
-сочетанное поражение верхних и нижних дыхательных путей.
По виду ларинготрахеобронхита выделяют:
-катаральный
-эрозивный
-фибринозный
-некротический
-гнойный ларинготрахеобронхит
По степени тяжести выделяют ожоги:
-легкой степени тяжести
-тяжелой степени
-крайне тяжелой степени
Симптомы: осиплость голоса (вплоть до афонии), одышка, удушье, кашель с мокротой, содержащей копоть.
Наблюдаются гиперемия конъюнктивы, присутствие копоти в носовых ходах, ротоглотке, мокроте. Эти признаки характерны для ингаляции дымовых газов.
Опаление волос, ресниц, бровей, носовых ходов, дисфония, увеличение частоты дыхания, инспираторная одышка и стридор свидетельствует о возможном тяжелом термическом поражении ВДП.
Неотложная помощь.
Лечение должно проводиться в комбустиологическом или хирургическом отделении. Проводятся следующие мероприятия:

17
1.Больным предлагается проглатывать кусочки льда, растительное масло, рыбий жир.
2.Симптоматическая терапия (анальгетики, сердечные средства, противошоковая трансфузионная терапия).
3.При наличии стеноза тяжелой степени тяжести показана трахеостомия.
Химические ожоги глотки и пищевода возникают при проглатывании кислот и щелочей (едкие натр или калий), уксусной эссенции, нашатырного спирта, каустической соды.
Химический ожог глотки
Симптомы: Состояние больного, как правило, не тяжелое. Сразу после ожога больных беспокоят резкие боли в полости рта, глотке, усиливающиеся при глотании, обильная саливация. При осмотре на губах, коже лица, вокруг рта отмечается яркая гиперемия и выраженная отечность кожи.
Картина фарингоскопии зависит от степени ожога:
степень – резкая гиперемия всех отделов глотки II степень – появляются налеты бело-серого цвета
степень – некроз слизистой оболочки, подслизистого и даже мышечного слоя.
Химический ожог гортани встречается в комбинации с ожогом глотки, пищевода.
Симптомы: Охриплость (вплоть до афонии), кашель. При поражении надгортанника и черпалонадгортанных складок может наблюдаться затрудненное дыхание (особенно у детей). Вследствие реактивных изменений наружного кольца гортани ожог может осложняться стенозом.
Химический ожог пищевода сочетается с ожогом глотки, а также может распространяться и на желудок.
Симптомы: Сильная боль в полости рта, глотке, за грудиной и иррадиацией в спину, в эпигастральную область. Глотание затруднено. Рвота с примесью крови. Обильная саливация. Повышение температуры тела. Быстро нарастают явления интоксикации. Больные то беспокойны, то сонливы. На губах и в полости рта на задней стенке глотки видны следы ожога: белесоватые (после каустической соды), желтоватые (азотная кислота) налеты, черная или серая корка (серная кислота).
Патологические изменения:
стадия – слизистая оболочка на месте ожога резко гиперемирована, разрыхлена, отечна.
II стадия – наступает через 10-14 день. Образуются язвы и грануляции. Длится заболевание несколько недель.
18
стадия - образование рубцов.
IV стадия - образование сужений пищевода различной степени. Длится от двух месяцев до нескольких лет.
Неотложная помощь.
Зависит от характера и свойств вещества, от времени принятия раствора. Лечение проводится в стационаре.
1.Обмыть кожу вокруг рта сильной струей воды, прополоскать и высушить полость рта.
2.Промыть пищевод и желудок с помощью резинового зонда. При отравлении кислотами лучше промыть слабым раствором щелочи (1-2% раствор пищевой соды).
3.Ввести анальгетики
4.Провести инфузионную терапию
5.Назначить антибиотики и гормоны (кортикостероиды) для подавления роста грануляций.
6.При рубцовых сужениях пищевода проводится раннее бужирование (на 7 день), при неэффективности которого осуществляется эзофагопластика.
Раздел II. КРОВОТЕЧЕНИЯ ИЗ ЛОР-ОРГАНОВ
Различают травматические и нетравматические кровотечения; они возникают при разрыве сосуда, его аррозии или просачивании крови путем диапедеза.
Кровотечения могут быть артериальные, венозные, смешанные и капиллярные.
НОСОВОЕ КРОВОТЕЧЕНИЕ Носовое кровотечение - это распространенное патологическое
состояние, осложняющее течение многих заболеваний. Диапазон его возможных проявлений и последствий весьма велик. В большинстве случаев пациенты с незначительными по объему кровопотери носовыми кровотечениями не обращаются за медицинской помощью, использую для его остановки простейшие методы самопомощи.
Причины кровотечения (по И.А. Курилину):
1) кровотечения, вызванные местными нарушениями в сосудистой системе полости носа. Это:
все виды травм носа и внутриносовых структур (включая травму слизистой оболочки при попадании инородного тела, операционные травмы, травмы при лечебно-диагностических манипуляциях в полости носа);
процессы, вызывающие полнокровие слизистой оболочки полости носа (острые и хронические риниты, синуситы);
19
дистрофические изменения слизистой оболочки полости носа (атрофические формы ринита, выраженное искривление носовой перегородки);
новообразования полости носа (ангиомы, злокачественные опухоли, специфические гранулемы, кровоточащие полипы носовой перегородки).
2)кровотечения из носа как проявление нарушений коагуляционных свойств крови;
3)кровотечения, обусловленные сочетанием местных и общих факторов (при атеросклерозе, гипертонической болезни, гепатитах, циррозе печени, геморрагических диатезах, инфекционных и вирусных васкулитах, нейровегетативных и эндокринных вазопатиях, гиповитаминозах С и Р, болезни Ослера, воспалительных, аллергических заболеваниях полости носа и ОНП, заболевания кроветворных органов, лучевая болезнь и др.).
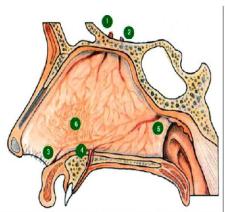
Симптомы: пульс частый, лицо бледное, холодный пот. Артериальное давление падает. Бывает рвота свежей или свернувшейся кровью при ее заглатывании. Чаще кровотечения бывают в области Киссельбаха (рис.5).
Рис.5. Зона Киссельбаха:
1 и 2 - передняя и задняя решетчатые артерии; 3-ветви лицевой артерии; 4 и 5 - небная и крылонебная артерии
Степень тяжести кровотечения:
Незначительный объем кровопотери составляет от нескольких капель до нескольких десятков миллилитров. Подобное кровотечение не приводит к развитию каких-либо метаболических сдвигов в организме и в большинстве случаев не дает патологических симптомов. Однако в детском возрасте и у лиц с лабильной психикой оно может сопровождаться реакциями психогенного (истерика) или вегетососудистого (обморок) характера.
При легкой степени объем кровопотери составляет до 10-12% объема циркулирующей крови (500-700 мл у взрослого человека).

20
Больные жалуются на слабость, шум, звон в ушах, мелькание мушек перед глазами, жажду, головокружение, учащенное сердцебиение. Может появиться небольшая бледность кожного покрова и видимых слизистых оболочек.
При нарастании кровопотери до 15-20% объема циркулирующей крови (1000-1400 мл для взрослого человека) диагностируется средняя степень тяжести кровотечения. Усиливается субъективная симптоматика, появляются тахикардия, снижение артериального давления, одышка и признаки периферического вазоспазма (акроцианоз).
Кровопотеря свыше 20% объема циркулирующей крови приводит к развитию геморрагического шока, для которого характерны заторможенность и другие нарушения сознания, выраженная тахикардия, нитевидный пульс, резкое падение артериального давления и др. Такое состояние характерно для тяжелой степени тяжести кровотечения.
Неотложная помощь.
1.Полусидячее положение. Холод на переносицу или затылок.
2.Можно остановить кровотечение прижатием крыла носа на 5- 10 мин, поместить тампон, смоченный 1% раствором аминокапроновой кислоты, 3% раствором перекиси водорода с добавлением нескольких капель 0,1% раствора адреналина.
3.При кровотечении из типичного места (область Киссельбаха), сосуд можно прижечь кристаллами нитрата серебра или 80% раствором нитрата серебра.
4.При невозможности остановить кровотечение выполняют переднюю тампонаду. Передний тампон удаляют через 2 суток.
Для передней тампонады носа следует использовать пинцет с узкими браншами и носовое зеркало для плотной укладки марлевой полоски. Больной находится в положении сидя. Используют марлевый тампон шириной 1-1,5 см и длиной 50-70 см, пропитанный вазелиновым маслом для предотвращения присыхания тампона. Тампон захватывают пинцетом отступя 4-5 см от края.
Рис.6. Передняя тампонада носа
