

Гемобластозы
Гемобластозы – опухолевые заболевания кроветворной и лимфоидной ткани.
Классификация опухолей кроветворной и лимфоидной тканей учитывает: клиническую картину, области первичной локализации новообразований, массу опухолевой ткани и темпы её прироста, а также данные различных исследований. В зависимости от источника опухолей (костный мозг или лимфоидные органы) и локализации первичного узла все опухоли гемопоэтической и лимфоидной ткани делят на две большие группы – лейкозы (лейкемия или «белокровие») и лимфомы.
Лейкозы – это опухолевые клональные заболевания кроветворной системы с первичным поражением костного мозга.
Классификация лейкозов (Струков, Серов)
А. Острые лейкозы:
1)недифференцированный;
2)миелобластный;
3)лимфобластный;
4)плазмобластный;
5)монобластный (миеломонобластный);
6)эритромиелобластный (ди Гульельмо);
7)мегакариобластный.
Б. Хронические лейкозы. Миелоцитарного происхождения:
1)хронический миелоидный;
2)хронический эритромиелоз;
3)эритремия;
4)истинная полицитемия (синдром Вакеза-Ослера). :Лимфоцитарного происхождения
1)хронический лимфолейкоз;
2)лимфоматоз кожи (болезнь Сезари);
3)парапротеинемические лейкозы; а) миеломная болезнь (плазмоцитома); б) первичная макроглобулинемия (болезнь Вальденстрема); в) болезнь тяжелых цепей (болезнь Франклина).
Моноцитарного происхождения:
1)хронический моноцитарный лейкоз;
2)гистиоцитозы (гистиоцитоз X).
Патогенез развития лейкозов:
1)Хромосомные аберации стволовых клеток КМ
2)Блок дифференцировки в пуле клеток КМ и их малигнизация
3)На микропрепарате видим: вытесняется желтый КМ – субстрат жир – вытесняется впервую очередь то, что легче всего вытеснить. Жира меньше – клеток больше.

При хроническом лейкозе смерть наступает от бластного криза=> бластные клетки в кровь=>
4) Вытеснение/депрессия ростков гемопоэза, причем нормальных, потому что по темпам пролиферации они существенно отстают от опухолевого клона, в связи с этим развиваются 3 синдрома, реализация которых связана с развитием смертельного исхода.
Геморрагический или Гемолитический синдром связан с вытеснением/ депрессией мегакариоцитарного ростка – отсюда тромбоцитопения, сопровождаемая риском кровоизлиян, синдром анемии – резко выраженная слабость – угнетение эритроцитарного ростка гемопоэза, и еще развитие синдрома инфекционных осложнений – связанный с угнететением прежде всего миелоцитарного ростка и лейкоцитарного ростка гемопоэза. Меньше зрелых клеток, иммунодефицит и осложнение – пневмония – причина смертельного исхода, сепсис характеризующийся гиперергической реакцией.
По гистогенезу лейкозы делят на миелоидные и лимфоидные , по степени дифференцировки клеток – на острые и хронические . Диагноз острого лейкоза исключительно морфологический, устанавливается при обнаружении в крови и(или) КМ бластных клеток.
Применительно к лейкозам вместо метастазирования говорим об |
лейкозной |
инфильтрации. |
|
При хроническом лейкозе в целом клетки более дифференцированные, зрелые (цитарные), более напоминают нормальные клетки.
Пример: зрелые производные миелоцитарного ростка – гранулоциты, у них ядро сегментированное, то есть в клетках при хроническом миелолейкозе мы должны видеть более зрелые, чем при остром лейкозе предшественники, например, метамиелоциты, ядро которых будет иметь тенденцию к: ядра будут вытянуты, с формированием перетяжек.
При остром лейкозе клетки менее дифференцированные (бластные ), у клеток ядро круглое. Кроме того клетки образуют определенные агрегаты.
Печень при хроническом миелолейкозе
1-выраженная инфильтрация паренхиматозных долек по ходу синусоидов опухолевыми миелоцитами, * - жировая дистрофия, липофусциноз гепатоцитов (в портальных трактах инфильтрация не выражена)
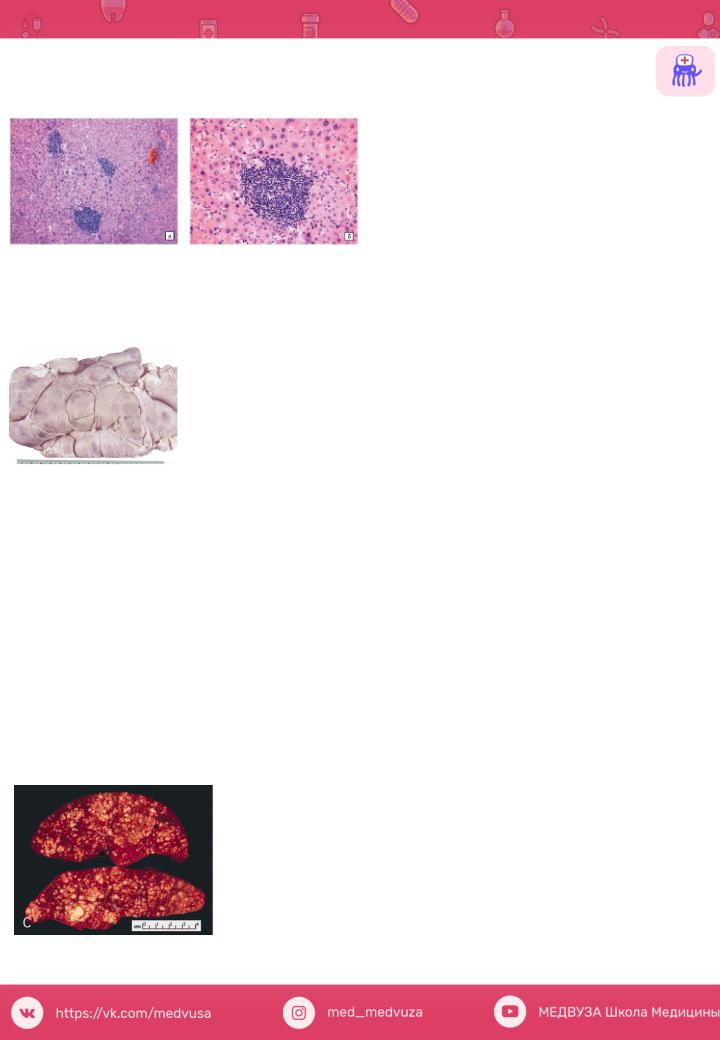
Печень при хроническом лимфолейкозе.
1-выраженная инфильтрация опухолевыми лимфоцитами разной степени зрелости (но не бластами!) портальных трактов, 2-в паренхиме долек инфильтраты практически отсутствуют, * - жировая дистрофия, липофусциноз
Лимфоузлы при хроническом лимфолейкозе.
Лимфоузлы брыжейки кишки резко увеличены, уплотнены, сливаются в плотные пакеты, на разрезе однородны, сочная ткань бело-розового цвета, местами мелкие кровоизлияния.
Лимфомы – это первичные регионарные опухоли лимфоидной ткани с источником в виде стволовых клеток лимфоидного ряда. Возникают при развитии блока дифференцировки и созревания на определенной стадии формирования лимфоцита.
Принципиально отличие лимфом от лейкозов – злокачественная трансформация лимфоцита происходит не в КМ, а в лимфатических узлах, селезенке, коже, лимфоидной ткани слизистой ЖКТ. В ряде случаев рост опухоли может сопровождаться опухолевой инфильтрацией КМ.
Все лимфомы делятся на: лимфомы Ходжкина ( старое название – лимфогранулематоз) и неходжкинские лимфомы (В- и Т-клеточные).
Селезенка при лимфогранулематозе.
Размеры и масса селезенки значительно увеличены, консистенция плотная, поверхность гладкая, на разрезе пестрого вида: множественные очаги белого, желтого, темно-красного
и коричневого цвета («порфировая» селезенка).
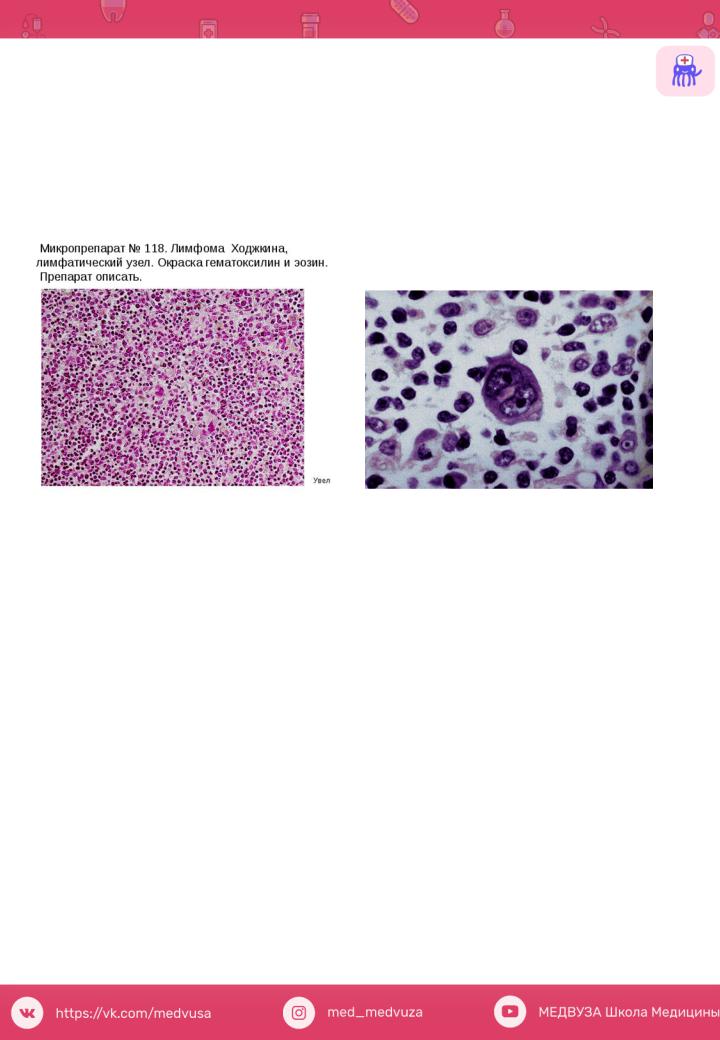
При лимфоме Ходжкина диагностическими являются опухолевые клетки |
– |
|
главным образом, одноядерные клетки Ходжкина и многоядерные клетки Рид- |
|
|
Березовского-Штернберга, которые по современным представлениям |
|
|
происходят из В-лимфоцитов герминативных центров лимфатических узлов. |
|
|
В основе признака – сохранение нормального количества лимфоцитов |
|
|
(лимфоидной ткани), выделяют 4 гистологических типа лимфомы Ходжкина: |
|
|
1) |
С преобладанием лимфоцитов |
|
2) |
Смешанно-клеточный вариант |
|
3) |
Лимфоцитарное истощение (диффузный вариант) |
|
4) |
Нодулярный склероз |
|
*-рисунок ЛУ стерт, лимфоидная ткань вытеснена клетками, среди которых: 1- крупные одноядерные клетки Ходжкина, 2-многоядерные клетки Рид- Березовского-Штернберга, 3- ЛФ, ПлК, Э, НЛ. *- м.б. очаги некроза и склероза
