
4 курс / Лучевая диагностика / Мельников_Рентгенодиагностика_заболевайни_ОГК
.pdf
При вертикальном положении пациента признаки пневмоторакса следует в первую очередь искать в наружных и верхних отделах грудной клетки, особенно в области верхушек, так как воздух в плевральной полости поднимается вверх (в отличие от жидкости). Поджатое легкое обычно выглядит менее прозрачным, чем на здоровой стороне, за счёт уменьшения в объеме и сгущения легочного рисунка. Если количество воздуха в плевральной полости небольшое, то прозрачность легкого на пораженной стороне может почти не отличаться от прозрачности легкого на здоровой стороне.
По объему воздуха в плевральной полости и степени спадения легкого различают тотальный и частичный пневмоторакс. При частичном пневмотораксе легкое уменьшено в объеме и частично коллабировано слоем воздуха в плевральной полости (рисунок 17.8).
←↓Рисунок 17.8. Частичный пневмоторакс справа. а – справа в верхней доле определяется инфильтрация. б, в – рентгенограммы в прямой и правой боковой проекциях, выполненные через 5 дней. Справа легкое частично коллабировано (стрелки) воздухом в плевральной полости. В плевральной полости справа также имеется выпот, верхняя граница которого образует горизонтальный уровень (указатель) – картина пневмогидроторакса. В данном случае, вероятнее всего наличие инфекционной деструкции верхней доли справа, осложненной спонтанным пневмотораксом и эмпиемой плевры.
а
б |
в |
151

При описании частичного пневмоторакса нужно указывать толщину слоя воздуха в плевральной полости и его локализацию (апикально, паракостально), а также протяженность, ориентируясь на передние отрезки ребер. Если возникают сомнения в наличии пневмоторакса, целесообразно выполнить рентгенограмму на выдохе, при этом объем легкого на стороне поражения уменьшается, оно становится менее прозрачным и наличие воздуха в плевральной полости определяется легче. При тотальном пневмотораксе легкое полностью спадается и определяется в виде «комка» неправильной формы, поджатого к средостению (рисунок 17.6). При пневмотораксе может определяться смещение средостения в противоположную сторону, если оно значительное – пневмоторакс характеризуется как напряженный (рисунок 17.9а).
Большой объем воздуха в плевральной полости значительно коллабирует легкое, развиваются дыхательные и сердечно-сосудистые расстройства. Напряженный пневмоторакс является жизнеугрожающим состоянием, в этом случае необходимо экстренная аспирация воздуха из плевральной полости. Напряженный пневмоторакс обычно развивается по клапанному механизму - при каждом вдохе воздух из легкого поступает в плевральную полость, а на выдохе дефект в плевре перекрывается и обратного поступления воздуха из плевральной полости в легкое не происходит, в результате чего в плевральной полости скапливается значительный объем воздуха. Помимо значительного смещения средостения в противоположную сторону при напряженном пневмотораксе может определяться низкое расположение диафрагмы, увеличение объема половины грудной клетки на стороне поражения [9, 14, 34].
а |
б |
Рисунок 17.9. а – напряженный пневмоторакс слева. Левое легкое коллабировано (стрелки). Определяется смещение тени средостения вправо, левая половина грудной клетки увеличена в объеме. Кроме того, в области лопаток определяется подкожная эмфизема. б – рентгенограмма того же пациента после ликвидации пневмоторакса слева. В области дуги аорты видна отслоенная медиастинальная плевра (стрелка) – признак пневмомедиастинума. Справа в нижней доле усиление рисунка и снижение прозрачности (пневмония). Сохраняется подкожная эмфизема в области лопаток.
152

в |
г |
Рисунок 17.9, продолжение. в – увеличенный фрагмент предыдущей рентгенограммы – пневмомедиастинум в области дуги аорты. г – рентгенограмма, выполненная через 2 дня. Пневмомедиастинум не выявляется. Слева в легком виден дисковидный ателектаз (стрелка), в нижней доле справа – признаки пневмонии.
Если пневмоторакс существует длительное время, то происходит утолщение висцеральной плевры (рисунок 17.10), и в дальнейшем расправить легкое затруднительно. Также выделяют осумкованный пневмоторакс, возникающий при наличии фиброзных сращений (спаек) между листками висцеральной и париетальной плевры. Спайки удерживают легкое от полного спадения, и оно спадается неравномерно (рисунок 17.11). При нетравматическом (спонтанном) пневмотораксе происходит разрыв стенки любой воздухоносной полости в легком - буллы при эмфиземе легких, каверны, абсцесса (при прорыве абсцесса в плевральную полость развивается эмпиема плевры). Ятрогенный пневмоторакс может возникнуть при катетеризации подключичной вены, пункции плевральной полости, а также при определенных режимах ИВЛ [13, 21].
Рисунок 17.10. Пневмоторакс справа. Правое легкое частично коллабировано, его висцеральная плевра утолщена (стрелки).
153

а |
б |
Рисунок 17.11. Осумкованный пневмоторакс слева. а – рентгенограмма в прямой проекции, б – увеличенный фрагмент предыдущей рентгенограммы (левое легочное поле). Слева частично коллабированное легкое фиксировано в нескольких местах спайками (стрелки на рисунке б). Кроме того определяются признаки легочной гипертензии (расширение легочных артерий и их прикорневых ветвей).
При наличии одновременно воздуха и выпота в плевральной полости верхняя граница выпота будет не дугообразной, а горизонтальной, такое состояние обозначается как пневмогидроторакс (рисунки 17.12, 17.8, 14.2е).
а |
б |
Рисунок 17.12. Пневмогидроторакс слева. а – рентгенограмма в прямой проекции. Слева легкое коллабировано воздухом в плевральной полости, срединная тень смещена вправо. Слева в плевральной полости также определяется выпот с горизонтальной верхней границей (стрелки). б – рентгенограмма в левой боковой проекции. Край коллабированного легкого отмечен указателями, горизонтальный уровень содержимого в плевральной полости - стрелками.
154

Диагностика пневмоторакса усложняется, если снимки выполнены в положении лежа. Воздух перемещается в наиболее высокорасположенные отделы грудной клетки, которые в этом случае находятся вдоль передней стенки грудной клетки над диафрагмой, таким образом, край легкого и зона легочного поля, лишенная сосудистого рисунка не всегда выявляются. Косвенными признаками пневмоторакса в положении лежа являются повышение прозрачности в нижнем отделе легочного поля, а также «углубление» и подчеркнутость контуров синусов – реберно-диафрагмального, кардио-диафрагмального [17, 34] (рисунок 17.13). Эти признаки трудно выявить и однозначно интерпретировать, поэтому в сомнительных случаях прибегают к исследованию пациента в положении стоя в динамике (если позволяет состояние), либо к РКТ.
Рисунок 17.13а. Пневмоторакс на снимке, выполненном в положении лежа. Справа в нижнем отделе легочного поля над диафрагмой видна зона повышенной прозрачности (стрелки), но легочный рисунок прослеживается на всем протяжении легочного поля. Кардиодиафрагмальный синус справа «углублен» (указатели), контуры его подчеркнуты (сравните с левой стороной).
Рисунок 17.13б. Рентгенограмма другого пациента с пневмотораксом слева, выполненная в положении лежа. Левое легкое значительно коллабировано, поджато к средостению (стрелки), средостение смещено вправо, что свидетельствует о напряженном пневмотораксе. В этом случае затруднения в интерпретации рентгенологической картины может вызвать равномерное снижение прозрачности левого легочного поля, обусловленное одновременным наличием в левой плевральной полости выпота. Легочный рисунок в левом легочном поле при этом не прослеживается, что характерно для пневмоторакса.
155

При наличии пневмоторакса всегда следует искать проявления пневмомедиастинума, подкожной и межмышечной эмфиземы, так как эти состояния нередко сочетаются.
Пневмомедиастинум (эмфизема средостения) – это скопление воздуха в средостении. Воздух в средостении может оказаться при разрыве трахеи, внелегочных отделов бронхов, а также пищевода. Воздух в средостение также может попасть из легкого по перибронховаскулярным клетчаточным пространствам при разрыве легкого или внутрилегочных участков бронхов. Пневмомедиастинум достаточно трудно выявить по рентгенограммам грудной клетки. Одним их признаков пневмомедиастинума является полоска просветления, идущая параллельно контуру средостения, ограниченная снаружи линейной тенью
– медиастинальной плеврой, «отслоенной» воздухом. Лучше всего эти изменения видны по левому контуру срединной тени, вдоль дуги и нисходящего отдела аорты (рисунки 17.14, 17.9б, в). Воздух из средостения может распространиться в мягкие ткани шеи, надплечий, грудной стенки, в результате чего развивается подкожная и межмышечная эмфизема [9, 34].
Рисунок 17.14а. Пневмомедиастинум, пневмоторакс, межмышечная эмфизема. Видна отслоенная воздухом медиастинальная плевра по левому контуру сердечной тени (стрелки). Справа определяется пневмоторакс – плохо различим край легкого в виде тонкой полоски висцеральной плевры (указатели). С двух сторон выявляется межмышечная эмфизема в виде множественных полосок просветления в области грудных мышц, а также подкожная эмфизема в области лопаток. Снижение прозрачности в нижнем отделе правого легочного поля обусловлено имплантом молочной железы (звездочка).
156

б |
в |
Рисунок 17.14, продолжение. б – увеличенный фрагмент предыдущей рентгенограммы (левое легочное поле). Определяется характерная для межмышечной эмфиземы картина - полоски просветления в области грудной мышцы. в – рентгенограмма выполненная на следующий день (фрагмент, левое легочное поле). Пневмомедиастинум слева увеличился (стрелки).
При разрыве крупных бронхов (чаще повреждается правый главный бронх в месте его отхождения от трахеи) воздух обычно поступает и в средостение и в плевральную полость, развиваются пневмомедиастинум и пневмоторакс (часто нарастающие и резистентные к лечебным мероприятиям), подкожная и межмышечная эмфизема, ателектаз легкого [9, 17].
При разрыве пищевода определяется пневмомедиастинум, подкожная эмфизема в области шеи, возможно развитие медиастинита, появление плеврального выпота [10]. При подозрении на разрыв пищевода проводится его исследование с водорастворимым (!) контрастом.
Медиастинит проявляется двусторонним расширением тени средостения, при инфильтрации прилежащих отделов легких контур средостения становится нечётким. Множественные мелкие просветления на фоне расширенной срединной тени характерны для воздушных полостей при флегмонозном медиастините. При формировании абсцесса средостения в проекции срединной тени определяется горизонтальный уровень газ/жидкость [9,10].
Гематома средостения возникает в результате разрыва аорты, крупных сосудов средостения. На рентгенограмме гематома средостения проявляется двусторонним расширением срединной тени с четким контуром. Нечёткий контур расширенной срединной тени определяется в случае пропитывания кровью медиастинальной плевры и прилежащей ткани легкого. При разрыве аорты на рентгенограмме возможно расширение срединной тени на уровне трахеи, дуги аорты, а также по левому контуру средостения, на участке между дугами аорты и легочной артерии. Иногда отсутствует контур дуги аорты. Все эти признаки не являются достаточно достоверными, а также могут отсутствовать на рентгенограммах [9, 17].
157
При травме грудной клетки может развиться кровотечение в плевральную полость – гемоторакс. Источником кровотечения являются сосуды легкого при его разрыве, межреберные артерии, сосуды средостения, диафрагмы. Гемоторакс обуславливает рентгенологическую картину гидроторакса.
Разрывы диафрагмы при рентгенографии выявить трудно. Чаще происходит разрыв левого купола диафрагмы, так как правый купол «защищен» печенью. Признаком разрыва диафрагмы является наличие смещенных в грудную полость желудка, ободочной кишки, реже других органов брюшной полости. При разрыве купола диафрагмы контур её нечёткий, дифференцируется плохо, при значительном разрыве контур диафрагмы может не определяться вообще. Часто выявляется смещение средостения в противоположную сторону. Разрыв диафрагмы может сопровождаться плевральным выпотом, скоплением крови в плевральной полости на стороне поражения [9, 16]. В настоящее время ведущая роль в диагностике пневмомедиастинума, медиастинита, разрывов трахеи и крупных бронхов, аорты, диафрагмы принадлежит РКТ.
Раздел 18. Опухоли, кисты средостения и некоторые другие причины расширения срединной тени
Опухоли и кисты средостения – большая и разнородная группа образований, в этом разделе кратко рассматриваются лишь имеющие наибольшее практическое значение. Новообразования в средостении могут развиваться из органов и тканей, находящихся здесь в норме, а также из тканей, смещенных в средостение в результате нарушения эмбрионального развития. Для удобства изложения в этом разделе рассмотрены патологические изменения медиастинальных лимфоузлов, а также некоторые другие изменения.
Клинические проявления опухолей и кист средостения различны, зависят от локализации, размеров, характера образования (доброкачественное или злокачественное). Часть образований средостения никак не проявляется и обнаруживается при профилактическом обследовании (например, кисты средостения). В других случаях пациентов беспокоят боли в грудной клетке, кашель, одышка. Тимомы могут сочетаться с миастенией. Для злокачественных новообразований характерны слабость, снижение массы тела. При крупных образованиях средостения может наблюдаться синдром сдавления верхней полой вены (одышка, цианоз верхней половины тела, расширение вен шеи и верхних конечностей), а также выявляются симптомы сдавления дыхательных путей, пищевода. При поражении возвратных нервов возникает дисфагия, при поражении диафрагмальных нервов – релаксация диафрагмы, если в процесс вовлекается симпатический ствол, наблюдается синдром Горнера (птоз, миоз, энофтальм). Также могут определяться симптомы поражения спинного мозга. Нагноение кист средостения сопровождается повышением температуры, воспалительным синдромом [10].
В настоящее время ведущая роль в распознавании образований средостения принадлежит РКТ. Задача традиционной рентгенографии – выявить подозрительные в отношении патологии средостения изменения.
Для начала необходимо остановиться на анатомии средостения. Детально этот вопрос излагается в руководствах по РКТ, для традиционной рентгенографии можно использовать следующую, несколько упрощенную схему:
158

По рентгенограмме в боковой проекции в средостении выделяют 3 отдела:
Переднее средостение – от задней поверхности грудины до передней поверхности сердца и аорты
Центральное средостение – образовано сердцем, восходящей аортой, дугой аорты, трахеей, сюда же относятся корни легких
Заднее средостение – располагается позади трахеи и задней поверхности сердца, включает в себя пищевод и нисходящую аорту
Средостение также разделяют на верхний этаж, располагающийся выше бифуркации трахеи, и нижний, расположенный книзу от бифуркации трахеи [34]. Либо выделяют три этажа средостения [9]:
Верхний – расположен выше 5 грудного позвонка
Средний – от 5 грудного позвонка (расположен примерно на уровне бифуркации трахеи) до 8 грудного позвонка
Нижний – расположен ниже 8 грудного позвонка
Частым признаком наличия дополнительного образования в средостения является расширение срединной тени. В результате этого, на рентгенограммах в прямой проекции происходит сглаживание дуг, образованных в норме сердечной тенью, аортой. Расширение средостения также характеризуется появлением дополнительных теней («выпячиваний») по контуру средостения с одной или с обеих сторон (рисунки 18.1, 18.2), форма их полуовальная, полукруглая или неправильная, широким основанием они сливаются со срединной тенью. Контуры расширенной срединной тени могут быть ровными и чёткими, а в случае злокачественных образований - бугристыми и нечеткими.
Рисунок 18.1. Схематичное изображение дополнительного образования в средостении на рентгенограмме в прямой и правой боковой проекции. В данном случае образование относится к переднему средостению.
159
а |
б |
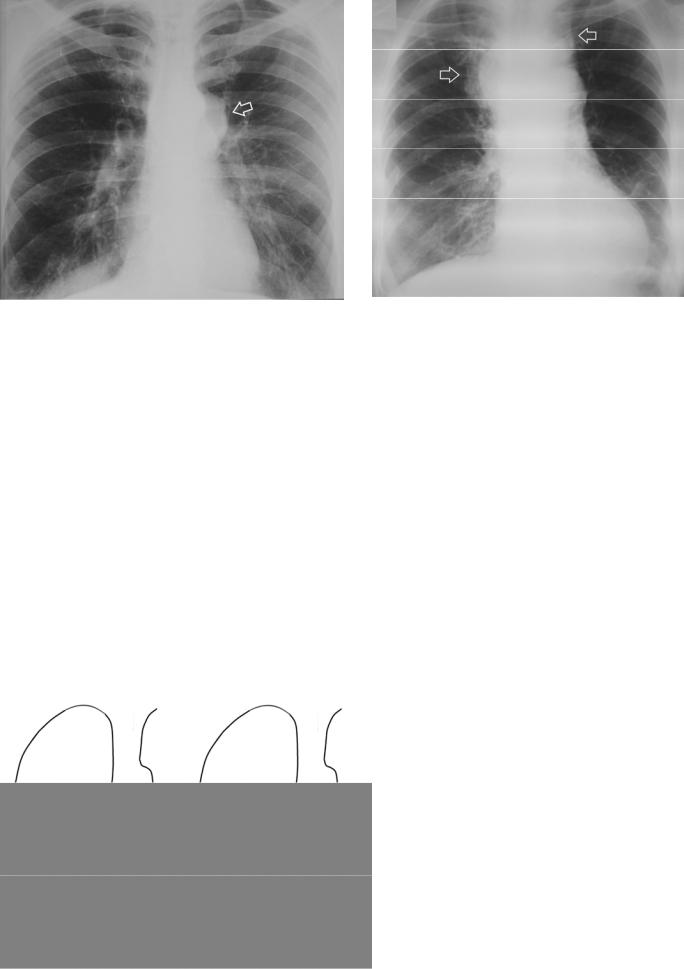
Рисунок 18.2. Объемное образование средостения. |
а – определяется расширение тени средостения |
в среднем этаже влево за счёт дополнительного |
образования (стрелка). б – на рентгенограмме |
другого пациента выявляется расширение тени средостения в верхнем этаже вправо с полициклическим контуром, в меньшей степени тень средостения расширена влево (стрелки).
«Принадлежность» патологической тени к средостению можно определить по следующему признаку – если на рентгенограмме в прямой проекции мысленно продолжить контуры тени до полного овала или круга, то «центр» этой тени будет находиться вне пределов легочного поля, в средостении (рисунок 18.3). Также, «углы» между тенью образования и контуром средостения тупые. Тени, обусловленные образованиями в средостении, не соответствуют сегментам и долям легкого, могут проецироваться одновременно на несколько долей (впрочем, как и другие внелегочные образования, например осумкованные выпоты). Эти признаки «работают» не всегда, например «центр» нейрогенных опухолей, располагающихся в заднем средостении рядом с тенью позвоночника, часто проецируется на легочное поле, а не на средостение.
Рисунок 18.3. Схематическое изображение разницы проецирования образования в средостении (а) и внутрилегочного образования (б) на рентгенограмме в прямой проекции.
160
