
4 курс / Дерматовенерология / Угревая_болезнь_Современные_аспекты_патогенеза,_клиники_и_лечения
.pdfУГРЕВАЯ БОЛЕЗНЬ. СОВРЕМЕННЫЕ АСПЕКТЫ ПАТОГЕНЕЗА,
КЛИНИКИ И ЛЕЧЕНИЯ
Учебно-методические рекомендации
САРАТОВ
2004
1
ГОСУДАРСТВЕННОНЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
САРАТОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ МЗ и СР РФ
УГРЕВАЯ БОЛЕЗНЬ. СОВРЕМЕННЫЕ АСПЕКТЫ ПАТОГЕНЕЗА,
КЛИНИКИ И ЛЕЧЕНИЯ
Учебно-методические рекомендации
САРАТОВ
2004
2
УДК 616.53-002.25-02-092-036.1-08 «312» (07) ББК 55.83 Я73 Т91
В учебно-методических рекомендациях приводятся современные данные по этиологии, патогенезу, классификации, клинической картине угревой болезни. Дается подробная оценка основных патогенетических и наружных медикаментозных средств для лечения акне, а также методы косметической и физиотерапевтической коррекции при данной патологии.
Для студентов, врачей-интернов, клинических ординаторов, слушателей ФПК ППС по специальности «Дерматовенерология» и тематического усовершенствования по косметологии.
Составители: О.В. Тарасова, А.П. Суворов, Н.А. Слесаренко Рецензенты: доктор медицинских наук В.Ф. Оркин Доктор медицинских наук С.Р. Утц
Утверждены и рекомендованы к изданию Центральным координационно-методическим Советом Саратовского государственного медицинского университета
© О.В. Тарасова А.П. Суворов Н.А. Слесаренко, 2004
© Саратовский государственный медицинский университет, 2004
3
Вульгарные угри (acne vulgaris)- наиболее распространенное полиморфное, мультифакториальное заболевание сальных желез и волосяных фолликулов, преимущественно кожи лица, спины, груди,
сопровождающееся гиперпродукцией кожного сала и изменением его химического состава. |
|
|||||||
Акне |
развивается |
на |
фоне |
себореи, пр чиной |
которой |
являются |
генетические |
фактор, |
определяющие количество, величину и повышенную чувствительность рецепторов клеток сальных желез к мужскому половому гормону тестостерону и его метаболитам.
Так, ведущим патогенетическим звеном в возникновении угревой болезни играет наследственная предрасположенность к определенному типу секреции сальных желез в период полового созревани. Вероятность развития акне у подростков при наличии заболевания у родственников составляет 50-60%.
У |
гомозиготных |
|
близнецов |
отмечается |
соответствие |
||
гиперсекреции |
сальных |
желез, |
составляющее |
97,9%; у |
|
|
|
гетерозиготных |
близнецов - 40%, однако различными остаются тип распределения акне и тяжест |
||||||
течения заболевания (Адаскевич В.П., 2003). |
|
|
|
||||
По |
данным . |
Н. К |
Суворовой |
(2000), |
различная |
экспрессивнос |
|
и аллельные |
вариации |
генов, детерминирующих |
развитие сальных желез и |
их функциональн |
|||
активность, |
ферментов и |
гормонов определяют тяжесть клинических проявлений акне. Митотическая |
активность, |
синтез эпидермальных межклеточных липидов, себосекреция, рост волос, выраженность |
|
пигментации находятся |
под непосредственным контролем андроген; свободногов тестостерона |
|
тестикулярного или овариального происхождения, дегидроэпиандростерона и 4-андростендиона надпочечникового генеза.
Гиперсекреция сальных желез может быть следствием повышенного уровня андрогенов, также высокой чувствительности к метаболитам тестостерона. В клетках сальных желез присутствую ферменты 17β-и 3β-гидроксистероиддегидрогеназа, которые метаболизируют андрогены надпочечников в
свободный тестостерон |
и фермент5α-редуктаза 1 типа, переводящий свободный тестостерон в |
дегидротестостерон. При |
взаимодействии с высокоаффинными цитоплазматическими рецептора |
клеток сальных желез, дегидротестостерон непосредственно стимулирует синтез секрета сальных желез. Уровень свободного тестостерона в крови большинства больных акне не превышает нормы, однако конверсия в дегидротестостерон у таких больных 20в -30 раз выше по сравнению со здоровыми. На участках кожи с проявлениями акне этот процесс протекает наиболее активно.
Достоверными маркерами клинически выявленной и скрытой форм гиперандрогенемии являютс фракции свободного тестостерона в сыворотке крови, половые стероиды, связывающие глобулин, индекс свободных андрогенов. В случаях резистентности к терапии целесообразно дополнительно определять уровень адренокортикоидов, прогестерона, соматотропного гормона, гормонов гипофиза и гипоталамуса.
Повышенная активность сальных желез сочетается с нарушением кератинизации в устье сально железы, обусловленные дезинтеграцией десмосом кератиноцитов и нарушением качественного количественного состава межклеточных эпидермальных липидов. Ретенционный гиперкератоз и усиленное сцепление кератиноцитов приводят к обтурации выводного протока сальной железы роговыми массами и образованию комедонов.
При гиперкератозе эпидермальной части волосяного фолликула и протока сальной железы образуется открытый комедон; при гиперкератозе глубоких отделов волосяного фолликула и выводного протока сальной железы весь канал заполняется клеточным дентритом и секретом сальной железы, что приводит к формированию закрытого комедона. Закупорка протоков сальных желез приводит к развитию анаэробных условий, благоприятных для активного роста анаэробных микроорганизмов Propionibacterium acnes,
Пропионбактерии - микроаэрофильные |
грамположительные |
микроорганизмы, являющиеся |
представителями нормальной микрофлоры |
кожи человека. Существуют |
несколько разновидностей |
данных микроорганизмов: Propionibacterium acnes, Propionibacterium avidum, Propionibacterium granulosum,
Propionibacterium |
innocium, |
Propionibacterium propiontcum, но |
основную |
роль |
в |
формирован |
воспалительных |
высыпаний |
отводят именноPropionibacterium |
acnes. Наиболее |
высокая |
степень |
|
колонизации констатирована при комедональной и папулопустулезной формах. При тяжелых формах акне
чаще |
выделяют Propionibacterium granulosum, который |
в |
опытахin vitro |
обладает |
большим |
протеолитическим и антигенстимулирующим действием. |
|
|
|
|
|
Пропионбактерии выделяют бактериальные липазы, протеазы и другие энзимы, |
гидролизуя кожное |
||||
сало до свободных жирных кислот, усиливающих воспалительную реакцию тканей и являющихся одним из пусковых механизмов фолликулярного гиперкератоза. В связи с гиперсекрецией и гипертрофией
4
сальных желез, колонизированных микроорганизмами, происходит активация провоспалительных цитокинов в очагах. Развивается дополнительная воспалительная реакция с вовлечением кл макрофагально-фагоцитарной системы и полиморфноядерных лейкоцитов, разрушающих фолликулярный эпителий. Содержимое фолликула проникает в собственно дерму, вызывая вторичное воспаление и формирование папул, пустул и кист. Доказанным также является присоединение вторичной пиогенной микрофлоры, чаще коагулазонегативных Staphylococcus epidermidis.
Важным фактором в патогенезе заболевания является нейрогенное воспаление, так как нервные окончания вокруг сальной железы выделяют нейропептиды, вызывающие воспалительную реакцию, а также стимулирующие рост сальной железы и увеличение размера ее клеток. Установлено, что у больных с акне, по сравнению со здоровыми, в коже находится больше чувствительных нервных окончаний, окруженных тучными клетками, выделяющими медиаторы воспаления. Доказано, что у больных с акне имеется дефицит цинка в коже пригего сохраненной концентрация в сыворотке крови.
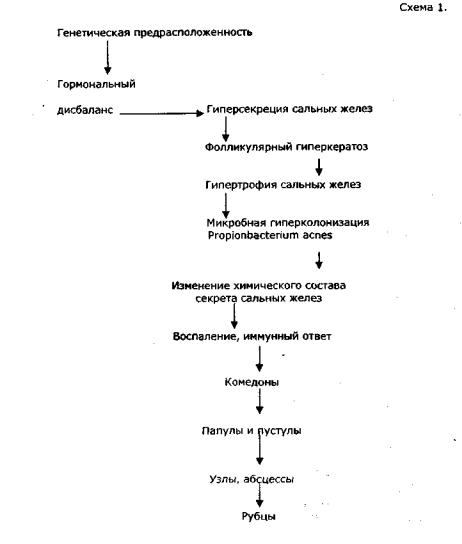
Таким образом, в патогенезе развития акне ведущими являются следующие компоненты: - генетическая предрасположенность; -гормональный дисбаланс;
-гиперсекреция сальных желез;
-фолликулярный гиперкератоз; гипертрофия сальных желез;
-микробная гиперколонизация Propionbacterium acnes;
-изменение химического состава секрета сальных желез;
-воспаление в перифолликулярной зоне и иммунный ответ. Основные звенья патогенеза угревой болезни представлены на схеме 1.
5
Современная классификация акне основана на особенностях клинических проявлений, распространенности и степени тяжести заболевания. Наиболее полной является классификация,
предложенная Plewig и Kligman A.M.(1994).
1.Акне новорожденных:
•акне младенцев;
2.Акне юношеские :
•акне комедоновое;
•акне папулопустулезное;
•акне конглобатное;
•акне молниеносное;
•акне инверсное;
•солидный персистирующий отек лица при акне;
•акне механическое.
3.Акне взрослых:
•акне области спины;
•позднее акне у женщин;
•предменструальные акне;
•постменопаузные акне;
•акне гиперандрогенные у женщин;
•акне при андролютеоме беременных;
•акне андрогенные у мужчин;
•акне конглобатное у мужчин с хромосомным набором ХУУ;
•акне тропическое;
•акне бодибилдинговое;
•допинговые акне;
• тестостерон-индуцированные |
молниеносные |
акне высокорослых |
подростков; |
|
|
4.Акне контактное:
•акне, провоцированное маслами, дегтем, смолами;
•акне косметические,
•хлоракне;
•акне, провоцированное помадой для волос.
5.Акне комедоновое вследствие физических факторов:
•- солнечные комедоны;
•- акне Майорка;
• - |
акне вследствие |
ионизирующей радиации (рентгеновское излучение). |
К.Н. |
Суворовой и |
Н.В.Котовой(1997) предложена этиопатогенетическая |
классификация с дополнениями.
A.Конституциональные акне, идиопатические акне.
1.Себорейные акне в детском, подростковом и юношеском возрасте:
•акне новорожденных;
•акне младенцев;
•юношеские акне.
2.Поздние акне:
•предменструальные акне
•постменопаузные акне;
• поздние гиперандрогенные акне(синдром Штейна-Левенталя и . др гиперандрогении у женщин);
• конглобатно-кистозные акне у мужчин с хромосомным синдромом полисомии ХУУ и синдромом Кляйнфельтера (ХХУ).
Б. Провоцированные акне.
1. Артифициальные (механические, травматические).
6
2.Масляные (в т.ч. профессиональные, смоляные и дегтярные).
3.Косметические.
4.Экскориированные акне. B. Особые формы акне.
1.Грамотрицательные фолликулиты.
2.«Пиодермия лица».
3.Резистентное акне.
Клиника
Начинается заболевание в пубертатном периоде и продолжается 25до-26 лет жизни.
Высыпания встречаются |
у80% подростков, а |
у 2% из |
них -тяжелые формы |
заболевания |
|||||||
(флегмонозные, |
конглобатные |
угри) |
сопровождаются |
серьезными |
психологическими |
||||||
проблемами и социальной дезадаптацией, что снижает качество жизни пациента. Это позволило |
|||||||||||
ввести в научную литературу более широкое понятие - «угревая болезнь». |
|
|
|||||||||
Клиническая |
оценка акне |
необходима |
для |
назначения |
адекватного |
рационального |
|||||
лечения. |
|
|
|
|
|
|
|
|
|
|
|
Отмечается |
|
тип |
поражения(невоспалительный, |
|
|
|
|
||||
воспалительный), |
распространенность |
высыпаний, |
наличие |
осложнений (экскориации, |
|||||||
дисхромии, изьязвления, рубцы). |
|
|
|
|
|
|
|
|
|||
Невоспалительные |
изменения |
определяется |
наличием |
|
|
|
|||||
комедоновых акне. |
|
|
|
|
|
|
|
|
|
|
|
Различают |
комедоны открыты,е т.е. |
имеющие свободный выход выводного протока на |
|||||||||
поверхность кожи, и закрытые, с роговой пробкой в устье сальной железы и волосяного фолликула, обусловленной фолликулярным гиперкератозом, что препятствует эвакуации кожного сала.
Степень тяжести невоспалительных акне классифицируется по количеству закрытых или
открытых комедонов на одной стороне лица. |
Воспалительные |
элементы, как правило, |
||
единичные, |
не превышают 5 на каждой стороне лица. |
Наличие только комедонов и |
||
расширенных устьев сальных желез |
расценивается как легкая форма заболевания. |
|||
Воспалительные изменения |
при акне |
определяются |
наличием папуло-пустулезных |
|
элементов без учета комедоноа. Степень тяжести воспалительных акне классифицируется по количеству папуло-пустулезных элементов на одной стороне лица.
Легкая степень тяжести соответствует меньшему количеству высыпаний. При средней степени тяжести увеличиваются не только количество элементов, но и размер папуло-пустул, глубина поражения. Оценка степени тяжести заболевания представлена в таблице
Таблица 1. Степень тяжести акне
Степень |
Комедоны |
Папуло- |
Узлы, |
Рубцы |
тяжести акне |
|
пустулы |
кисты |
|
|
|
|
|
|
1-я степень |
Менее 10 |
Менее 10 |
нет |
Нет |
(легкая) |
|
|
|
|
|
|
|
|
|
2-я степень |
10-25 |
10-20 |
нет |
Нет |
(средняя) |
|
|
|
|
|
|
|
|
|
3-я степень |
25-50 |
20-30 |
До 5 |
Имеются |
(тяжелая) |
|
|
|
|
|
|
|
|
|
4-я степень |
Более 50 |
Более 30 |
Более 5 |
Имеются |
(очень |
|
|
|
|
тяжелая) |
|
|
|
|
|
|
|
|
|
7
Акне конглобатное, молниеносное и инверсное не классифицируется, т.к. уже выражает
тяжесть заболевания и степень деструкции. |
|
|
|
|
||
При легкой |
и средней тяжести |
заболевания |
рубцовые, изменения отсутствуют, |
|||
и, как правило, не нарушена психосоциальная адаптация, в отличие от тяжелых и очень тяжелых |
||||||
форм акне. Однако сочетание комедонов |
с |
глубокими |
узлами (даже единичными), |
|||
расценивается как тяжелая форма угревой болезни. |
|
, |
|
|||
Тяжесть заболевания зависит и от психосоматического статуса. Пребывание |
в |
|||||
состоянии депрессии, ощущение беспокойства, |
тревоги, развитие комплекса |
|
||||
неполноценности усиливают состояние, хронического стресса, при котором повышается |
||||||
содержание андрогенов в крови, усиливается дегрануляция тучных клеток, что вызывает |
||||||
усиление реакции воспаления и стимуляцию секреции кожного сала. |
|
|||||
К тяжелым формам акне можно отнести: |
|
|
|
|
||
Конглобатные |
угри (Acne conglobata). Развиваются |
чаще у мужчин в возрасте18-30 лет. |
||||
Характеризуются |
наличием гнойных |
абсцессов |
с |
обструкцией сальных |
и потовых, желе |
|
медленным заживлением с формированием грубых, гиперпигментированных рубцов.
Acne fulminans. Встречается чаще у мужчин. Отмечается внезапное начало с общими явлениями интоксикации (артралгия, лихорадка). Эффект от проводимой антибактериальной терапии, как правило, отсутствует. В лечение необходимо включать глюкокортикостероиды с одновременной хирургической санацией абсцедирующих узлов.
|
Грамотрииательный |
фолликулит. |
|
Возникает |
как |
осложнение |
дл |
|
антибактериальной терапии обычных угрей, когда вследствие возникновения резистентности в |
|
|||||||
микрофлоре |
начинают |
преобладать |
грамнегативные |
микроорганизмы, преимущественно |
|
|||
Enterobacteriaceae, Proteus, Pseudomonas. Характерно наличие мелких пустул в области лица при |
|
|||||||
отсутствии комедонов.
Пиодермия лица. Встречается исключительно у женщин в возрасте20-30 лет. Обращает на себя внимание четкость контуров очага поражения. Внезапно на лице появляются глубокие и поверхностные кистозные образования. Комедоны отсутствуют.
Масляные фолликулиты. Наиболее часто заболевание встречается у мужчин до35 лет,
сопровождается |
нарушением |
эндокринного |
фона |
и |
желудочно-кишечного. |
|||
Возникновению масляных фолликулитов способствуют механические травмы, особенно трение |
||||||||
промасленной одежды. |
|
|
|
|
|
|
||
При |
начальных |
стадиях |
заболевания |
встречается |
наиболее |
типичный - призн |
||
гиперкератотическая пробка в глубоких отделах волосяного фолликула. Для диагностики ранней стадии масляного фолликулита на кафедре кожных и венерических болезней СГМУ предложен электрофизиологический метод, заключающийся в измерении электросопротивляемости участка пораженных тканей в пределах папулезного элемента. При сопротивлении ткани от300 Ом и выше диагностируют масляный фолликулит (а.с. №1589211).
Акнеформные высыпания, к которым относятся розовые угри, периоральный дерматит, мелкоузелковый саркоид лица, клинически сходны с вульгарными угрями. Однако в этих случаях первоначально преобладает воспалительная реакция сальных желез и волосяных фолликулов без
образования комедонов. Акнеформные высыпания также могут быть вызваны лекарственными
препаратами: азатиоприн, |
циклоспорин |
А, |
барбитураты, |
противотуберкулезные |
||
средства, препараты йода, брома, хлора, соли лития, витамины группы В. |
|
|||||
К осложнениям |
угревой |
болезни относятся поствоспалительная |
||||
гиперпигментация, атрофические и гипертрофические рубчики, нуждающиеся в дополнительном лечении медикаментозными средствами и проведении реабилитационных косметических процедур.
8

Лечение
При угревой болезни необходимо нормализовать секрецию и устранить закупорку протоков
сальных |
желез, уменьшить колонизацию |
микроорганизмов, нормализовать |
митотическую |
активность кератиноцитов и предотвратить процесс воспаления. Основной |
целью терапии |
||
является уменьшение степени тяжести и снижение возможности развития осложнений акне. |
|||
Перед |
назначением медикаментозного |
лечения необходимо помнить о |
патогенетическом, |
индивидуальном, комплексном подходе к терапии. Важным является создание доверительных отношений между врачом и пациентом.
Больному даются общие рекомендации по диетическому питан, приводящемую к снижению массы тела. Необходимо уменьшать калораж питания в среднем на 50% за счет ограничения легкоусвояемых продуктов питания, усиливающих секрецию сальных желез. Некоторые пациенты отмечают ухудшение процесса на коже после употребления копченых, консервированных, сладких продуктов, меда, орехов, применения концентрированных, жирных, экстрактивных бульонов, сгущенного молока, шоколада.
В настоящее время разработаны рекомендации и алгоритм патогенетического лечения различных форм акне(XX Всемирный конгресс по дерматологии, Париж, 2002). Выделяют препараты основного выбора и альтернативные (таблица 2).
Легкая (1) степень тяжести акне |
применяется только местное |
лечение, включающее топические ретиноиды, азелаиновую или салициловую кислоту. |
|
Средняя (2) степень тяжести - |
проводятся местное лечение топическими ретиноидами, |
топическими антибиотиками и бензоилпероксидом, а также общая терапия системными
антибактериальными препаратами. |
|
|
|||
|
Тяжелая (3) |
и очень тяжелая(4) степень акне - пациенту необходимо местное |
лечение |
||
|
|
|
|
длительное лечение |
системными |
топическими |
ретиноидами, бензоилпероксидом, общее |
||||
ретиноидами, системными антибиотиками с регулярным осмотром дерматолога и контрольным клинико-лабораторным мониторингом.
Женщинам, страдающим акне, |
дополнительно назначают оральные контрацертивы или |
антиандрогены в сочетании с |
топическими ретиноидами, топическими антибиотиками или |
бензоилпероксидом. В качестве поддерживающей терапии используются топические ретиноиды и бензоилпероксид.
Препараты с себосупрессивным действием
Алгоритм лечения акне (XX Всемирный конгресс по дерматологии, Париж 2002) Таблица 2.
|
Легкая |
Средняя |
Тяжелая |
||
|
|
|
|
|
|
|
Комедональная |
Папулопустулезная |
Папуло-пустулезная |
Узловатая |
Узловатая |
|
|
|
|
|
(конглобатное) |
Препарат |
Топические |
Топические |
Топические |
Топические |
Системный изотретиноин |
ы выбора |
ретиноиды |
ретиноиды + |
ретиноидын- |
ретиноиды+ системные |
|
|
|
топические |
системные |
антибиотики +/- |
|
|
|
антибиотики |
антибиотики |
бензоилпероксид |
|
|
|
|
+/- бензоилпероксид |
|
|
|
|
|
|
|
|
Альтернатив |
Азелаиновая |
Топические |
Топические |
Системные ретиноиды |
Высокие дозы системных |
н ые |
кислота, |
ретиноиды |
ретиноиды+ |
или системные |
антибиотиков+ топические |
препараты |
салициловая |
+ топические |
альтернативные |
антибиотики+топическ |
ретиноиды+ бензоилпероксид |
|
кислота |
антибиотики +/- |
системные |
ие ретиноидын-/- |
|
|
|
бензоилпероксид |
антибиотики+/- |
бензоилпероксид |
|
|
|
|
бензоилпероксид |
|
|
|
|
|
|
|
|
9

Для женщин |
|
|
Оральные |
Гормоны |
Антиандрогены, оральные |
(дополнител |
|
|
контрацептивы (или |
альтернативные |
контрацептивы+ системные |
ьно) |
|
|
антиандрогены)+ |
(антиандрогены или |
антибиотикичтопические |
|
|
|
топические |
оральные |
ретиноиды |
|
|
|
ретиноиды |
контрацептивы)+топич |
+/- бензоилпероксид |
|
|
|
+топические |
еские ретиноиды+/- |
|
|
|
|
антибиотики +/- |
бензоилпероксид или |
|
|
|
|
бензоилпероксид |
топические |
|
|
|
|
|
антибиотики |
|
|
|
|
|
|
|
Поддерживающая терапия (профилактика) |
|
Топические ретиноиды +/- бензоилпероксид |
|||
|
|
|
|
|
|
Системные |
ретиноиды. Третиноин, изотретиноин - изомеры |
ретиноевой |
кислоты. |
|
|||
Третиноин-транс-ретиноевая |
кислота, изотретиноин-13-цис-ретиноевая |
кислота, |
которые |
|
|||
используются в виде раствора, крема, мази с содержанием активного вещества от 0,01% до 0,1%. |
|
||||||
Изотретиноин вызывает стойкую ремиссию даже при тяжелых формах акне. Оказывает |
|
||||||
выраженное |
себосупрессивное, |
комедонолитическое, |
противовоспалительное |
и |
|||
иммуномодулирующее действие. Средняя доза составляет0,5-0,75 мг/кг в сутки и не должна превышать 60 мг/сутки для женщин и 80 мг/сутки для мужчин. Суммарная доза 120 мг/кг позволяет добиться стойкой ремиссии у 85-90% пациентов.
У женщин с сопутствующим адреногенитальным синдромом и другими гормональными нарушениями при тяжелых формах акне с частыми рецидивами требуется повторный курс лечения изотретиноином в дозе50% от первоначальной. Длительность лечения определяется индивидуально, в среднем не менее4 месяцев. В поддерживающем режиме препарат применяется 1-3 раза в неделю в течение нескольких месяцев.
Ретинола пальмитат (ретинола ацетат). Применяется в дозе100.000-300.000 ME в сутки в течение 3-4 месяцев.
Наиболее частыми побочными эффектами и осложнениями являются развитие эритемы, сухости и шелушения кожи, хейлита, коньюнктивита, обострения акне, фотосенсибилизации, присоединение вторичной пиогенной инфекции. Избежать побочного действия возможно при назначении препарата в виде крема с содержанием активного вещества от0,1% до 0,025% через день в течение 2 недель.
Топические ретиноиды. Современные топические ретиноиды предотвращают образование
микрокомедонов, подавляя синтез тонофиламентов, активизируют деление десмосом, снижают |
|
|||||||
когезию |
корнеоцитов. Противовоспалительное |
действие |
обусловлено |
улучшение |
||||
микроциркуляции и дренированием папуло-пустулезных элементов. |
|
|
|
|
||||
Современные |
препараты |
для |
наружной |
терапии |
обладают , |
ком |
||
кератолитическим, |
антибактериальным, |
противовоспалительным, |
|
|
|
|
||
антиандрогенным свойствами. Ретиноиды для наружного применения снижают количество комедонов на 60% и хорошо сочетаются с бензоилпероксидом и систе антибактериальными препаратами. Однако их достаточно слабое действие на гиперсекрецию сальных желез требует в ряде случаев назначения системных ретиноидов в адекватных дозах. Используются как монотерапия при легкой и средней степени тяжести угревой болезни.
|
Препараты, |
активным |
веществом которых |
является третиноин-биологически активная |
|
форма витамина А: |
|
|
|
||
|
Ретинревая |
мазь 0.1% |
и 0.05%. Способствует |
снижению гиперпролиферации эпителия |
|
|
|
|
|
|
|
выводных протоков сальных желез, уменьшает воспалительную реакцию вокруг них, выработку секрета сальных желез. Стимулирует процессы регенерации в коже. Наносится тонким слоем на предварительно очищенную кожу 1-2 раза в день в течение 4-6 недель.
Ретин-А. Выпускается в виде ,гелякрема и раствора. Препарат снижает адгезию кератиноцитов, способствует пролиферации сосочкового слоя дермы, при обработке открытых
10
