
5 курс / Госпитальная педиатрия / неонатальный сепсис
.pdfФедеральное государственное бюджетное образовательное учреждение высшего образования «Ставропольский государственный медицинский университет»
Министерства здравоохранения Российской Федерации (ФГБОУ ВО СтГМУ Минздрава России)
Кафедра факультетской педиатрии
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
для педиатрического факультета Специальность 31.05.02 «Педиатрия»
Дисциплина «Факультетская педиатрия, детская эндокринология»
Раздел 5. Неонатология Тема 52. Сепсис новорождённых.
Ставрополь, 2020
Цель занятия: освоение врачебных навыков диагностики, лечения и профилактики сепсиса у новорожденных детей.
Формируемые компетенции:
способность и готовность анализировать результаты собственной деятельности для предотвращения профессиональных ошибок (ОПК-5)
готовность к ведению медицинской документации (ОПК-6)
готовность к сбору и анализу жалоб пациента, данных его анамнеза, результатов осмотра, лабораторных, инструментальных, патологоанатомических и иных исследований в целях распознавания состояния или установления факта отсутствия или наличия заболевания (ПК-5)
способность к определению у пациентов основных патологических состояний, симптомов, синдромов заболеваний, нозологических форм в соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем - X пересмотр, принятой 43-ей Всемирной Ассамблеей Здравоохранения, г. Женева, 1989 г. (ПК-6)
способностью к определению тактики ведения пациентов с различными нозологическими формами (ПК-8)
способность к участию в проведении научных исследований (ПК-21)
Учебные вопросы:
1.Определение, этиология, классификация и патогенез сепсиса. Влияние системы цитокинов на формирование клинических вариантов сепсиса.
2.Клиника, диагностика, дифференциальный диагноз.
3.Принципы рациональной антибиотикотерапии, терапия иммуноглобулинами, принципы иммунокоррекции и детоксикации, особенности противошоковой терапии у новорождённых.
Материально-техническое обеспечение занятия:
Клиническая база: «СККПЦ»; отделение патологии новорожденных и недоношенных детей ДККБ; контингент тематических больных; наглядные пособия (таблицы, плакаты, мультимедийная презентация).
Теоретическая часть АННОТАЦИЯ
Неонатальный сепсис (С) – генерализованное инфекционное заболевание с ациклическим течением, вызванное условно-патогенной бактериальной микрофлорой, в основе которого лежит дисфункция иммунной системы организма с развитием очага (очагов) гнойного воспаления или бактериемии, системной воспалительной реакции и полиорганной недостаточности у детей первого месяца жизни.
Термин «неонатальный сепсис» относится к системным инфекциям новорожденных, включая сепсис, гематогенную пневмонию, менингит, артрит, остеомиелит, ИМВП.
Эпидемиология. Данные о распространенности С противоречивые. Считают, что С развивается у 0,1-0,8% новорожденных. Особенно часто встречается у недоношенных и у детей, находящихся на лечении в реанимационных отделениях – до 14%. Установлено,
что один документированный случай сепсиса приходится на 11-23 случаев, когда новорожденным назначают лечение, исходя из подозрения на наличие С (Gerdes J.S., 1991). Смертность:
10 - 50% из всех случаев сепсиса;
13-15% всех неонатальных смертей;
у детей с ЭНМТ смертность в 5 -10 раз выше чем у доношенных.
Этиология. В антенатальном период наиболее частыми возбудителями являются:
стрептококки группы В, E. Coli, S. Agalactucae.
В интранатальном периоде: S. Agalactucae, E. Coli, S. Aureus.
Для постнатального периода: S. Aureus, E. Coli, Klebsiella spp., S. Pyogenis и др.
Табл. 2.28. Наиболее вероятные возбудителя сепсиса в зависимости от локализации
первичного очага инфекции
Локализация первичного |
Наиболее вероятные возбудители |
очага |
|
Пупочная ранка |
S. аureus, E. coli |
Легкие. В том числе ИВЛ- |
S. pneumonie, K. pneumonie, S. aureus et epidermidis, H. |
ассоциирован-ный сепсис |
influenzae тип В, Ps. aeruginosae (при ИВЛ), Actnetobacter |
|
spp (при ИВЛ) |
Кишечный |
Enterobacteriocease spp., Enterobacter spp., |
Абдоминальный |
Enterobacteriocease spp., Enterobacter spp., Ps. aeruginosae, |
(хирургический) |
Анаэробы |
Кожа |
S. aureus et epidermidis |
Риноконъюктивальная |
S. pyogenis et viridas |
область |
|
Ротоносоглотка |
S. pyogenis et viridas |
Среднее ухо |
S. pyogenis et viridas, E. coli, H. influenzae |
Мочевые пути |
E. coli, Enterobacteru Enterococcus spp., S. aureus et |
|
epidermidis |
Внутривенный катетер |
S. aureus et epidermidis |
Основные возбудители раннего сепсиса:
Streptococcus agalactiae;
Escherichia Coli;
Haemophilus influenza;
Listeria monocytogenes
Основные возбудители позднего сепсиса:
Коагулазо-негативные стафилококки
Staphylococcus aureus
E. coli
Klebsiella Pseudomonas
Enterobacter
Сandidа
Streptococcus agalactiae;
Serratia
Acinetobacte
Анаэробные микрорганизмы
Патогенез. Входными воротами С у новорожденных чаще всего является пупочная ранка. В других случаях инфекция может попадать через кожу, ЖКТ, места инъекций, легкие и др. В месте попадания инфекции развивается первичный гнойный очаг.
Развитие бактериемии является важным этапом патогенеза С. Существенным моментом при этом, является недостаточная активность иммунной системы новорожденного. Выделяющиеся при развитии воспалительного процесса цитокины, катехоламины, кинины и другие биологически активные вещества приводят к формированию системного воспалительного ответа (реакции). На первом этапе этих изменений происходит повышение периферического сопротивления, АД, снижение капиллярной перфузии тканей. В дальнейшем развиваются гиповолемия, нарушение утилизации глюкозы, избыточная активация гипоталамо-гипофизарно-надпочечниковой системы.
Падение уровня СТГ, неадекватныйвыброс АКТГ, снижение функциональной активности щитовидной железы лежат в основе усугубления системного воспалительного ответа, что приводит к формированию полиорганной недостаточности.
Важным моментом в развитии С является формирование ДВС-синдрома, который присутствует при этом заболевания практически во всех случаях. ДВС-синдром является одной из основных причин развития гемокоагуляционного и септического шоков.
Полиорганная недостаточность, вторичная иммунная недостаточность, способствуют формированию вторичных гнойных очагов.
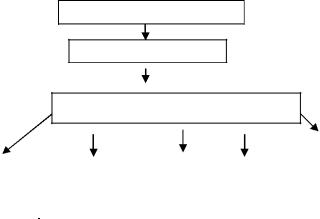
Первичный гнойный очаг
Развитие бактериемии
Активация защитных систем организма
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
сверт |
|
Иммунная |
|
|
Белки |
|
|
компл |
|
|
каллекр |
|
ываю |
||||
|
|
|
|
|
|
|
|
щая и |
||||||||
|
система |
|
|
острой фазы |
|
|
емент |
|
|
иин- |
|
|||||
|
|
|
|
|
|
|
|
проти |
||||||||
|
|
|
|
|
|
|
воспаления |
|
|
|
|
|
кининов |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
восве |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
ая |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ртыва |
||
|
|
|
|
|
|
|
|
|
|
|
|
система |
|
ющая |
||
повышен |
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
систе |
ие уров- |
|
|
Формирование системной |
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
мы |
|||||||||
ня |
|
|
воспалительной реакции |
|
|
|
|
|
|
|||||||
эндотокс |
|
|
|
|
|
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
ина |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||||
|
|
Избыточная активация гипоталамо-гипофизарно- |
|
|
|
|||||||||||
|
|
|
|
|
надпочечниковой системы. Активация |
|
|
|
||||||||
|
|
|
|
|
|
|
нейтрофилов |
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Падение |
|
неадекватн |
|
Снижение |
уровня |
|
ый выброс |
|
функциональной |
СТГ |
|
АКТГ |
|
активности |
|
|
|
|
|
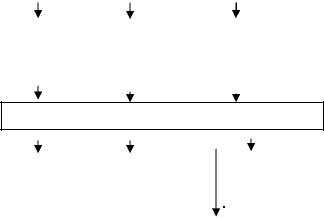
Формирование полиорганной недостаточности
|
ДВС- |
|
Декомпенсация |
|
|
Медиаторны |
|
|
синдром |
|
функции |
|
|
й хаос |
|
|
|
|
жизненно важных |
|
|
|
|
|
|
|
|
||||
|
|
|
органов и систем |
|
|
|
|
|
|
|
|
|
|
Формирование |
|
|
|
|
|
|
|
||
|
|
|
|
|
|
вторичных гнойных |
|
|
|
|
|
|
|
|
|
Рис.1. Схема патогенез сепсиса
Классификация. Единой классификации С новорожденных в России в настоящее временя нет. Выделяют:
Ранний неонатальный (врожденный С) сепсис, при котором заболевание развивается в первые 72 часа после рождения (трансплацентарный или восходящий пути инфицирования материнской условно-патогенной микрофлорой);
Поздний неонатальный сепсис, который возникает вследствие постнатального инфицирования развивается после 72 часов жизни, по сути, являясь нозокомиальным, что существенно определяет этиологию заболевания и подходы к терапии.
Взависимости от условий инфицирования выделяют:
Внебольничный
Внутрибольничный сепсис.
Вдиагнозе С так же указывают этиологию заболевания, входные ворота (пупочная ранка, кожа, легкие, ЖКТ и др.).
По клинической форме выделяют: септицемию и септикопиемию.
Проявлениями полиорганной недостаточности являются: септический шок, острая легочная недостаточность, острая сердечная недостаточность, острая почечная недостаточность, острая кишечная непроходимость, острая надпочечниковая недостаточность, отек мозга, вторичная иммунная дисфункция.
Исследования.
1.Общий анализ крови (с подсчетом тромбоцитов) - 50% случаев нормальное к-во лейкоцитов; лейкопения более характерна для недоношенных (< 5 000 в мкл); лейкоцитоз (первые 2 дня жизни – более 30 000 в мкл; 3-7 дней жизни – более 20 000 в мкл; старше 7 дней жизни – более 15 000 в мкл), количественные изменения нейтрофилов - более чувствительный признак (у 75% больных); соотношение между молодыми формами и всеми нейтрофилами > 0.16-0.2 более - чувствительный показатель сепсиса (нейтрофилезный индекс); тромбоцитопения (< 80 000-100 000, поздний признак);
2.Биохимический анализ крови – гипопротеинемия, диспротеинемия, гипербилирубинемия, повышение мочевины и креатинина, гипергликемия.
Концентрация С-реактивного белка (СРБ) в крови увеличивается у 50-90% больных сепсисом, который является реагентом острой фазы воспаления, имеющим короткий период полураспада и быстро нормализующийся при адекватном лечении (необходимо оценивать изменения концентрации в динамике). Рост СРБ у новорожденных детей отмечают и при
неинфекционных состояниях, например, при внутрижелудочковых кровоизлияниях, перинатальной асфиксии, после вакцинации, что снижает специфичность теста.
Определение прокальцитонина плазмы крови - это пропептид кальцитонина, который вырабатывается C-клетками щитовидной железы, во время сепсиса прокальцитонин вырабатывают экстратиреоидные ткани - печень, мононуклеарные лейкоцит, а эндотоксины и воспалительные цитокины, которые возникают во время сепсиса, способствуют выработке прокальцитонина, у новорожденных мало информативен в первые 24-48 часов жизни, в дальнейшем - один из маркеров системного воспалительного ответа (сепсиса, септического шока);
Нормальный диапазон прокальцитонина у новорожденных
Возраст в часах |
Концентрация прокальцитонина |
|
(нг/мл) |
0-6 |
2 |
6-12 |
8 |
12-18 |
15 |
18-30 |
21 |
30-36 |
15 |
36-42 |
8 |
42-48 |
2 |
3.Посев крови, а также посевы из гнойных очагов (экссудата, мочи, ликвора и др.)
–высев возбудителя (бактериоскопия и посев аспирата трахеи - для дифференциальной диагностики с РДС; посев мочи мало эффективен для диагностики раннего сепсиса, но более информативен для позднего);
4.Люмбальная пункция показана каждому больному с подозрением на менингит (у 20-30% больных с бактериемией развивается менингит); чаще всего мало информативна для диагностики раннего сепсиса (цитоз > 20/3; белок > 1 г/л; сахар < 70-80% от концентрации в крови);
5.Коагулограмма (возможны признаки ДВС-синдрома);
6.Рентгенография органов грудной и брюшной полости;
7.Показатели КОС (ацидоз, дефицит оснований, гипоксемия, гиперкапния,
лактатемия);
8.УЗИ органов и систем;
9.ЭхоКГ+ЭКГ.
Клиника С зависит от формы заболевания, возраста, этиологии, и т.д. Для оценки степени тяжести С целесообразно использование различных шкал.
Характерной клинической картины С у новорожденных нет. Клинику неонатального С можно описать следующим образом: младенец плохо выглядит, тяжело дышит и неполностью усваивает питание.
При раннем неонатальном С отмечают патологическую прибавку массы тела, отеки, в том числе плотные (склерема), геморрагический синдром и тромбозы, раннее появление и быстрое прогрессирование желтухи, дыхательные расстройства (втяжение уступчивых мест грудной клетки, шумное дыхание, ЧД > 60 в мин, апноэ более 15 сек) в отсутствии выраженных рентгенографических изменений, гипотермию (или лихорадку), гепатоспленомегалию, срыгивания и рвоту, олигурию, гипотензия. В этом случае возможна манифестация септическим шоком.
При позднем неонатальном С выявляют более постепенное начало заболевания с формированием типичного септического габитуса: серый оттенок кожи, усиление мраморного рисунка, патологические потери массы или плоская весовая кривая, затяжное течение желтухи, диспептические расстройства, неврологические и дыхательные нарушения, геморрагический синдром, нарушения кровообращения.
Сепсис может маскироваться
Под врожденный порок сердца синего типа (дуктус-зависимый)

Под врожденную гиперплазию надпочечников или гиперплазию коры надпочечников (адреногенитальный синдром)
Под врожденные нарушения обмена веществ.
Первичный септический очаг при раннем неонатальном С как правило отсутствует. Первичный септический очаг у детей позднего неонатального периода чаще всего проявляется поражением пупочных сосудов (<25%), заболеваниями легких (20-25%) и кишечника (не менее 20%), другие локализации входных ворот не превышают 2-6%. В некоторых случаях установить входные ворота С не удается (криптогенный С).
Септицемия характеризуется наличием у детей «общих» проявлений заболевания, бактериемией, признаками токсикоза и полиорганной недостаточности, геморрагического синдрома. Септицемия – форма С с выявлением не более одного очага гнойной инфекции (входные ворота). Характерно фульминантное развитие клинических симптомов, системной воспалительной реакции и ПОН при отсутствии метастатических пиемических очагов.
Септикопиемия – форма С с обнаружением двух (входные ворота и метастатический пиемический очаг) и более очагов гнойной инфекции, с высевом однотипного возбудителя. Септикопиемия проявляется наличием у детей «общих» признаков заболевания, бактериемией, симптомами токсикоза и полиорганной недостаточности, а также клиникой септикопиемических очагов. Наиболее частыми пиемическими очагами у детей периода новорожденности являются: гнойный менингит, остеомиелит, абсцедирующая пневмония, флегмона новорожденного, абсцессы кожи.
Септический шок – С с гипотензией, сохраняющейся, несмотря на адекватное волемическое возмещение, и нарушением тканевой перфузии, полиорганной недостаточностью.
Диагностика С включает три этапа.
Первый этап постановки диагноза – предположение о возможности заболевания. Диагностика раннего неонатального С затруднительна из-за отсутствия специфических для этого периода проявлений. В первую очередь необходимо установить наличие инфекционного заболевания вообще и постараться выявить местную воспалительную реакцию (входные ворота) с учетом инфекционного статуса матери.
Второй этап диагностики – выявление дисфункции жизненно важных органов и систем и оценка степени нарушения их функции.
Очень существенным моментом в диагностике С является обнаружение признаков полиорганной недостаточности (ПОН). Полиорганная недостаточность характеризуется выраженным нарушением функции не менее чем 2-х органов с учетом возрастных критериев. Синдромы органной недостаточности изложены ниже.
Клинические и лабораторные критерии органной недостаточности при сепсисе новорождённых (Неонатология. Национальное руководство)
Нарушения |
|
|
функций систем |
Клинические |
Лабораторные |
органов |
|
|
|
Тахипноэ или брадипноэ |
paO2 <40 мм рт. ст. |
Дыхательная |
Цианоз периоральный, общий |
spO2 <90% |
недостаточность |
Апноэ, втяжение уступчивых мест |
paO2<30 |
|
грудной клетки, экспираторные шумы, |
Респираторный или смешанный |
|
потребность в дополнительных |
Ацидоз |
|
объемах кислорода. |
|
|
Аускультативно ослабленное |
|
|
дыхание, возможна крепитация |
|
|
Необходимость в ИВЛ или РЕЕР |
|
Сердечно- |
Тахикардия или брадикардия |
Изменение центрального |
сосудистая |
Расширение границ сердца |
венозного давления, |
недостаточность |
Нарушения ритма |
Снижение фракции выброса |

|
Артериальная гипотензия |
Снижение сердечного выброса |
|
Увеличение печени, отёки |
Изменения по |
|
Необходимость гемодинамической |
данным ЭКГ метаболического |
|
поддержки |
характера |
Нарушения |
Синдром угнетения безусловно- |
Ультразвуковые признаки |
функций |
рефлекторной деятельности (вялость, |
ишемического поражения ЦНС |
нервной |
апатия, заторможенность, мышечная |
Признаки отёка мозга на НСГ |
системы |
гипотония, кома) |
Признаки гипертензионно- |
|
Синдром повышенной нервно- |
гидроцефального синдрома на |
|
рефлекторной возбудимости |
НСГ |
|
(двигательное беспокойство, |
УЗ-признаки ВЖК |
|
неэмоциональный крик) |
Нарушения биоэлектрической |
|
Неонатальные судороги |
активности коры головного мозга |
|
Кома |
Небольшое повышение уровня |
|
|
белка при нормальном или |
|
|
повышенном цитозе СМЖ |
Мочевыделител |
Олигурия (менее 1 мл/час на фоне |
Увеличение креатинина, |
ьная система |
адекватной инфузионной терапии), |
мочевины, калия. |
|
Анурия, отеки. |
|
|
Отказ от сосания |
Повышение уровня АСТ, АЛТ |
|
Невозможность энтерального питания |
Нарушение синтетической |
|
Парез кишечника, диарея, слизь и |
функции печени |
|
зелень в стуле |
Нарушение конъюгации |
|
Патологическая потеря массы |
билирубина или синдром |
ЖКТ |
Увеличение печени |
холестаза |
|
Желтуха |
Рентгенологические |
|
|
признаки |
|
|
пареза кишечника или НЭК |
|
|
Дисбактериоз |
|
|
|
Недостаточност |
Кожные геморрагии, кровоточивость, |
Признаки гиполибо |
ь |
тромбозы. |
гиперкоагуляции в |
системы |
|
гемостазиограмме. |
гемостаза |
|
Увеличение ПВ или АЧТВ |
|
|
Удлинение тромбинового |
|
|
времени, повышение содержания |
|
|
растворимых комплексов |
|
|
фибрин-фибриноген мономеров, |
|
|
продуктов деградации фибрина, |
|
|
удлинение АКТ, положительный |
|
|
этаноловый тест |
|
|
Депрессия фибринолиза |
|
|
Снижение уровня протеина С |
|
Потеря массы тела |
Гипогликемия (сначала |
Недостаточност |
Признаки надпочечниковой |
гипергликемия) |
ь |
недостаточности |
Транзиторное снижение |
желёз |
Отёчный синдром |
уровня кортизола |
внутренней |
Синдром транзиторной |
Снижение уровня Т3, Т4, |
секреции |
недостаточности |
особенно при шоке |
|
Гормонов щитовидной железы |
|
Кожа |
Бледность, серый/желтушный |
|
|
оттенок, сыпь, отечность, склерема, |
|
|
мраморность, цианоз, некроз, симптом |
|
«белого пятна».
Третий этап диагностики — оценка системной воспалительной реакции организма новорождённого. Важным моментом диагностики С на первом этапе является выявление признаков СВР (SIRS).
Системная воспалительная реакция (СВР) – общебиологическая неспецифическая реакция организма человека в ответ на действие повреждающего эндогенного или экзогенного фактора.
Признаки СВР: длительная (свыше 3 дней) лихорадка (t>38,0°С) или прогрессирующая гипотермия (t<36,2°С) при соблюдении соответствующего температурного режима; одышка или тахипноэ более 60 в 1 минуту; тахикардия более 160 в 1 минуту или брадикардия (< 110 сокращений в мин.); анорексия, угнетение и/или судороги; олигурия (диурез менее 1мл/кг/мин в первый день жизни и менее 2 мл/кг/мин в последующие дни на фоне адекватной инфузионной терапии), изменения в ОАК; повышение С-реактивного белка в сыворотке крови > 6 мг/л; повышение уровня прокальцитонина в сыворотке крови >2 нг/мл; лейкоцитоз или лейкопения; лактат-ацидоз, гипергликемия.
Изменения состава периферической крови, характерные для воспалительной реакции у новорождённых
Показатель |
|
Возраст ребёнка |
Значение, |
при котором |
|
|
|
правомочно |
использовать |
|
|
|
соответствующий |
|
|
|
|
показатель (x109/л) |
|
|
|
|
|
|
Лейкоцитоз |
|
1–2 дня |
> 30 000 |
|
|
|
|
|
|
|
|
3–7 дней |
> 20 000 |
|
|
|
|
|
|
|
|
>7 дней |
> 15 000 |
|
|
|
|
|
|
Лейкопения |
|
|
< 5000 |
|
|
|
|
|
|
Нейтрофилёз |
|
1–2 дня |
> 20 000 |
|
|
|
|
|
|
|
|
3–7 дней |
> 7000 |
|
|
|
> 7 дней |
> 6000 |
|
Нейтропения |
|
1–2 дня |
< 5000 |
|
|
|
3–7 дней |
< 2000 |
|
|
|
> 7 дней |
< 1500 |
|
Увеличение количества |
юных форм |
1–2 дня |
> 5000 |
|
нейтрофилов |
|
с 3-го дня |
> 1500 |
|
|
|
|
|
|
Нейтрофильный индекс |
(отношение |
≥0,2 |
|
|
количества юных форм к общему |
|
|
|
|
количеству нейтрофилов) |
|
|
|
|
С в неонатальном периоде необходимо предполагать в 2 ситуациях: 1. В первые трое суток жизни наличие тяжелого инфекционного токсикоза и хотя бы трёх из перечисленных признаков СВР. 2. У новорожденных детей старше 3-дневного возраста при наличии первичного инфекционно-воспалительного очага (связанного с окружающей средой) и хотя бы 3 из перечисленных признаков СВР. Предположительный диагноз – показание для немедленного назначения эмпирической антибактериальной терапии, а также проведения всего необходимого объёма лечебных мероприятий.
Целесообразно в течение 5–7 дней либо подтвердить, либо отвергнуть диагноз предполагаемого С. Исчезновение признаков системного воспалительного ответа параллельно с санацией очага инфекции и, тем более, отсутствие связи клинических проявлений системного воспалительного ответа с инфекцией, свидетельствует против диагноза «сепсис».

Диагноз «сепсис» можно установить сразу при наличии первичного септического очага и метастатических пиемических очагов с единым возбудителем.
Дифференциальный диагноз. Гнойно-воспалительные заболевания, протекающие с лихорадкой и интоксикацией при наличии тяжелого состояния, нескольких гнойных очагов, полиорганных поражений, тромбогеморрагического синдрома, прогрессирующего ухудшения состояния требуют исключения С. Следует иметь в виду, что SIRS развивается параллельно с клиникой этих заболевания и исчезает по мере санации гнойного очага.
Дифференциальный диагноз сепсиса с гнойно-воспалительными заболеваниями
Признак |
|
Сепсис |
|
|
Гнойно-воспалительные |
|||
|
|
|
|
|
заболевания |
|
||
Признаки SIRS |
Характерно наличие 3-х и |
Не |
характерны, |
единичные |
||||
|
|
более |
из |
известных |
проявления SIRS |
|
||
|
|
признаков |
|
|
|
|
|
|
Тяжелое |
состояние |
Характерно |
|
Не характерно |
|
|||
больного |
|
|
|
|
|
|
|
|
Бактериемия |
|
Характерна |
|
Не |
|
характерна, |
быстро |
|
|
|
|
|
|
проходящая |
|
||
Полиорганная |
Характерна |
|
Не характерна |
|
||||
недостаточность |
|
|
|
|
|
|
|
|
Проявления |
|
Характерны |
|
Не характерны |
|
|||
септического шока |
|
|
|
|
|
|
|
|
Геморрагический |
Характерен |
|
Редко |
|
|
|
||
синдром |
|
|
|
|
|
|
|
|
Желтуха |
|
Характерна, |
быстро |
Не характерна |
|
|||
|
|
прогрессирует |
|
|
|
|
|
|
Гипотермия |
|
Возможна |
|
|
Не характерна |
|
||
Нарушения |
|
Характерны |
|
Не характерны |
|
|||
кровообращения |
|
|
|
|
|
|
|
|
Характер |
|
Гнойный |
|
менингит, |
Омфалит, конъюнктивит, отит, |
|||
пиемических очагов |
остеомиелит, |
|
везикулопустулез, |
|
||||
|
|
абсцедирующая |
пневмония, |
пиодермии и т.д. |
|
|||
|
|
флегмона |
новорожденного, |
|
|
|
|
|
|
|
абсцессы кожи |
|
|
|
|
|
|
Течение заболевания |
Длительное, упорное |
Быстрый |
эффект |
от |
||||
|
|
|
|
|
антибактериальной терапии |
|||
Дифференциальный диагноз С и септического эндокардита (тяжелое состояние, лихорадка, появление со стороны сердца шумов органического характера, геморрагиче-ские проявления, увеличение печени и селезенки) в первую очередь основывается на выявлении характерных изменений на ЭхоКГ (вегетации).
Большие сложности возникают при дифференциальном диагнозе С и
генерализованных внутриутробных инфекций. В основе такого дифдиагноза лежит установление этиологии ВУИ при помощи современных методов (ПЦР, выявление специфических антител класса IgM, исследование авидности антител).
Могут возникнуть сложности при проведении дифференциального диагноза между С и
врожденными заболеваниями аминокислотного обмена, для которых характерно наличие
SIRS.
