
5 курс / Госпитальная педиатрия / Задачи 21-30
.pdf
|
|
|
Ситуационные задачи для проведения промежуточной аттестации (экзамена) |
|||||||||||
|
|
|
по дисциплине «Госпитальная педиатрия» для обучающихся |
|
|
|
|
|||||||
|
|
|
по специальности 31.05.02 – Педиатрия в 2020/2021 учебном году |
|
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПК-1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПК-6 |
|
|
|
|
Задача № 21 |
|
|
|
|
|
|
|||
ПК-8 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПК-14 |
Мама девочки М. в возрасте 6 |
месяцев обратилась к участковому педиатру, |
который |
|||||||||||
|
после осмотра ребенка направил |
ее на госпитализацию в детское отделение ГКБ города |
||||||||||||
|
С., РБ. Основными жалобами были повышение температуры до 37,5°С, кашель и одышка. |
|||||||||||||
|
В 3 месяца девочка |
перенесла ОРИ, протекавшая с небольшим повышением |
||||||||||||
|
температуры и серозным выделением из носа, самочувствие ребенка оставалось |
|||||||||||||
|
удовлетворительным, за медицинской помощью не обращались. Настоящее заболевание |
|||||||||||||
|
началось остро с подъема температуры до 38,8 - 39°С. На следующий день состояние |
|||||||||||||
|
резко ухудшилось: появился пароксизмальный кашель и одышка с затрудненным |
|||||||||||||
|
шумным дыханием. |
|
|
|
|
|
|
|
|
|
|
|
||
|
Девочка от первой нормально протекавшей беременности, срочных родов при сроке |
|||||||||||||
|
беременности 39 недель. Масса тела при рождении 3200 г, длина 50 см. Закричала сразу, |
|||||||||||||
|
к груди приложена на первые сутки, выписана из роддома на 3-е сутки. Период |
|||||||||||||
|
новорожденности протекал без особенностей. В возрасте 1,5 месяцев, из-за гипогалактии |
|||||||||||||
|
у матери, стала получать адаптированную смесь Нутрилон Голд, прикорм вводился |
|||||||||||||
|
своевременно первым блюдом было овощное пюре молочная каша с 5 месяцев, затем с |
|||||||||||||
|
5,5 месяцев овсянная молочная каша, фруктовые соки и пюре с 4,5 месяцев, с 6 месяцев |
|||||||||||||
|
мясной фарш, желток перепелиного яйца, |
С этого времени прибавляла в массе больше |
||||||||||||
|
нормы. Семейный анамнез: у матери - пищевая аллергия на бананы и цитрусовые, отец |
|||||||||||||
|
практически здоров, но много курит. Профилактические прививки проводились |
|||||||||||||
|
своевременно согласно Национального календаря. |
|
|
|
|
|
|
|||||||
|
При осмотре в приемном покое ГКБ состояние ребенка |
расценено как |
тяжелое. |
|||||||||||
|
Отмечается втяжение уступчивых мест грудной клетки, раздувание крыльев носа, цианоз |
|||||||||||||
|
носогубного треугольника. ЧД 6266 в минуту. Перкуторно: над легкими легочный звук |
|||||||||||||
|
с коробочным оттенком. Аускультативно: на фоне жесткого дыхания выслушивается |
|||||||||||||
|
масса мелкопузырчатых и крепитирующих хрипов на вдохе и в самом начале выдоха. |
|||||||||||||
|
Тоны сердца несколько приглушены. ЧСС 145 - 160уд/мин. Температура тела 38,6°С. |
|||||||||||||
|
Живот несколько вздут, при пальпации безболезненный. Печень +3 см из-под правого |
|||||||||||||
|
подреберья, пальпируется край селезенки. Стул был 2 раза, кашицеобразный, желтый, без |
|||||||||||||
|
патологических примесей. Диурез не нарушен. |
|
|
|
|
|
|
|||||||
|
Показатели физического развития: рост – 68,5 см, вес – 8,7 кг, окружность грудной |
|||||||||||||
|
клетки – 45,1 см, окружность головы - 42,0 см. |
|
|
|
|
|
|
|||||||
|
Результаты обследования: |
|
|
|
|
|
|
|
|
|
|
|||
|
|
Общий анализ крови: |
|
|
|
Биохимический анализ крови |
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
Показатель |
|
Результаты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
4,0 |
|
|
|
TPROT, g/l |
|
72 |
|
|
|
|
|
|
|
HGB, g/l |
132 |
|
|
|
ALB, g/l |
|
49 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
|
|
|
|
TBIL, umol/l |
|
10, |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
0,99 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
DBIL, umol/l |
|
0,8 |
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
MCH, pg (27-31) |
30 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
NDBIL, umol/l |
|
9,7 |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
MCHC, g/dl (32-36) |
35 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ALT, U/L |
|
28 |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
MCV, fl (80-94) |
80 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
AST, U/L |
|
35 |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
RDW, % (11,5-14,5) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
|
4,0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
RET, % |
0,9 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
|
55 |
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
PLT, х109/l |
236 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

|
WBC, х109/l |
|
4,0 |
|
|
|
GLU, mmol/l |
4,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
BA, % |
|
0 |
|
|
|
K, mmol/l |
4,0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
EO, % |
|
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Na, mmol/l |
128 |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
MON, % |
|
6 |
|
|
|
|
|
|
|
|
|
|
|
|
|
Ca, mmol/l |
2,75 |
|
|
|||
|
LYM, % |
|
64 |
|
|
|
|
|
|
|
|
|
|
|
|
++ |
1,19 |
|
|
||||
|
|
|
|
|
|
|
|
Ca |
|
|
|
|
NEU, % |
|
29 |
|
|
|
|
|
|
|
|
|
|
|
|
Fe, mmol/l |
13,7 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
СОЭ |
|
15 |
|
|
|
|
|
|
|
|
|
|
|
|
CHOL, mmol/l |
4,1 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
Анализ крови на прокальцитонин: 0,5 |
|
|
||
|
Показатель |
|
Результаты |
|
|
|
|||||
|
|
|
|
нг/мл. |
|
|
|
||||
|
Clarity |
|
|
Clear |
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
||
|
Color |
|
Ellollow |
|
|
|
|
|
|
|
|
|
Spec Grav |
|
1.021 |
|
|
|
|
|
|
|
|
|
pH |
|
7.0 |
|
|
|
|
|
|
|
|
|
Protein |
|
0,165 |
|
|
|
|
|
|
|
|
|
Glucose |
|
Negative |
|
|
|
|
|
|
|
|
|
Ketones |
|
Negative |
|
|
|
|
|
|
|
|
|
Blood, /HPF |
|
2 |
|
|
|
|
|
|
|
|
|
WBC, /HPF |
|
3 |
|
|
|
|
|
|
|
|
Рентгенография грудной клетки: отмечается повышенная прозрачность легочных полей, особенно на периферии, низкое стояние диафрагмы.
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК-

8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению реабилитационных мероприятий, немедикаментозной терапии, применению природных лечебных факторов (ПК-14).
9.Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1 |
|
ПК-6 |
Задача №22 |
ПК-8 |
|
ПК-14 |
Родители девочки Л., 6 лет, обратились на прием к участковому педиатру с жалобами на |
|
сильный насморк, заложенность носа и приступы чихание на улице в середине мая. |
|
Анамнез заболевания: девочка заболела года назад, когда в конце апреля появились |
|
сильный зуд и жжение глаз, слезотечение, светобоязнь, гиперемия конъюнктивы в мае |
|
месяце отмечался зуд в области носа, першение горла и заложенность носа, сухой |
|
кашель. В середине июня симптомы заболевания прекратились и вновь возникли в конце |
|
лета и начале осени, помогали такие препараты как супрастин внутрь, промывания носа |
|
солевыми растворами и закапывание в глаза дексаметазона в каплях. |
|
Из семейного анамнеза известно, что у папы аллергия на траву летом, бабушка девочки |
|
по материнской линии страдает нейродермитом, длительно кашляет при контакте с |
|
шерстью и осенью при работе в саду, обследования не проходили. мама ребенка курит. У |
|
девочки в грудном возрасте была аллергическая сыпь на травяные сборы и лекарства в |
|
форме сироп. Девочка состоит на диспансерном учете у участкового педиатра по поводу |
|
атопического дерматита, который в последние 2 года ребенка не беспокоил. |
|
При осмотре: девочка правильного телосложения, кожные покровы сухие, чистые. |
|
Дыхание через нос у ребенка затруднено, больной трет нос («аллергический салют»), |
|
периодически чихает и подкашливает, высмаркивает из носа большое количество |
|
серозной слизи. Веки у ребенка отечные, конъюнктива гиперемирована, отмечается |
|
слезотечение. Частота дыхания 20 в минуту. В легких дыхание везикулярное, хрипов нет. |
|
Тоны сердца ритмичные, громкие. ЧСС 85 уд в мин., АД 115/75 мм. рт. ст. Живот мягкий, |
|
безболезненный, печень и селезенка в пределах возрастной нормы. Стул и диурез не |
|
нарушены. |
|
Показатели физического развития: рост –115,5 см, вес – 20,7 кг, окружность грудной |
|
клетки –60,1 см. |
Результаты обследования:
Общий анализ крови: |
|
|
|
Биохимический анализ крови |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
4,4 |
|
|
|
TPROT, g/l |
65 |
|
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
125 |
|
|
|
ALB, g/l |
42 |
|
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
|
|
|
|
TBIL, umol/l |
10,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
0,86 |
|
|
|
|
|
|
|
|
|
|
|
DBIL, umo /l |
1,4 |
|
|
||
|
|
|
|
|
|
|
|
|
|
|
MCH, pg (27-31) |
28 |
|
|
|
|
|
|
|
|
|
|
|
NDBIL, umol/l |
9,1 |
|
|
||
|
|
|
|
|
|
|
|
||
|
MCHC, g/dl (32-36) |
32 |
|
|
|
|
|
|
|
|
|
|
|
ALT, U/L |
15 |
|
|
||
|
|
|
|
|
|
|
|
||
|
M V, fl (80-94) |
85 |
|
|
|
|
|
|
|
|
|
|
|
AST, U/L |
21 |
|
|
||
|
|
|
|
|
|
|
|
||
|
RDW, % (11,5-14,5) |
12,5 |
|
|
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
4,6 |
|
|
||
|
|
|
|
|
|
|
|
||
|
RET, % |
1,0 |
|
|
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
60,0 |
|
|
||
|
|
|
|
|
|
|
|
||
|
PLT, х109/l |
239 |
|
|
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
5,0 |
|
|
||
|
|
|
|
|
|
|
|
||
|
WBC, х109/l |
7,0 |
|
|
|
|
|
|
|
|
|
|
|
K, mmol/l |
3,7 |
|
|
||
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|

|
BA, % |
|
0 |
|
|
|
|
Na, mmol/l |
142.0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
EO, % |
|
13 |
|
|
|
|
Ca, mmol/l |
2,23 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
MON, % |
|
5 |
|
|
|
|
Ca++ |
1,15 |
|
|
|
|
LYM, % |
|
45 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Fe, mmol/l |
11,2 |
|
|
|||
|
NEU, % |
|
37 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CHOL, mmol/l |
3,2 |
|
|
|||
|
СОЭ |
|
5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
Результаты скарификационных тестов: с |
|
|||
|
Показатель |
|
Результаты |
|
|
|
||||||
|
|
|
|
|
аллергенами пыльца ольхи - (+++): |
|
||||||
|
Clarity |
|
|
lear |
|
|
|
|
||||
|
|
|
|
|
|
березы - (+++), орешника - (+++), дуба - |
|
|||||
|
Color |
|
Ellollow |
|
|
|
|
|||||
|
|
|
|
|
(+++), к пыльце полыни - (++) , |
|
||||||
|
Spec Grav |
|
1.023 |
|
|
|
|
|||||
|
|
|
|
|
подсолнечника - (++), лебеды - (++), |
|
||||||
|
pH |
|
7.0 |
|
|
|
|
|||||
|
|
|
|
|
амброзии - (+). Тест-контрольной |
|
||||||
|
Protein |
|
0,165 |
|
|
|
|
|||||
|
|
|
|
|
жидкости 0,9% физиологический раствор |
|
||||||
|
Glucose |
|
Negative |
|
|
|
|
|||||
|
|
|
|
|
натрия хлорида ( - ) и раствор гистамина |
|
||||||
|
Ketones |
|
Negative |
|
|
|
|
|||||
|
|
|
|
|
(++). |
|
|
|
||||
|
Blood, /HPF |
|
2 |
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|||
|
WBC, /HPF |
|
3 |
|
|
|
|
|
|
|
|
|
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- 8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению реабилитационных мероприятий, немедикаментозной терапии, применению природных лечебных факторов (ПК-14).
9.Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1 |
|
|
ПК-6 |
Задача №23 |
|
ПК-8 |
|
|
ПК-14 |
Участковый педиатр посетил девочку 7 лет на дому по активу, полученному от врача |
|
|
скорой помощи. Жалобы на приступообразный кашель, свистящее дыхание. |
|
|
Из анамнеза заболевания известно, что месяц назад девочка перенесла ОРВИ и в течение |
|
|
этого времени сохранялся сухой кашель, чаще по утрам. Настоящий приступ возник дома |
|
|
после посещения цирка. Врачом скорой помощи были проведены экстренные |
|
|
мероприятия. Приступ купирован, родители ребенка от госпитализации отказались. |
|
|
Передан актив участковому врачу. |
|
|
Девочка от первой нормально протекавшей беременности, срочных родов. Масса при |
|
|
рождении 3400 г, длина 52 см. Период новорожденности - без особенностей. На |
|
|
искусственном вскармливании с 2 месяцев. До 1 года жизни страдала атопическим |
|
|
дерматитом, пищевой аллергией на коровье молоко и яйца. |
В настоящее время не |
|
переносит молоко, шоколад, клубнику, яйца кур, мед, апельсины, рыбу. В возрасте 4 лет, |
|
|
в мае месяце, за городом в саду у девочки возник впервые приступ кашля и удушья. |
|
|
Семейный анамнез: у матери - рецидивирующая крапивница, |
у отца – поллиноз. Отец |

курит и постоянно кашляет.
При осмотре: состояние девочки средней тяжести. Кожные покровы бледные, синева под глазами. На щеках, за ушами, в естественных складках рук и ног сухость, шелушение, расчесы. Язык «географический», заеды в углах рта. Дыхание свистящее, слышное на расстоянии. Выдох удлинен. ЧД -28 в 1 минуту. Над легкими перкуторный звук с коробочным оттенком, аускультативно: на фоне ослабленного везикулярного дыхания выслушиваются сухие свистящие хрипы по всей поверхности легких. Границы сердца: правая - на 1 см кнутри от правого края грудины, левая - на 1 см кнутри от левой среднеключичной линии. Тоны приглушены. ЧСС -72 уд/мин. Живот мягкий, безболезненный. Печень +2 см из-под реберного края. Селезенка не пальпируется. Стул ежедневный, оформленный. Диурез не нарушен.
Результаты обследования:
Общий анализ крови: |
|
Биохимический анализ крови |
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
|
Результаты |
|
|
Показатель |
Результаты |
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, х1012/l |
|
4,5 |
|
|
|
TPROT, g/l |
72 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
|
140 |
|
|
|
ALB, g/l |
38 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
|
|
|
|
|
TBIL, umol/l |
18,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
|
0,94 |
|
|
|
|
|
|
|
|
|
|
|
|
|
DBIL, umol/l |
0,5 |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
MCH, pg (27-31) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
NDBIL, umol/l |
18,0 |
|
|
||
|
|
|
|
|
|
|
|
|
|
||
|
MCHC, g/dl (32-36) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ALT, U/L |
10 |
|
|
||
|
|
|
|
|
|
|
|
|
|
||
|
MCV, fl (80-94) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
AST, U/L |
16 |
|
|
||
|
|
|
|
|
|
|
|
|
|
||
|
RDW, % (11,5-14,5) |
|
11,0 |
|
|
|
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
4,2 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
RET, % |
|
0,9 |
|
|
|
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
55 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
PLT, х109/l |
|
231 |
|
|
|
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
5,2 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
WBC, х109/l |
|
5,8 |
|
|
|
|
|
|
|
|
|
|
|
|
K, mmol/l |
4,5 |
|
|
||||
|
BA, % |
|
0 |
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
Na, mmol/l |
138 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
EO, % |
|
14 |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
Ca, mmol/l |
2,3 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
MON, % |
|
8 |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
Ca++ |
1,2 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
LYM, % |
|
29 |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
Fe, mmol/l |
11.4 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
NEU, % |
|
49 |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
CHOL, mmol/l |
4,1 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
||
|
СОЭ |
|
3 |
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
Общий анализ мочи |
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
|
Результаты |
|
|
|
|
|
|
|
|
|
Clarity |
|
|
Clear |
|
|
|
|
|
|
|
|
Color |
|
Ellollow |
|
|
|
|
|
|
|
|
|
Spec Grav |
|
1.023 |
|
|
|
|
|
|
|
|
|
pH |
|
6.0 |
|
|
|
|
|
|
|
|
|
Protein |
|
|
Neg |
|
|
|
|
|
|
|
|
Glucose |
|
Negative |
|
|
|
|
|
|
|
|
|
Ketones |
|
Negative |
|
|
|
|
|
|
|
|
|
Blood, /HPF |
|
1 |
|
|
|
|
|
|
|
|
|
WBC, /HPF |
|
2 |
|
|
|
|
|
|
|
|
Результат анализа определения специфических IgE:
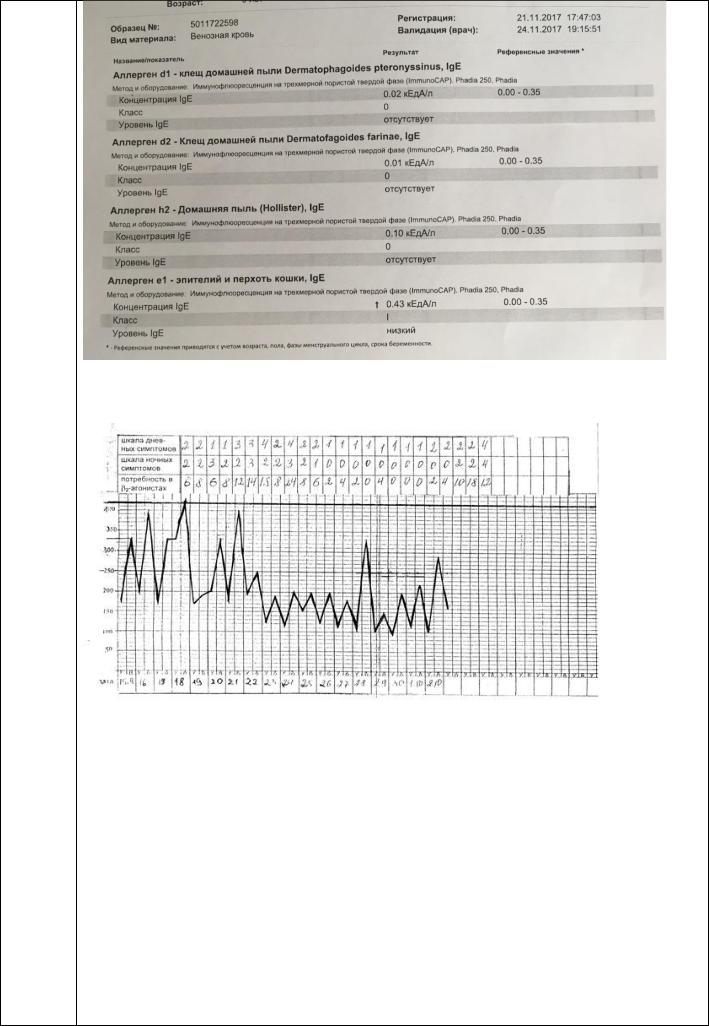
Дневник пикфлоуметрии:
Рентгенограмма грудной клетки: легочные поля повышенной прозрачности, усиление бронхолегочного рисунка в прикорневых зонах, очаговых теней нет.
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- 8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению
реабилитационных мероприятий, немедикаментозной терапии, применению

природных лечебных факторов (ПК-14).
9. Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1
ПК-6 Задача №24
ПК-8 ПК-14 К мальчику 9 лет вызван участковый врач. Жалобы на вялость, головную боль, отечность
лица, голеней, изменение цвета мочи, редкое мочеиспускание.
Ребёнок гостил у родственников, где за 3 недели до заболевания перенес ангину. Лечился под наблюдением педиатра. Принимал 7 дней ампициллин, ибупрофен, полоскал горло отварами трав. На фоне лечения состояние улучшилось. После возвращения домой посещал школу. Ухудшение самочувствия в течение последних 3 х дней. Появилась общая слабость, ухудшился аппетит, стал бледным. По утрам стали появляться отеки на веках. Накануне появилась головная боль, не проходящая на фоне анальгетиков отёки уже отмечались и на лице, мочеиспускание стало редкими, моча потемнела (бурая).
Ребенок от первой беременности, протекавшей с токсикозом первой половины, первых срочных родов. Масса при рождении 3150 г, длина 50 см. Оценка по шкале Апгар 8/8 баллов. Раннее развитие без особенностей. На грудном вскармливании до 7 месяцев, привит по возрасту. С 5 лет состоит на диспансерном учете в связи с хроническим тонзиллитом. Наблюдается у ЛОР врача по месту жительства. Часто болеет простудными заболеваниями. Генеалогический анамнез: у мамы и бабушки по линии мамы МКБ. Анализы мочи по амбулаторной карте с рождения многократно с кристаллами оксалатов. При осмотре состояние тяжёлое. Кожные покровы бледные. Отмечается отечность лица, туловища, голеней и стоп. Зев спокоен. В полости рта кариозные зубы. Миндалины гипертрофированы, II-Ш степени, разрыхлены. Налётов нет. Сердечные тоны ритмичные, приглушены. В лёгких дыхание везикулярное. АД 140/90 мм рт.ст. Живот обычной формы, мягкий, доступен глубокой пальпации во всех отделах, безболезненный. Печень у края реберной дуги. Почки не пальпируются, симптом Пастернацкого слабоположительный с обеих сторон. Суточный диурез 300-400 мл, моча цвета «мясных помоев».
Показатели физического развития: рост 135 см. Вес 30 кг. ОГК 60,5 см.
Результаты обследования:
Общий анализ крови: |
|
|
Биохимический анализ крови |
|
||||
|
Показатель |
Результаты |
|
|
Показатель |
Результаты |
|
|
|
|
|
|
|
|
|
|
|
|
RBC, x1012/l |
3,5 |
|
|
TPROT, g/l |
68 |
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
110 |
|
|
ALB, g/l |
40 |
|
|
|
|
|
|
|
|
|
|
|
|
HCT |
0,40 |
|
|
TBIL, umol/l |
12,5 |
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
0,95 |
|
|
|
|
|
|
|
|
|
CHOL, mmol/l |
4,3 |
|
|
||
|
|
|
|
|
|
|
|
|
|
MCH, pg |
28,2 |
|
|
|
|
|
|
|
|
|
ALT, U/L |
14 |
|
|
||
|
|
|
|
|
|
|
||
|
MCHC, g/dl |
34,1 |
|
|
|
|
|
|
|
|
|
AST, U/L |
18 |
|
|
||
|
|
|
|
|
|
|
||
|
MCV, fl |
92 |
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
12 |
|
|
||
|
|
|
|
|
|
|
||
|
RDW, % |
10,2 |
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
85 |
|
|
||
|
|
|
|
|
|
|
||
|
RET, % |
0,9 |
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
5,0 |
|
|
||
|
|
|
|
|
|
|
||
|
PLT, x109/l |
218 |
|
|
|
|
|
|
|
|
|
K, mmol/l |
6.0 |
|
|
||
|
|
|
|
|
|
|
||
|
WBC, x109/l |
6,2 |
|
|
|
|
|
|
|
|
|
Na, mmol/l |
140 |
|
|
||
|
|
|
|
|
|
|
||
|
BA, % |
1 |
|
|||||
|
|
|
|
|
|
|
||
|
|
|
Cl, mmol/l |
1,66 |
|
|
||
|
|
|
|
|
|
|
||
|
EO, % |
3 |
|
|||||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
MON, % |
6 |
|
|
|
|
|
|
|
|
|
Клиренс по эндогенному креатинину: 36 мл/мин. |
|
||||
|
|
|
|
|
|
|||
|
LYM, % |
45 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
NEU, % |
45 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
СОЭ, mm/h |
35 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||||
|
|
Общий анализ мочи |
|
|
Иммунограмма |
|
|
|
|
|
|||||
|
|
|
Показатель |
|
Результаты |
|
|
|
Показатель |
|
Результы |
|
|
|
|
|
|
|
Clarity |
|
clear |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ig Aг/л |
|
1,59 (0,34-3,05) |
|
|
|
|||
|
|
|
Color |
|
brown |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ig Mг/л |
|
4,87 (0,32-2,08) |
|
|
|
|||
|
|
|
Spec Grav |
|
1.022 |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
Ig Gг/л |
|
8,59 (5,72-14.74) |
|
|
|
|||
|
|
|
pH |
|
6.0 |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
Protein |
|
500 |
|
|
|
ЦИК |
|
60 (до 40) |
|
|
|
|
|
|
|
Glucose |
|
negative |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Комплемент |
|
1:8 (1:16-1:32) |
|
|
|
|||
|
|
|
Ketones |
|
negat ve |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
АСЛО Ед/мл |
|
1500 (до 200) |
|
|
|
|||
|
|
|
Blood, /HPF |
|
250 |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
Коагулограмма |
|
|
|
|
|
||
|
|
|
WBC, /HPF |
|
2 |
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
Показатель |
|
Результаты |
|
|
||||
|
|
|
Cast |
|
150 |
|
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
Васt |
|
negative |
|
|
|
АЧТВ сек |
|
18,0 (29,8-35,3) |
|
|
||
|
|
|
X,TAL |
|
50 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПТИ % |
|
136 (75-125) |
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Фибриноген г/л |
|
6,3(2,0-4,0) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
D димеры н/г |
|
(0-250) 190 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Антитромбин III % |
|
90(83-128) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Задание: |
|
|
|
|
|
|||
|
1. Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий |
|
|||||||||||||
|
синдром (ПК-6). |
|
|
|
|
|
|
|
|
|
|
|
|
||
|
2. Оцените результаты проведенного обследования (ПК-1). |
|
|
|
|
|
|||||||||
|
3. Сформулируйте и обоснуйте клинический диагноз (ПК-6). |
|
|
|
|
|
|||||||||
|
4. Укажите основные этиологические факторы и патогенетические механизмы (ПК-1). |
|
|||||||||||||
|
5. Проведите дифференциальную диагностику (ПК-6). |
|
|
|
|
|
|||||||||
|
6. Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии |
|
|||||||||||||
|
с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- |
|
|||||||||||||
|
8). |
|
|
|
|
|
|
|
|
|
|
|
|
||
|
7. Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в |
|
|||||||||||||
|
стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со |
|
|||||||||||||
|
стандартами и клиническими рекомендациями (ПК-8, ПК-14). |
|
|
|
|
|
|||||||||
|
8. Определите медицинские показания и противопоказания к проведению |
|
|||||||||||||
|
реабилитационных мероприятий, немедикаментозной терапии, применению |
|
|||||||||||||
|
природных лечебных факторов (ПК-14). |
|
|
|
|
|
|||||||||
|
9. Укажите возможные исходы и осложнения данного заболевания (ПК-1). |
|
|||||||||||||
ПК-1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПК-6 |
|
|
|
|
|
|
Задачи №25 |
|
|
|
|
|
|||
ПК-8 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПК-14 |
К девочке 3 лет вызван на дом участковый педиатр. Жалобы на повышение температуры |
|
|||||||||||||
|
тела до 38,5 С, рвоту, боли в животе, жидкий стул до 5 раз в сутки, желтушность кожи, |
|
|||||||||||||
|
боль в поясничной области. |
|
|
|
|
|
|
|
|
|
|
||||
|
Ребёнок гостил у бабушки в сельской местности 10дней. Употреблял в пищу парное |
|
|||||||||||||
|
молоко. Заболевание началось 4 дня назад с появления тошноты, жидкого стула, |
|
|||||||||||||
|
субфебрильной температуры. Мама к врачу не обращалась. Давала ребёнку ибупрофен в |
|
|||||||||||||
|
сиропе, линекс, смекту, регидрон. В последующие дни отмечались боли в животе, |
|
|||||||||||||
|
рвота до 3 раз в сутки, температура повышалась до 38,6 С. Жидкий стул сохранялся до 7 |
|
|||||||||||||
|
раз. Ребёнок отказывается от еды, пьёт плохо, ночью спит беспокойно последние 2 дня. |
|
|||||||||||||
|
Утром на 4 день заболевания мама заметила кровь в каловых массах. Девочка вялая, |
|
|||||||||||||
|
стала жаловаться на боль в поясничной области. Появилась желтушность кожи и |
|
|||||||||||||
|
высыпания. Однократно отмечалось носовое кровотечение. Мало выделяет мочи с |
|
|||||||||||||
|
вечера. Утром мочи нет после ночного сна. |
|
|
|
|
|
|||||||||

Ребёнок от второй беременности, протекавшей с токсикозом в первом триместре и нефропатией в третьем триместре. Роды вторые, в срок. Масса при рождении 3800 г, длина 52 см. Находилась на грудном вскармливании до 2 мес. Перенесла ветряную оспу. ОРИ - редко.
При осмотре состояние тяжелое, в сознании, вялая. Кожные покровы сухие, бледные с желтушным оттенком, экхимозы. Отёки лица, туловища, конечностей. Над легкими перкуторный звук легочный. Аускультативно: везикулярное дыхание, хрипов нет. Границы сердца: правая - по правому краю грудины, левая - по левой средне - ключичной линии. Тоны сердца приглушены, ритмичные. Систолический шум на верхушке. АД 130/90. ЧСС - 100 уд/мин. Живот мягкий, болезненный в проекции левой почки, околопупочной области, по ходу кишечника. Печень + 4 см из-под края реберной дуги. Селезенка не пальпируется. Симптом Пастернацкого положительный с обеих сторон. Стул жидкий, с прожилками крови. Анурия.
Показатели физического развития: рост 102 см. Масса тела 17 кг. ОГК 52,5 см.
Результаты обследования:
Общий анализ крови: |
|
|
Биохимический анализ крови |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Показатель |
Результаты |
|
|
|
Показатель |
Результаты |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
RBC, x1012/l |
2,4 |
|
|
|
TPROT, g/l |
56 |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
HGB, g/l |
70 |
|
|
|
ALB, g/l |
30 |
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЦП |
|
0,88 |
|
|
|
TBIL, umol/l |
22 |
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
RET, % |
|
8 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CHOL, mmol/l |
4, |
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
PLT, x109/l |
60 |
|
|
|
|
|
|
|
|
||
|
|
|
|
ALT, U/L |
64 |
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
WBC, x109/l |
15,7 |
|
|
|
|
|
|
|
|
||
|
|
|
|
AST, U/L |
54 |
|
|
|||||
|
BA, % |
|
1 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
UREA, mmol/l |
30,5 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
|||
|
EO, % |
|
3 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
CREAT, umol/l |
650 |
|
|
||||
|
|
|
|
|
|
|
|
|
|
|||
|
MON, % |
9 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
GLU, mmol/l |
5,0 |
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|||
|
LYM |
% |
19 |
|
|
|
|
|
|
|
|
|
|
|
|
|
K, mmol/l |
6,0 (3,4- 5) |
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|||
|
NEU, % |
70 |
|
|
|
|
|
|
|
|
||
|
|
|
|
Na, mmol/l |
130(134-145) |
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|||
|
СОЭ, mm/h |
35 |
||||||||||
|
|
|
|
|
|
|
|
|
||||
|
|
|
|
Cl mmol/l |
87 (96-110) |
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|||
|
Шизоциты |
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
10% |
|
|
|
|
|
Клиренс по эндогенному креатинину: 7 мл/мин. |
|||||
|
|
|
|
|
|
|
||||||
|
|
|
|
|
||||||||
|
|
|
|
|
|
|
|
|||||
Общий анализ мочи |
|
|
Иммунограмма |
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|
|
|
||
|
Показатель |
|
Результаты |
|
|
|
Показатель |
|
Результаты |
|
||
|
Clarity |
|
|
cle r |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ig Aг/л |
|
1,59 (0,34-3,05) |
|
|||
|
Color |
|
|
brown |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Ig Mг/л |
|
5,87 (0,32-2,08) |
|
|||
|
Spec Grav |
|
1.007 |
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
Ig Gг/л |
|
9,59 ( ,72- |
|
|
|||
|
pH |
|
|
6.0 |
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
Protein |
|
|
500 |
|
|
|
|
|
14.74) |
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
ЦИК |
|
45 (до40) |
|
|
|
Glucose |
|
negative |
|
|
|
|
|
||||
|
Ketones |
|
negative |
|
|
|
|
|
|
|
||
|
|
|
|
|
Комплемент |
|
1:16 (1:16-1:32) |
|
||||
|
Blood, |
/HPF |
|
250 |
|
|
|
|
|
|
|
|
|
|
|
|
|
АСЛО Ед/мл |
|
150 (до 200) |
|
||||
|
WBC, /HPF |
|
5 |
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
Коагулограмма |
|
|
|
|
||||
|
Bact |
|
|
negative |
|
|
|
|
|
|
||
|
|
|
|
|
|
|
|
|
|
|
||
|
, |
|
|
negative |
|
|
|
П казатель |
|
Результаты |
|
|
|
X TAIL |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АЧТВ сек |
|
18,0 (29,8-35,3) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
АПТВ сек |
|
18 (1-15) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ПТИ % |
|
136 (75-125) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Фибриноген г/л |
|
8,3(2,0-4,0) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
D димеры н/г |
|
298(0-250) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|

|
|
Антитромбин III % |
86 (80-120) |
|
|
|
|
|
|
|
|
|
|
|
Тест Кумбса прямой и непрямой: отрицательный.
КОС: метаболический выраженный ацидоз.
УЗИ ОБП и почек: печень увеличена в размерах, поджелудочная железа гиперэхогенная, селезенка без патологии. Почки: расположены правильно, значительно увеличены в размерах, отмечается утолщение и гиперэхогенность паренхимы, ЧЛС не изменена. В режиме ЭД сосудистый рисунок изменен, кровоток в подкапсульной зоне резко обеднен. Свободная жидкость в брюшной полости и плевральных полостях. Мочевой пузырь не наполнен.
Задание:
1.Выделите синдромы, скомпоновав их из имеющихся симптомов; укажите ведущий синдром (ПК-6).
2.Оцените результаты проведенного обследования (ПК-1).
3.Сформулируйте и обоснуйте клинический диагноз (ПК-6).
4.Укажите основные этиологические факторы и патогенетические механизмы (ПК-1).
5.Проведите дифференциальную диагностику (ПК-6).
6.Определите тактику ведения, в том числе маршрутизацию, пациента в соответствии с Порядком оказания медицинской помощи детям по профилю данной патологии (ПК- 8).
7.Назначьте лечение: режим, лечебное питание (в том числе укажите вариант диеты в стационаре), медикаментозное лечение (выпишите рецепты) в соответствии со стандартами и клиническими рекомендациями (ПК-8, ПК-14).
8.Определите медицинские показания и противопоказания к проведению реабилитационных мероприятий, немедикаментозной терапии, применению природных лечебных факторов (ПК-14).
9.Укажите возможные исходы и осложнения данного заболевания (ПК-1).
ПК-1 |
|
ПК-6 |
Задача №26 |
ПК-8 |
|
ПК-14 |
К мальчику 7 лет вызван участковый педиатр. Жалобы на общую слабость, вялость, |
|
отеки, боли в животе, редкое мочеиспускание. |
|
Ребенок от третьей беременности, протекавшей с токсикозом первой половины, третьих |
|
срочных родов. Масса тела при рождении 3800 г, длина 53 см. Раннее развитие без |
|
особенностей. Отмечались частые респираторные заболевания. Детскими инфекциями не |
|
болел. Наблюдается у аллерголога в связи с пищевой аллергией. Наследственность не |
|
отягощена. |
|
Заболел в 5-летнем возрасте, когда после перенесенного ОРЗ появились |
|
распространенные отеки на лице, конечностях, туловище. Был госпитализирован по |
|
месту жительства, лечение преднизолоном было эффективным. В последующие 2 года |
|
заболевание рецидивировало на фоне ОРЗ. Последнее обострение заболевания 4 месяца |
|
назад. Без гормональной терапии 5 недель. На Новогодних праздниках гостил у бабушки. |
|
Со слов ребёнка после употребления конфет, шоколада, цитрусовых фруктов на коже |
|
появилась аллергическая сыпь. Принимал супрастин 2 дня. Через 3 дня появилась |
|
пастозность на глазах, затем отёки на лице и постепенно на туловище и конечностях. К |
|
врачу не обращались. Последние 2 дня мало выделяет мочи. Выраженная слабость. |
|
Утром в день вызова врача жалуется на боли в животе. Рвоты нет. Стул 2дня назад |
|
оформленный. |
|
При осмотре состояние тяжелое. Отмечаются распространенные отеки на лице, |
|
туловище, конечностях. Асцит. Выражены признаки экзогенного гиперкортицизма. |
