
4 курс / Акушерство и гинекология / UIRS-akusherstvo_Preeklampsia
.pdfМинистерство образования и науки Российской Федерации государственное образовательное учреждение высшего профессионального образования “Кабардино-Балкарский государственный университет им. Х. М. Бербекова “
Медицинский факультет
Кафедра акушерства и гинекологии.
УИРС
Тема:
Анализ патологии преэклампсии среди рожениц КБР.
Руководитель: Иосипчук Карина Олеговна
Выполнила: студентка 6п/г 4 курса ЛД М
Харсиева П.Х.
Нальчик 2020г.
Содержание:
1.Актуальность.
2.Введение
3. цель исследовательской работы
4.Методы и материалы
5.Результаты и их обсуждение

6.Вывод
7.Рекомендаций
8.Заключение
9.Список литературы
Актуальность: Преэклампсия относится к наиболее сложным и важным проблемам научного и практического акушерства. В мире преэклампсия осложняет течение беременности в 2,8 % случаев и является одной из главных причин заболеваемости и смерти матери и плода, а частота преждевременных родов при этом доходит до 15 % *1, 4+. Уровень заболеваемости новорожденных на фоне преэклампсии колеблется от 64 % до 78 %, а перинатальная смертность составляет 18-30 % *2,5+. По данным ВОЗ, у каждого пятого ребенка, родившегося с преэклампсией, нарушается физическое и психоэмоциональное развитие, выше уровень заболеваемости в младенческом и раннем детском возрасте *2, 3, 6+. По данным ВОЗ преэклампсия диагностируется у 28 % беременных, составляя основную часть всех гипертензивных состояний во время беременности. Преэклампсия осложняет от 1,3 % до 6,7 % всех беременностей и остается одной из ведущих причин материнской и перинатальной заболеваемости и смертности во всем мире.
Введения:
Преэклампсия – это синдром полиорганной
недостаточности (вовлечены многие системы организма), возникающий только в период беременности. Он развивается после 20 недели беременности и для него характерны следующие признаки: повышение артериального давления, отеки, наличие белка в моче.
Преэклампсия - осложнение второй половины беременности. Если женщина в группе риска, то контроль над артериальным давлением и мониторинг анализов мочи особенно важен начиная с 26-28 недели. Если будущая мама имеет

экстрагенитальную патологию (заболевания сердечнососудистой системы, почек, эндокринную патологию) возможно развитие преэклампсии в более ранние сроки (20 недель). Эта форма преэклампсии называется сочетанной, она тяжелее обычной.
Симптомы преэклампсии
Повышение артериального давления;
наличие белка в моче;
головные боли, головокружение;
боль в животе, тошнота и рвота;
отеки и прибавление в весе;
снижение необходимого количества мочи;
Степени тяжести преэклампсии
У преэклампсия 3 степени тяжести:
-Лѐгкая -Средняя
-Тяжелая.
Клиника
При легкой степени отмечают следующие признаки - слабость, плохой сон, отеки голеней, появление белка в моче в небольших количествах ( до 0,3г), повышение давления до 130-140 мм рт ст, повышения диастолического
давления до 90-99 мм рт.ст.
Преэклампсия средней степени характеризуется отеками нижних конечностей, передней брюшной стенки, лица. Давление повышается до 140-160 мм рт.ст (диастолическое до 100-109 мм рт.ст), появляются сильные головные боли, тошнота. Белок в моче нарастает до 5 г в сутки. Снижается количество тромбоцитов до 140-150 х10в 9/л.
Преэклампсия тяжелой степени проявляется генерализованными отеками, сильной головной болью, ухудшением зрения, мельканием мушек в глазах, болью в эпигастральной области, тошнотой, рвотой. Давление
повышается больше 160 мм рт.ст., диастолическое давление больше 110 мм рт.ст. Белок в моче - больше 5 г, резкое снижение тромбоцитов до 90. При этой степени тяжести преэклампсии самый неблагоприятный прогноз.
Цель исследования: выявить анализ уровней статистических показателей
преэклампсии в перинатальном центре.
Материал и методы : Проведен анализ медицинской документаций: история
родов, медицинской документации.
Результаты:
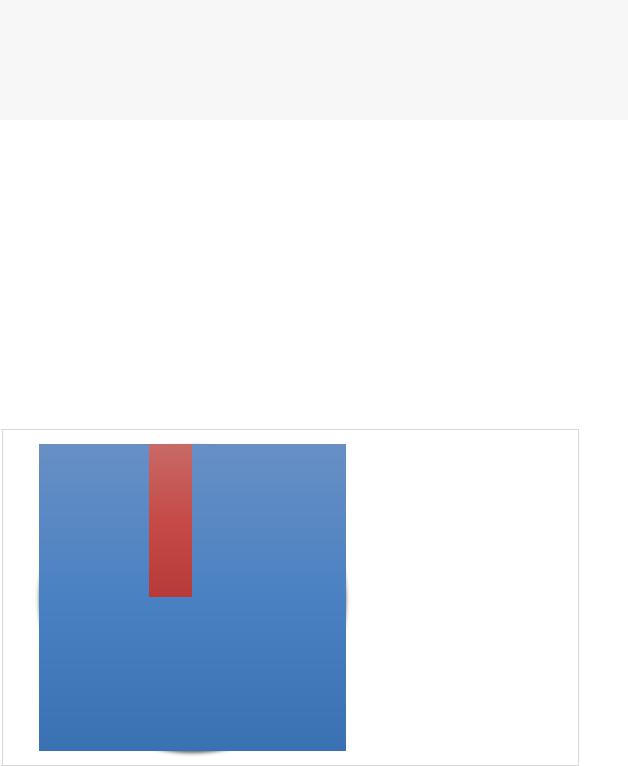
Доля беременных с преклампсиеи 27.01.2020 по 12.02.2020 составила 5% .
5%
 Физиолигическая беременность
Физиолигическая беременность
 Преэклампсия
Преэклампсия
95%
Возраст пациентов:
Большая часть беременных 47% с преэклампсией составляет в возрасте старше 30 лет ( возраст старше 30 лет является фактором риска развития преэлампсии).
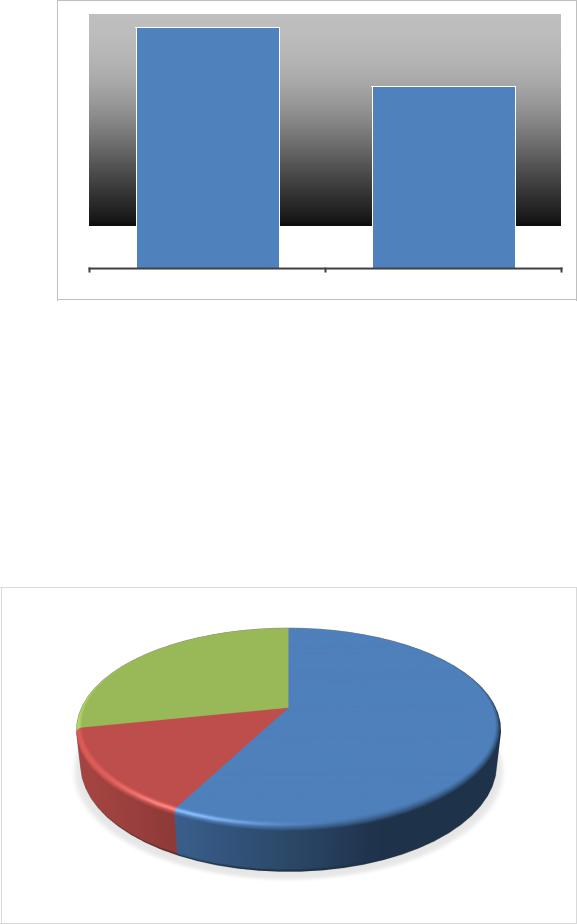
60
57
50
40 |
43 |
30
20
10
0
СТАРШЕ 30 ЛЕТ |
ЮНЫЙ ВОЗРАСТ |
Число беременности и наличие в анамнезе преэклампсии:
Вторые роды умер. ПЭ; 28
Многократная беременность в анамнезе ПЭ; 57
Первые роды с тяж. ПЭ; 14

Вид родоразрешения :
В 72% случаях был выбран метод родоразрешения путем кесарева сечения для уменьшения риска развития осложнении со стороны материи и плода.
Естественные роды
Кесарево сечение
0 |
10 |
20 |
30 |
40 |
50 |
60 |
70 |
80 |
 Ряд 1
Ряд 1
Состояние новорожденных по шкале Апгар
Кол-во |
По шкале Апгар |
|
|
28% |
8/8 |
|
|
14% |
5/9 |
|
|
57% |
5/5 |
|
|
Вывод:
Анализ истории родов среди беременных перинатального центра г.Нальчик с
27.01 по 12.02 2020 года показал:
-высокий уровень преэклампсии , который часто встречаетс у женщин в возрасте старше 30 лет и наличие в анамнезе преэклампсии.
-было выявлено ,что основным путем родоразрешения во многих случаях является операция кесарева сечения.
-не было зарегистрировано случаев материнской и детской смертности.
-у новорожденных от беременных с ПЭ тяжелой степени тяжести выявлена острая дыхательная и сердечно-сосудистая недостаточность.
Рекомендации
Всем женщинам при планировании и в течении беременности должна проводится оценка факторов риска ПЭ:
-Преэклампсия в анамнезе.
-Раннее начало преэклампсии и преждевременные роды в сроке менее 34 недель в анамнезе.
-Преэклампсия больше чем в одной предшествующей беременности.
-Хронические заболевания почек.
-Аутоиммунные заболевания: системная красная волчанка, антифосфолипидный синдром.
-Наследственная тромбофилия.
-Сахарный диабет 1 или 2 типа.
-Хроническая гипертония.
-Первая беременность.
-Интервал между беременностями более 10 лет.
-Новый партнер.
-Вспомогательные репродуктивные технологии.
-Семейная история преэклампсии (мать или сестра).
-Чрезмерная прибавка веса во время беременности.
-Инфекции во время беременности.
-Многократные беременности.
-Возраст 40 лет или более.
- Этническая принадлежность: скандинавский, чернокожий, южноазиатский или тихоокеанский
регион.
- Индекс массы тела 35 кг/м2
или более при первом посещении.
-Систолическое АД более 130 мм рт. ст. или диастолическое АД более 80 мм рт. ст.
-Увеличенный уровень триглицеридов перед беременностью.
-Семейная история сердечно-сосудистых заболеваний.
-Низкий социально-экономический статус.
-Прием кокаина, метамфетамина.
Меры, рекомендованные в целях профилактики и лечения преэклампсии и эклампсии :
-Всем женщинам, проживающим в регионах, где наблюдается низкий уровень потребления кальция с пищей, в целях профилактики преэклампсии во время беременности рекомендуется принимать препараты кальция
(ежедневная доза должна составлять 1,5—2,0 г элементарного кальция).
Эти рекомендации предназначены для всех женщин, и в первую очередь для тех, кто относится к группе высокого риска развития преэклампсии.
-Женщинам, входящим в группу высокого риска развития преэклампсии,
рекомендуется профилактически принимать небольшие дозы ацетилсалициловой кислоты (аспирин, 75 мг).
-Прием ацетилсалициловой кислоты в небольших дозах (аспирин, 75 мг)
в целях профилактики преэклампсии и сопутствующих осложнений следует начинать до 20-й недели беременности.
-Женщинам с тяжелой гипертензией во время беременности следует принимать гипотензивные препараты.
-В качестве предпочтительного противосудорожного препарата для профилактики эклампсии у женщин с тяжелой формой преэклампсии рекомендуется сульфат магния.
-В качестве предпочтительного противосудорожного препарата для лечения эклампсии у беременных рекомендуется сульфат магния.
-Для профилактики и лечения эклампсии рекомендуется полный курс внутримышечных и внутривенных инъекций сульфата магния.
-Индукция родов рекомендуется женщинам с тяжелой преэклампсией в сроке беременности, при котором плод еще нежизнеспособен и не может достигнуть жизнеспособности в течение одной-двух недель.
-В отношении женщин с тяжелой преэклампсией, жизнеспособным плодом и сроком беременности менее 34 недель рекомендуется выжидательная тактика при условии отсутствия и возможности мониторинга таких состояний, как неконтролируемая гипертензия у матери, органная недостаточность у матери или дистресс-синдром плода.
-В отношении женщин с тяжелой преэклампсией, жизнеспособным плодом и сроком беременности 34—36 недель (плюс 6 дней) рекомендуется выжидательная тактика при условии отсутствия и возможности мониторинга таких состояний, как неконтролируемая гипертензия у матери, органная недостаточность у матери или дистресс-синдром плода.
-При тяжелой преэклампсии в случае доношенной беременности рекомендуется досрочное родоразрешение.
-При легкой преэклампсии и легкой форме гестационной гипертензии в случае доношенной беременности рекомендуется индукция родов.
-Женщинам, получающим гипотензивные препараты до родов, рекомендуется продолжить гипотензивную терапию в послеродовом периоде.
-Лечение гипотензивными препаратами рекомендуется в случае тяжелой послеродовой гипертензии.
Обзор литературы
Преэклампсия – мультисистемное патологическое состояние , возникающее во второй половине беременности ( после 20-й недели) , характеризующееся артериальной гипертензией в сочетаний с протеинурией (>0,3 г/л в суточной моче) нередко, отеками ,и проявлениями полиорганной недостаточности.
Клинические проявления преэклампсии:
Со стороны центральной нервной системы:
- головная боль, фотопсии, парестезии, фибрилляции, судороги.
Со стороны сердечно-сосудистой системы:
- артериальная гипертензия, сердечная недостаточность, гиповолемия.
Со стороны мочевыделительной системы:
- олигурия, анурия, протеинурия.
Со стороны желудочно-кишечного тракта:
- боли в эпигастральной области, изжога, тошнота, рвота.
Со стороны системы крови:
- тромбоцитопения, нарушения гемостаза, гемолитическая анемия.
Со стороны плода:
- задержка внутриутробного роста, внутриутробная гипоксия, антенатальная гибель.
КРИТЕРИИ ДИАГНОСТИКИ ПРЕЭКЛАМПСИИ
Критерии артериальной гипертензии во время беременности
Критериями диагностики АГ являются: систолическое АД 140 мм рт. ст. и/или диастолическое АД 90 мм рт. ст., определенное как среднее в результате, как минимум, 2-х измерений, проведенных на одной руке через 15 минут . Артериальная гипертензия "белого халата" определяется, когда при офисной регистрации систолического АД 140 мм рт. ст. и/или диастолического АД 90 мм рт. ст., при измерении АД дома < 135 мм рт. ст. (систолическое) или < 85 мм рт. ст. (диастолическое) .
Скрытая артериальная гипертензия определяется, когда при офисном измерении регистрируются нормальные показатели АД (систолическое < 140 мм рт. ст., диастолическое < 90 мм рт. ст.), но при измерении дома регистрируется АД систолическое 135 мм рт. ст., диастолическое 85 мм рт.
ст.).
Правила измерения АД
- Наиболее точные показания дает ртутный сфигмоманометр (по нему должны быть откалиброваны все используемые аппараты).
