
4 курс / Акушерство и гинекология / Nepravilnye_polozhenia_i_predlezhania_ploda_Mnogoplodie
.pdfПМ.01 Диагностическая деятельность МДК 01.01 Пропедевтика клинических дисциплин
Пропедевтика и диагностика в акушерстве и гинекологии
для специальности 31.02.01 лечебное дело
Тип занятия: Лекция №7 Тема: 1. Неправильные положения и предлежания плода. Многоплодие.
Формируемые компетенции: ОК 1 –ОК12; ПК 1.1, ПК 1.2, ПК 1.3, ПК 1.4, ПК 1.7
Цели:
Учебные: Изучить причины, виды, классификацию, особенности течения беременности и родов, методы диагностики неправильных положений, предлежаний плода и многоплодной беременности. Сформировать профессиональные компетенции ПК 1.1. Планировать обследование пациентов различных возрастных групп, знания о принципах диагностики и ведения беременности при неправильных положениях, предлежаниях плода и многоплодии.
Развивающие: Стимулировать познавательный интерес и мыслительную активность студентов, развивать логическое (клиническое) мышление, умение слушать и слышать собеседника, обобщать и систематизировать изученный материал.
Воспитательные: Формировать мотивационный и рефлексивный компонент общих компетенций, прививать чувство сострадания, ответственности, деонтологические правила поведения при работе с беременными.
После изучения темы студент должен: Знать:
Топографию органов и систем организма в различные возрастные периоды.
Биоэлектрические, биомеханические и биохимические процессы, происходящие в организме во время беременности.
Основные закономерности развития и жизнедеятельности организма.
Строение клеток, тканей, органов и систем организма во взаимосвязи с их функцией в норме и патологии.
Основы регуляции физиологических функций, принципы обратной связи, механизм
кодирования информации в центральной нервной системе.
Определение акушерской патологии.
Причины отклонений от нормы беременности.
Стратегию риска в акушерстве.
Клиническую картину акушерских осложнений, особенности течения и осложнения в период беременности, родов и послеродовом периоде.
Методы клинического, лабораторного, инструментального обследования.
Уметь:
планировать обследование беременных и рожениц;
осуществлять сбор акушерского анамнеза;
применять различные методы обследования в акушерстве;
формулировать предварительный диагноз в соответствии с современными классификациями;
интерпретировать результаты лабораторных и инструментальных методов диагностики;
оформлять медицинскую документацию.
План лекции:
1.Актуальность темы
2.Неправильные положения плода: определение понятия, причины, виды, диагностика, особенности течения беременности и родов, осложнения.
3.Тазовые предлежания: определение понятия, классификация, диагностика, особенности течения беременности, биомеханизма и клинического течения родов, осложнения.
4.Разгибательные предлежания головки плода: определение понятия, виды, причины, диагностика, особенности биомеханизма и течения родов, осложнения
5.Асинклитические вставления головки: определение понятия, причины, особенности биомеханизма родов, осложнения для матери и плода
6.Многоплодная беременность: определение понятия, причины, виды, диагностика, особенности течения беременности, родов, послеродового периода, риски и осложнения со стороны матери и плода
Содержание темы
Актуальность темы Неправильные положение и предлежания плода – патология беременности и родов, которая сопряжена с развитием таких осложнений как недонашивание беременности, материнский плодовый травматизм, акушерские кровотечения, инфекция в родах и послеродовом периоде, материнская и перинатальная заболеваемость смертность. При некоторых неправильных положениях и предлежаниях головки плода самопроизвольные роды невозможны, что требует проведения своевременной диагностики и принятия соответствующих мер по предупреждению неблагоприятных исходов беременности и родов для матери и плода.
Неправильные положения плода: определение понятия, причины, виды, диагностика, особенности течения беременности и родов, осложнения
Неправильным положением плода называют такую клиническую ситуацию, при которой ось плода пересекает ось матки.
К неправильным положениям плода относят поперечные и косые положения.
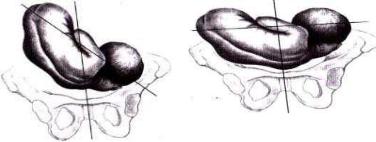
При косом положении плода одна из крупных его частей (головка или тазовый конец) располагается ниже гребня подвздошной кости. При поперечном положении и головка, и тазовый конец плода находятся выше линии, соединяющей гребни подвздошных костей. При поперечном положении ось плода образует прямой угол с продольной осью матки, при косом – острый (рис. 1).
При большой подвижности плод может принимать продольное, а затем снова располагаться косо или поперечно. Такое состояние называется неустойчивым положением плода.
Рисунок 1 – Косое и поперечное положение плода
Причины образования неправильных положений плода:
-чрезмерная подвижность плода (при многоводии, гипотрофии плода, дряблости мышц передней брюшной стенки у повторнородящих);
-ограниченная подвижность плода (при маловодии, крупном плоде, многоплодии, миоме матки, повышенном тонусе матки при угрозе прерывания беременности);
-препятствия вставлению головки (предлежание плаценты, узкий таз, миома в области нижнего сегмента матки);
-аномалии развития матки (двурогая, седловидная матка, перегородка в ней);
-аномалии развития плода (гидроцефалия, анэнцефалия).
Диагностика. Определение проблемы при осмотре проводится несколькими способами:
-внешний осмотр;
-пальпация живота;
-ультразвуковое исследование;
-влагалищное исследование.
Одним из признаков неправильного положения плода является поперечно-овальная или косо-овальная форма живота беременной, низкое стояние дна матки.
При наружном акушерском исследовании предлежащая часть плода не определяется. Крупные части пальпируются в боковых отделах матки (рис. 2). Позиция плода при поперечном и косом положениях определяется по головке: при расположении головки плода слева - первая позиция, справа – вторая позиция. Вид плода определяется так же, как и при продольном
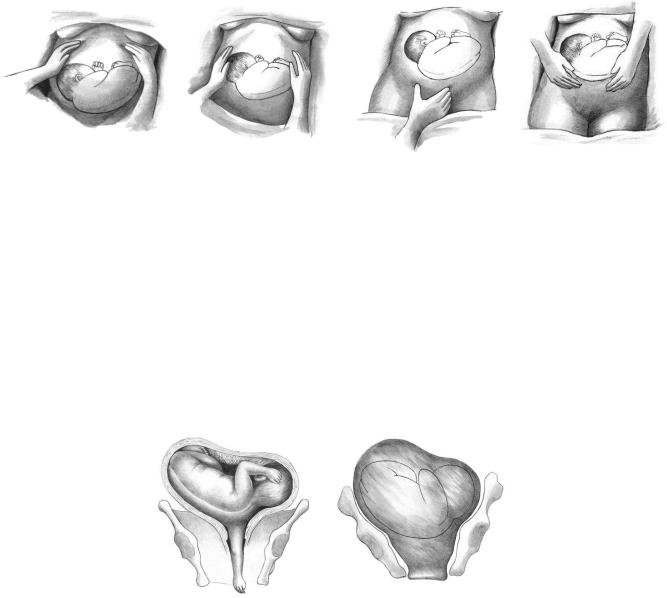
положении: по отношению спинки к передней (передний вид) или задней (задний вид) стенке матки. Сердцебиение плода лучше прослушивается в области пупка.
При влагалищном исследовании предлежащая часть плода не определяется.
После излития околоплодных вод можно определить плечо или ручку плода, петлю пуповины, иногда пальпируются ребра, позвоночник плода.
Большую помощь в диагностике положения плода оказывает УЗИ.
Рисунок 2 – Поперечное положение плода. Наружное акушерское исследование первый, второй, третий и четвертый прием ЛеопольдаЛевицкого
Течение беременности и родов. Одними из частых осложнений неправильных положений плода (до 30%) являются преждевременные роды, несвоевременное (преждевременное или раннее) излитие околоплодных вод, которое может сопровождаться выпадением пуповины, мелких частей (ручки, ножки), что способствует гипоксии плода и инфицированию.
Самым грозным осложнением при поперечном положении является потеря подвижности плода – запущенное поперечное положение, которое формируется после излития околоплодных вод и плотного обхватывания плода маткой. При запущенном поперечном положении плода одно из плечиков может вколачиваться в малый таз, а ручка выпадает из шейки матки (рис. 3). В результате родовой деятельности нижний сегмент перерастягивается, что при несвоевременном оказании акушерской помощи может привести к разрыву матки с массивным, угрожающем жизни матери кровотечению, к развитию острой гипоксии и гибели плода.
Рисунок 3 – Выпадение правой ручки и запущенное поперечное положение плода
Тазовые предлежания: определение понятия, классификация, диагностика, особенности течения беременности и родов, осложнения
Тазовое предлежание – акушерская ситуация, при которой вместо головки ко входу в малый таз предлежит тазовый конец.
Классификация. Различают три основных варианта тазовых предлежаний: чистое ягодичное, ягодично-ножное, и ножное – полное и неполное (рис. 4).
Редким вариантом тазового предлежания является коленное предлежание, которое также как и ножное, может быть полным и неполным.
Чистое ягодичное предлежание называют еще неполным, а смешанное ягодично-ножное - полным.
При чисто ягодичных предлежаниях к плоскости входа в малый таз предлежат только ягодицы: ножки согнуты в тазобедренных и разогнуты в коленных суставах, в результате чего они вытянуты вдоль туловища. Стопы при этом расположены в области личика.
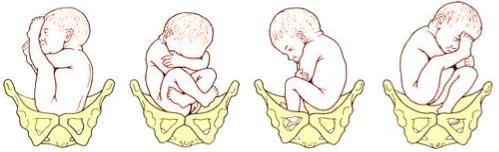
При смешанных ягодично-ножных предлежаниях ко входу в малый таз вместе с ягодицами предлежат ступни ножек. Ножки согнуты в тазобедренных и коленных суставах и разогнуты в голеностопных суставах – плод как бы сидит на корточках.
Рисунок 4 – Варианты тазовых предлежаний: чистое ягодичное, смешанное ягодичноножное, ножное полное и неполно
Ножные предлежания образуются только во время родов после излития околоплодных вод. При ножных полных предлежаниях ко входу в таз предлежат обе ножки, разогнутые в тазобедренных и коленных суставах. Неполное ножное предлежание означает предлежание одной ножки, разогнутой в тазобедренном и коленном суставах. Другая ножка, согнутая в тазобедренном суставе и разогнутая в коленном, расположена вдоль туловища плода. При коленных предлежаниях ножки, согнутые в коленных суставах, предлежат ко входу в малый таз.
Среди вариантов тазового предлежания наиболее часто (64%) встречаются ягодичные предлежания, крайне редко - коленные (0,3%).
Причины тазовых предлежаний можно разделить на материнские, плодовые и плацентарные. Эти причины могут препятствовать вставлению головки ко входу в малый таз, ограничивать или повышать подвижность плода в матке.
Кматеринским факторам, способствующим тазовым предлежаниям, относятся аномалии развития матки (двурогая, седловидная и т.д.); миома, особенно расположенная в нижнем сегменте матки; деформации и опухоли костей таза; узкий таз; снижение тонуса матки у многорожаюших или его повышение при угрозе прерывания беременности; функциональная неполноценность мышц матки.
Плодовые факторы включают в себя многоплодие, задержку роста плода, недоношенность, врожденные аномалии плода (анэнцефалия, гидроцефалия), неправильные членорасположения плода, маловодие, многоводие, незрелость вестибулярного аппарата плода. При тазовом предлежании структуры мозга, в частности продолговатого, менее зрелые по сравнению с головным, даже при доношенной беременности.
Кплацентарным факторам относятся предлежание плаценты и ее расположение в области дна или углов матки.
На ранних сроках гестации (24-26 нед.) в силу незрелости вестибулярного аппарата у плода тазовые предлежания встречаются часто (в 33%). В последующем, по мере прогрессирования беременности, иногда даже в последние дни, тазовое предлежание переходит в головное. Предлежание плода, как правило, окончательно формируется к 35-37 неделе гестации.
Диагностика тазовых предлежаний основывается на данных наружного акушерского, влагалищного и ультразвукового исследования.
Наружное акушерское исследование (четыре приема Леопольда) позволяет заподозрить тазовое предписание.
В процессе осуществления первого приема в дне матки определяют округлую, плотную, баллотирующую головку, нередко смещенную от средней линии живота вправо или влево. Дно матки при тазовых предлежаниях стоит выше, чем при головном предлежании, при одном и том же сроке беременности, что обусловлено тем, что тазовый конец плода в отличие от головного обычно находится над входом в малый таз до конца беременности и начала родов.
При втором приеме наружного акушерского исследования по спинке плода определяют его позицию и вид.
При третьем приеме над входом или во входе в таз прощупывается крупная, неправильной формы предлежащая часть мягковатой консистенции, не способная к баллотированию.
Четвертый прием позволяет уточнить характер предлежащей части и ее отношение ко входу в малый таз. Тазовый конец плода, как правило, располагается высоко над входом в малый таз.
Сердцебиение плода при тазовых предлежаниях наиболее отчетливо прослушивается выше пупка, иногда на его уровне, справа или слева (в зависимости от позиции) (рис. 5). Во время наружного акушерского исследования при хорошо развитых мышцах брюшной стенки, повышенном тонусе матки, нарушении жирового обмена, двойне, анэнцефалии диагностика тазового предлежания затруднена.
При влагалищном исследовании через передний свод прощупывается объемистая мягковатой консистенции предлежащая часть плода, которая более плотная и круглая по сравнению с головкой.
Тазовое предлежание без труда диагностируется при УЗИ, позволяющем определить не только тазовое предлежание, но и его вариант, массу плода, положение головки (согнута, разогнута), количество вод и др.
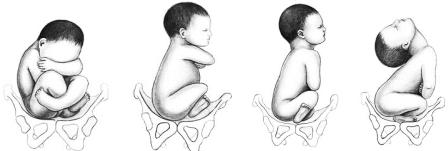
При УЗИ по величине угла между позвоночником и затылком выделяют четыре варианта положения головки плода: при размерах угла более 110° - головка согнута; от 100 до 110° - слабое разгибание (I степень, "поза военного"); от 90 до 100° - умеренное разгибание (I степень); менее 90° - чрезмерное разгибание (III степень, "смотрит на звезды") (рис. 5).
Рисунок 5 – Варианты положения головки плода при тазовом предлежании: согнута, I степень разгибания (поза военного), II степень разгибания, III степень разгибания ("смотрит на звезды")
При наружном акушерском исследовании заподозрить разгибание головки плода можно на основании несоответствия размеров определяемой в дне матки головки плода и предполагаемой его массе, а также по выраженной шейно-затылочной борозде.
Течение беременности при тазовом предлежании определяется не столько самим тазовым предлежанием, сколько причинами, приведшими к формированию данного неправильного предлежания. В первой половине беременности при тазовом предлежании часто наблюдаются угроза прерывания, токсикоз и «гестоз», истмико-цервикальная недостаточность; во второй половине беременности чаще, чем при головном предлежании отмечаются угроза преждевременных родов, задержка роста плода, маловодие.
Механизм родов при тазовых предлежаниях плода
Продвижение плода по родовому каналу начинается в конце первого периода родов, после излития околоплодных вод. В начале родов ягодицы, как правило, располагаются поперечным размером (linea intertrochanterica) над одним из косых или поперечных размеров плоскостей входа в малый таз.
При тазовых предлежаниях различают шесть моментов механизма родов (рис. 6).
Первый момент – внутренний поворот ягодиц: он начинается при переходе ягодиц из широкой в узкую часть полости малого таза и совершается таким образом, что в выходе таза поперечный размер ягодиц устанавливается в прямом размере таза.
Первой опускается ягодица плода, обращенная кпереди, которая подходит под лобковую дугу, образуя точку фиксации между нижним краем лонного сочленения таза матери и подвздошной костью плода, обращенной кпереди.
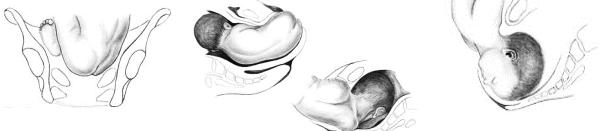
Рисунок 6 – Механизм родов при чисто ягодичном предлежании: внутренний поворот ягодиц (первый момент); боковое сгибание поясничного отдела позвоночника (второй момент; внутренний поворот плечиков и наружный поворот туловища (третий момент); сгибание и рождение головки (шестой момент)
Второй момент – боковое сгибание поясничной части позвоночника плода, при этом ягодица, обращенная кзади, выкатывается над промежностью и вслед за ней из-под лобкового сочленения окончательно рождается ягодица, обращенная кпереди. В это время плечики вступают своим поперечным размером в тот же косой размер входа в таз, через который прошли ягодицы, так, что спинка плода поворачивается кпереди.
Третий момент – внутренний поворот плечиков и наружный поворот туловища (см. рис.6), который завершается установлением плечиков в прямом размере выхода малого таза. Спинка плода поворачивается к бедру роженицы в соответствии с позицией (при первой позиции – к левому бедру, при второй позиции - к правому). Плечико плода, обращенное кпереди (граница верхней и средней трети плечевой кости), подходит под лобковую дугу, образуя точку фиксации. Плечико, обращенное кзади, располагается впереди копчика над промежностью. После образования точки фиксации в результате бокового сгибания шейно-грудной части позвоночника (четвертый момент) рождаются плечевой пояс и ручки.
Пятый момент – внутренний поворот головки (в норме затылком кпереди). После рождения плечевого пояса головка вступает в косой размер плоскости входа в малый таз косым размером, противоположным тому, в котором проходили плечики. При переходе из широкой в узкую часть таза головка совершает внутренний поворот, в результате которого сагиттальный (стреловидный) шов оказывается в прямом размере выхода таза, а подзатылочная ямка – под лобковым сочленением, где образуется точка фиксации.
После образования точки фиксации происходит сгибание головки (шестой момент), результатом которого является рождение головки: над промежностью последовательно рождаются подбородок, рот, нос, темя и затылок. Чаще головка прорезывается малым косым размером. Вследствие быстрого рождения конфигурации головки не происходит, и она имеет округлую форму.
Диагностика биомеханизма родов при тазовых предлежаниях проводится на основании данных внутреннего акушерского исследования. При внутреннем исследовании в родах (при открытии маточного зева) роль стреловидного шва играет межвертельная линия, а роль малого родничка – крестец и копчик плода. Дополнительными ориентирами служат: седалищные бугры, межъягодичная борозда, заднепроходное отверстие, наружные половые органы и стопы плода (при смешанном ягодичном предлежании). Однако следует помнить, что неосторожное пальцевое исследование области наружных половых органов плода может привести к дефлорации (разрыву девственной плевы) у девочек, а у плода мужского пола раздражение рефлексогенной зоны мошонки – к появлению дыхательных движений и аспирации околоплодных вод.
Особенности родов при ножных предлежаниях. При полном ножном предлежании первыми из половой щели показываются ножки, при неполном предлежании, как правило, ножка, обращенная к симфизу (рис. 7). Когда ножки или одна ножка родились до подколенной ямки, ягодицы вступают во вход в таз в одном из косых размеров, и в дальнейшем механизм родов не отличается от такового при ягодичном предлежании.
В норме ножки появляются из половой щели при полном раскрытии маточного зева, однако выпадение ножки может произойти и при неполном раскрытии, что неблагоприятно для плода.
Родовая опухоль при ягодичных предлежаниях располагается на одной из ягодиц: при первой позиции - на левой, при второй – на правой. Отек тканей может переходить на наружные
половые органы – мошонку или половые губы. При ножных предлежаниях родовая опухоль располагается на ножках, в результате чего они становятся сине-багровыми.
Рисунок 7 – Рождение ножки при неполном ножном предлежании, образование и запрокидывание головки при заднем виде тазового предлежания
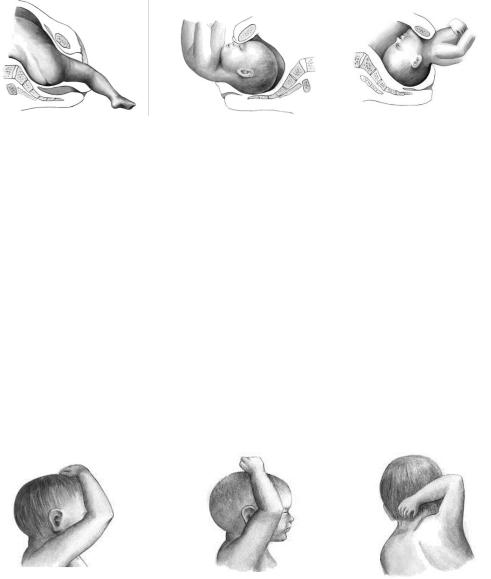
Отклонения от нормального механизма родов Образование заднего вида: При продвижении по родовым путям плод может повернуться
спинкой кзади с образованием заднего вида (рис. 7). При согнутой головке в момент ее рождения область переносицы упирается в симфиз, и над промежностью выкатывается затылок. Продвижение головки при заднем виде замедляется.
Чрезмерное разгибание головки: При заднем виде может произойти тяжелое осложнение – чрезмерное разгибание (запрокидывание) головки (рис. 7), при котором подбородок задерживается над симфизом и без оказания пособия рождение головки невозможно.
Запрокидывание ручек. При продвижении плода ручки могут терять типичное расположение, отходить от грудки и задерживаться в матке (рис. 8). Ручки могут располагаться впереди личика, по бокам головки, запрокинуться за затылок (I, II и III степени запрокидывания). Запрокидывание ручек чаще всего возникает при неправильном оказании пособия и преждевременных попытках извлечения плода.
Рисунок 8 – Запрокидывание ручек: I, II и III степень
При нарушении механизма родов без акушерской помощи рождение плода невозможно. Плод нередко при этом может погибать от асфиксии.
Осложнения родов. Помимо нарушения биомеханизма родов, наиболее частым осложнением при родах в чисто ягодичном, ягодично-ножном и особенно в ножном предлежании является несвоевременное (преждевременное или раннее) излитие околоплодных вод, что обусловлено отсутствием плотного пояса соприкосновения между предлежащей частью и родовым каналом, вследствие чего нет деления вод на передние и задние: при каждой схватке околоплодные воды перемещаются в нижний отдел матки, оказывая большое давление на околоплодные оболочки, способствуя их разрыву. При длительном безводном промежутке возможно инфицирование оболочек, плаценты, матки и плода.
В момент излития околоплодных вод может происходить выпадение петель пуповины и мелких частей плода, при наличии более плотного пояса соприкосновения, когда тазовый конец вставляется в таз, не исключено сдавливание выпавшей пуповины, приводящее к гипоксии и гибели плода.
При тазовом предлежании в 2-3 раза чаще, чем при головном развивается первичная и вторичная слабость родовой деятельности, обусловленная как функциональной неполноценностью матки, так и отсутствием давления на нижний сегмент матки плотной части. Слабость родовой
деятельности, как правило, сочетается с несвоевременным излитием околоплодных вод. Раскрытие шейки матки происходит медленно. Тазовый конец долго остается над входом в таз.
Особенность периода изгнания при тазовом предлежании заключается в том, что наиболее крупная и плотная часть плода – головка – рождается последней. Первым по родовому каналу продвигается менее объемный тазовый конец, который не может расширить родовые пути до такой степени, которая необходима для благополучного прохождения плечевого пояса и головки. При вступлении в таз плечевого пояса могут возникнуть затруднения для продвижения головки. При опускании ножки и ее давлении на промежность у роженицы могут возникнуть преждевременные потуги, т.е. потуги при неполном раскрытии маточного зева, что приведет к насильственному разрыву шейки матки, кровотечению и травме плечевого пояса и головки плода.
Даже при правильном биомеханизме родов при рождении плода до пупочного кольца неизбежно происходит сдавление пуповины последующей головкой, которая вступает в таз. Если в течение 3-5 минут задерживается рождение туловища и головки, то возникает гипоксия, которая может привести к гибели плода.
Одним из осложнений является вколачивание ягодиц в таз при ягодичном предлежании, что зачастую становится следствием клинического несоответствия плода и таза матери.
Таким образом, беременность и роды при тазовом предлежании относятся к патологическим, так как при данном виде предлежания чаще, чем при головном, наблюдаются осложнения как у матери (разрывы шейки, влагалища, промежности, повреждения подвздошнокрестцового и лобкового сочленений, послеродовые кровотечения и послеродовые инфекционные заболевания), так и у плода (травмы ЦНС, асфиксия, кровоизлияния в мышцы шеи, переломы конечностей, вывихи суставов, повреждения плечевого нервного сплетения, дисплазия или врожденные вывихи тазобедренных суставов). В отдаленные сроки у детей, родившихся в тазовом предлежании, возможны парезы конечностей, отставание в психомоторном развитии, энцефалопатия, гидроцефалия. Перинатальная смертность при тазовом предлежании плода в 2-3 раза выше, чем при головном.
Разгибательные предлежания головки плода: определение понятия, виды, причины, диагностика, особенности биомеханизма и течения родов, осложнения
Разгибательные предлежания – акушерские ситуации, при которых головка плода в первом периоде родов стойко устанавливается в той или иной степени разгибания.
Различают 3 варианта разгибания: переднеголовное, лобное и лицевое. Вариант разгибательного предлежания определяется ведущей точкой и размером, которым головка проходит все плоскости таза (таб. 1).
|
|
|
|
Таблица 1 |
|
|
Варианты разгибательных предлежаний головки |
|
|||
Варианты |
Ведущая |
Наибольший |
Диаметр, |
Окружность, |
|
разгибательного |
|||||
точка |
размер головки |
см |
см |
||
предлежания |
|||||
|
|
|
|
||
переднеголовное |
большой |
прямой |
12 |
34-35 |
|
родничок |
|||||
|
|
|
|
||
лобное |
надпереносье |
большой |
13,5 |
41-42 |
|
(glabella) |
косой |
||||
|
|
|
|||
лицевое |
подбородок |
вертикальный |
9,5 |
32 |
|
Разгибательные предлежания головки возникают как до родов, так и в процессе их. Практического значения во время беременности они обычно не имеют, так как с началом родов самопроизвольно устраняются. Лишь в крайне редких случаях при большом зобе или обширной кистозной гигроме шеи плода, равно как и при крупных подслизистых миомах матки, разгибательное предлежание плода бывает и во время беременности, и во время родов.
В процессе родов каждый вариант разгибательного предлежания не является стабильным. Он может изменяться, переходить, сгибаясь или разгибаясь, в другие предшествующие, а также последующие варианты предлежаний. Например, переднеголовное при сгибании головки становится затылочным, лобное - при разгибании - лицевым и т.д.
Самым неблагоприятным вариантом является лобное предлежание, так как головка проходит плоскость таза большим косым размером, что даже при небольшом плоде приводит к существенным затруднениям родов. Роды возможны только при очень малой массе плода.
Принцип механизма родов при разгибательных предлежаниях заключаются в следующем: Первый момент – в плоскости входа в таз происходит разгибание, в плоскости широкой части осуществляется внутренний поворот головки с образованием заднего вида (роды в переднем виде невозможны, так как затылочная часть головки должна использовать крестцовую впадину). В плоскости узкой части полости таза и выходе поворот заканчивается и стреловидный шов (переднеголовное предлежание) или лицевая линия (лобное или лицевое предлежание) устанавливается в прямом размере. В последующем образуется сначала первая точка фиксации под лоном, и головка сгибается, а затем вторая – головка разгибается.
Переднеголовное предлежание
Переднеголовное предлежание заключается в разгибании I степени. По сравнению с затылочным предлежанием головка проходит большим размером (большой сегмент проходит через прямой размер головки - 12 см), ведущей точкой является большой родничок.
Диагностика осуществляется при влагалищном исследовании с начала вставления головки во вход в таз. В первом периоде родов при раскрытии шейки матки на 2 см и более можно выявить, что стреловидный (сагиттальный) шов располагается чаще в поперечном или слегка косом размере, а роднички, большой и малый, находятся на одном уровне. Если стреловидный шов расположен в косом размере, то большой родничок находится спереди. Нередко выявляется определенный асинклитизм – первой вступает во вход в таз теменная кость, обращенная кпереди, а стреловидный шов отклоняется кзади. При родах происходят через естественные родовые пути головка имеет брахицефалическую форму.
Механизм родов. Первый момент родов – умеренное разгибание головки во входе в таз. Второй момент родов – внутренний поворот головки в широкой части полости малого таза с образованием заднего вида, который заканчивается в полости выхода таза и стреловидный шов устанавливается в прямой размер с образованием точки фиксации в области надпереносья под нижним краем лона. Третий момент родов – сгибание головки, в результате которого из-за промежности рождаются теменные бугры, а затылок образует вторую точку фиксации, упираясь в копчик. Разгибание головки после образования второй точки фиксации – четвертый момент родов, из-под лона рождается лицевая часть. Пятый момент родов – внутренний поворот плечиков и наружный поворот головки, совершается так же, как и при затылочном предлежании.
Течение родов. Из-за отсутствия пояса прилегания нередко происходит дородовое излитие околоплодных вод. Затяжное течение первого и второго периодов родов может приводить к гипоксии и травматизации плода.
Лобное предлежание
Лобное предлежание встречается очень редко. Большой сегмент головки при лобном предлежании проходит через большой косой размер (13,5 см), который является наибольшим при разгибательных предлежаниях. Лобное предлежание (II степень разгибания) нередко является переходным состоянием от переднеголовного в лицевое.
Диагностика лобного предлежания наружными приемами затруднительна. Можно лишь предполагать лобное предлежание по высокому стоянию дна матки и углу между затылком и спинкой плода. Сердцебиение плода лучше выслушивается со стороны грудной клетки, а не спинки. При влагалищном исследовании определяется лобная часть головки плода: пальпируется лобный шов, который заканчивается с одной стороны переносицей (определяются также надбровные дуги и глазницы), с другой – большим родничком. После рождения родовая опухоль, располагается в области лба, что придает головке своеобразный вид пирамиды или башни.
Механизм родов (рис. 9). Первый момент родов – разгибание головки в плоскости входа в малый таз с образованием проводной точки в области лобного шва, который располагается, как правило, в поперечном размере. По мере дальнейшего продвижения головки начинается второй момент родов – внутренний поворот головки, который заканчивается в плоскости выхода. При этом плод поворачивается спинкой кзади, а лобный шов устанавливается в прямом размере выхода таза. Третий момент родов – сгибание головки: Верхняя челюсть прижимается к нижнему краю лонного сочленения, образуя первую точку фиксации вокруг которой происходит сгибание головки и рождение темя и затылка плода. Четвертый момент – разгибание головки, которое начинается после

образования второй точки фиксации – подзатылочной ямки, упирающейся в вершину копчика. Вокруг этой точки фиксации происходит разгибание головки, в результате чего головка рождается полностью. Пятый момент – внутренний поворот плечиков (и наружный поворот головки) происходит так же, как и при других вариантах головного предлежания.
Рисунок 9 – Механизм родов при лобном предлежании плода: разгибание, внутренний поворот и сгибание головки
Течение родов. При лобном предлежании нередко происходит несвоевременное излитие околоплодных вод ввиду отсутствия внутреннего пояса прилегания. Самопроизвольные роды при лобном предлежании могут произойти в заднем виде только при очень малых размерах плода и больших размерах таза. Роды также возможны, если лобное предлежание во входе в таз переходит в лицевое. При нормальных размерах таза и средней величине плода роды через естественные родовые пути невозможны.
Лицевое предлежание Лицевое предлежание, как правило, возникает в процессе родов и является результатом
максимального разгибания головки. Из всех разгибательных предлежаний лицевое (III степень разгибания) является самым благоприятным, так как большой сегмент проходит через вертикальный размер, равный 9,5 см. Ведущей точкой является подбородок. При опухолях шеи, многократном обвитии пуповины лицевое предлежание образуется во время беременности. Лицевое предлежание может образовываться из лобного при увеличении разгибания во время родов.
Диагностика. Лицевое предлежание можно заподозрить при проведении четвертого приема наружного акушерского обследования, когда головка расположена в плоскости входа в таз. Между стенкой и затылком определяется выраженное углубление, а с противоположной стороны может пальпироваться острая выступающая часть – подбородок. Сердцебиение плода лучше прослушивается со стороны грудки. При УЗИ четко видно разгибательное предлежание.
При влагалищном исследовании и раскрытии шейки матки на 2-3 см определяются подбородок, рот, нос, надбровные дуги. Иногда лицевое предлежание дифференцируют с чисто ягодичным, когда анус принимают за рот, а копчик, седалищные бугры – за лицевые кости. При лицевом предлежании, так же, как и при тазовом, исследование должно быть осторожным, так как при лицевом предлежании можно повредить глаза, а при тазовом – половые органы плода.
Позицию и вид плода легче определять по подбородку, который направлен в противоположной спинке сторону. Если подбородок определяется слева и спереди, то у плода задний вид, вторая позиция.
Механизм родов (рис. 10). Первый момент – максимальное разгибание головки, которое происходит в плоскости входа в малый таз, и в результате ведущей точкой становится подбородок. Лицевая линия, проходящая через лобный шов и нос, устанавливается в одном из косых размеров таза или в поперечном. При лицевом предлежании головка идет самым малым размером (9,5 см) из всех разгибательных предлежаний. Второй момент – внутренний поворот головки, который начинается при переходе в широкую часть плоскости таза с образованием заднего вида. Только при рождении в заднем виде затылок может размещаться в крестцовой впадине. В переднем виде роды невозможны! Внутренний поворот заканчивается в плоскости выхода из таза. Третий момент механизма родов при заднем виде лицевого предлежания – сгибание головки, которое происходит после образования точки фиксации – подъязычная кость подходит под лоно. Сначала из половой щели появляются отечные подбородок и губы, а затем рождается затылочная часть. Четвертый момент – внутренний поворот плечиков (и наружный поворот головки) происходит так же, как и при других видах головных предлежаний.
