
5 курс / Инфекционные болезни / Malyaria_lektsia
.pdfМ.А. ПРОЙДАКОВ
ДИАГНОСТИКА И ПРИНЦИПЫ ЛЕЧЕНИЯ МАЛЯРИИ
ЛЕКЦИЯ для студентов
медицинских ВУЗов
Ростов-на-Дону
2014 г.
Пройдаков М.А. Диагностика и принципы лечения малярии: лекция для студентов медицинских ВУЗов/ М.А. Пройдаков. – Ростов-на-Дону, НЕОПРИНТ, 2014. – 19 с.
В лекции кратко изложены методические основы диагностики и принципы лечения малярии.
Лекция предназначена для студентов медицинских ВУЗов.
Автор:
Пройдаков М.А. – кандидат медицинских наук, доцент кафедры инфекционных болезней Государственного бюджетного образовательного учреждения высшего профессионального образования «Ростовский государственный медицинский университет» Министерства здравоохранения Российской Федерации.
Рецензенты:
Романова Е.Б. - доцент кафедры инфекционных болезней с курсами эпидемиологии и детских инфекционных болезней ФПК и ППС ГБОУ ВПО РостГМУ Минздрава России, доктор медицинских наук;
Усаткин А.В. - заведующий инфекционным отделением №5 МБУЗ ГБ №1 им. Н.А. Семашко города Ростова-на-Дону, кандидат медицинских наук.
©ГБОУ ВПО РостГМУ Минздрава России, 2014 г.
©Пройдаков М.А. 2014 г.
Лекция посвящена малярии – заболеванию достаточно распространенному, очаги которого регистрировались на территории России, в частности в Ростовской области еще в середине прошлого столетия. Но после попытки реализации программы ВОЗ по ликвидации малярии она стала рассматриваться, как эндемичная инфекция. Иначе говоря, инфекция встречающаяся в определенных регионах. В чем же состоит актуальность этого заболевания в современных условиях?
Прежде всего необходимо отметить относительность эндемичного характера малярии. Это заболевание регистрируется на всех континентах в 100 из 190 стран мира. Она является одной из серьезнейших проблем здравоохранения для всех государств Юго-Восточной Азии, полуострова Индостан, многих стран Ближнего Востока, почти всего Африканского континента, государств Центральной и Южной Америки. Более 2 млрд. человек, или около половины населения Земли, живут в условиях риска заражения малярией. Ежегодно в этих регионах заболевает 300-500 млн. человек. При этом каждый год от малярии умирает 1,5-2,5 млн., преимущественно детей в возрасте до 5 лет. В целом ситуация по малярии в мире радикально не улучшается.
Постоянно развивающиеся связи (миграционные, туристические и другие) неэндемичных регионов (в частности России) со странами Азии, Африки и Латинской Америки определяют реальную угрозу завоза малярии. Ориентировочно около 9000 так называемых «завозных» случаев в год регистрируется в странах Европы и Северной Америки среди людей, вернувшихся из регионов, где она распространена. В России также ежегодно регистрируются сотни случаев «завозной» малярии. При этом возникает опасность, что в тех странах, где малярия отсутствует, врачи могут своевременно не распознать ее симптомы, не провести обследование и не назначить специфическую химиотерапию. Это в свою очередь при некоторых видах этого заболевания создает угрозу жизни больного, а при соответствующей эпидемиологической ситуации (наличии переносчика и реализации трансмиссивного пути передачи) может способствовать распространению малярии в неэндемичном регионе.
Внастоящее время в большинстве эндемичных регионов мира у малярийных паразитов регистрируется резистентность к противомалярийным препаратам, которая нередко носит характер множественной устойчивости. Это приводит к пересмотру традиционных схем лечения малярии и поиску новых лекарственных средств эффективного воздействия на малярийный плазмодий.
Впоследние годы в некоторых странах Юго – Восточной Азии участились случаи заболевания людей новой этиологической формой малярии, вызванной Plasmodium knowlessi, ранее регистрируемой только у некоторых видов обезьян.
1
И, наконец, борьба с малярией наряду с туберкулезом и ВИЧ – инфекцией признана первоочередной задачей международного сообщества.
Общая характеристика этой болезни может быть сформулрована следующим образом:
«Малярия – это обобщенное название ряда протозойных инфекций, вызванных различными типами малярийного плазмодия, передающегося самками комаров рода Anofeles и характеризующихся циклическим течением со сменой фаз острых лихорадочных пароксизмов и межприступных состояний, спленогепатомегалией, анемией, а при некоторых формах поражением нервной системы, внутренних органов и рецидивами».
В организме человека могут паразитировать и вызывать соответствующие формы заболевания 4 вида плазмодиев:
Plasmodium falciparum (возбудитель тропической малярии)
Plasmodium vivax
(возбудители трехдневной малярии)
Plasmodium ovale
Plasmodium malariae (возбудитель четырехдневной малярии)
Все виды малярийных плазмодиев обладают определенными свойствами, способствующими их развитию в организме человека (табл. 1)
Таблица 1.
Факторы патогенности малярийных плазмодиев
1. Способность к метаморфозам (спорозоиты, мерозоиты, гамонты, тканевые шизонты и др.)
2. Способность к внутриклеточному размножению: а) в гепатоцитах; в) в эритроцитах
3.Подавление нейтрофильного и макрофагального фагоцитоза
4.Блокирование Т-клеток памяти
Кроме того, каждому виду малярийного плазмодия свойственны свои особенности.
Так Plasmodium falciparum способен вызывать тяжелые формы заболевания, но при этом является малоиммуногенным.
Plasmodium vivax и Plasmodium ovale в одной из своих метаморфоз дают начало, так называемым «дремлющим» формам или гипнозоитам.
Возбудитель четырехдневной малярии Plasmodium malariae может длительно персистировать в организме человека, не вызывая клинических проявлений болезни, но создавая угрозу передачи инфекта при переливании крови.
2
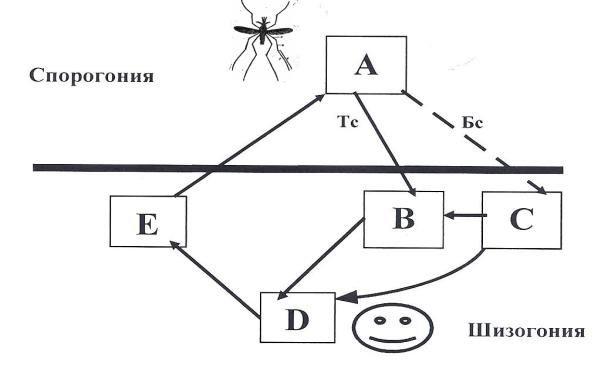
Эпидемиология малярии и ее патогенез тесно связаны с жизненным циклом малярийного плазмодия, схема которого представлена на рисунке 1.
Рис. 1. Жизненный цикл малярийного плазмодия (по А.Я.Лысенко, 1985) А – спорогония; В – тканевая шизогония;
С – «дремлющие»тканевые формы;D – эритроцитарная шизогония; Е – гаметоциты;Тс – тахиспорозоиты; Бс – брадиспорозоиты.
Источником инфекции является человек больной клинически выраженной формой малярии или паразитоноситель. При укусе такого инвазированного человека самками комаров рода Anopheles в их желудок с кровью попадают различные формы малярийных плазмодиев, но дальнейшее развитие получают только половые клетки – гамонты (Е). Это определяет начало полового цикла развития плазмодия - спорогонию (А). В результате этого цикла в организме комара образуются десятки тысяч спорозоитов, которые скапливаются в слюнных железах комара. С этого времени комар становится заразным. Для завершения спорогонии в теле комара необходимы прежде всего определенные температурные условия внешней среды. Оптимальной является температура +25°С при минимальном пороге +18°C для Pl.falciparum и +16°С для остальных видов плазмодия.
В организме человека протекает фаза бесполого цикла развития малярийных плазмодиев — шизогония (В, С, D, E).
При укусе зараженным комаром человека в его кровь попадают плазмодии в форме спорозоитов, которые с током крови и лимфы в течение получаса—часа достигают клеток печени. Здесь начинается их развитие – тканевая шизогония (В), представляющее собой обычное клеточное деление. При всех формах малярии тканевая шизогония протекает во время
3
инкубационного периода, и не сопровождается какими — либо клиническими симптомами или изменениями лабораторных показателей.
После окончания тканевой шизогонии мерозоиты проникают в эритроциты, давая начало эритроцитарной шизогонии (D), с которой и связано появление клинических признаков болезни. В эритроцитах мерозоиты многократно делятся, проходя ряд стадий развития. Через определенное время эритроциты разрушаются, мерозоиты поступают в кровь. Массивное разрушение эритроцитов по окончании эритроцитарного цикла шизогонии и выход плазмодиев в кровь определяет возникновение малярийного лихорадочного пароксизма. Приступ рассматривается как реакция организма на пирогенные белковые продукты, образующиеся в процессе обмена и распада эритроцитов и плазмодиев. Накопление этих продуктов определяет, помимо лихорадки развитие симптомов интоксикации.
Часть плазмодиев, вышедших в кровь, фагоцитируется, а другая часть внедряется в свежие эритроциты, давая начало новому циклу эритроцитарной шизогонии. Клинически это соответствует так называемому апирогенному или межприступному состоянию, при котором отсутствует основной признак болезни — лихорадка.
В результате эритроцитарной шизогонии из части плазмодиев в эритроцитах образуются половые формы паразитов – мужские и женские гамонты (Е). Эти половые клетки достигают зрелости при тропической малярии через 10-12 дней от начала болезни, при остальных видах малярии после второго-третьего приступа. С этого момента больной малярией становится заразным для комаров, т.е. – источником инфекции. Такова общая схема жизненного цикла малярийных плазмодиев.
Однако каждая клиническая форма этого заболевания имеет свои особенности.
Так, при четырехдневной малярии, единственной из всех других форм продолжительность эритроцитарной шизогонии составляет 72 часа. Это обусловливает соответствующую периодичность лихорадочных пароксизмов, которые повторяются с интервалом в два апирогенных дня.
При трехдневной малярии, вызванной как Pl.vivax, так и Pl.ovale, спорозоиты, попадающие в организм человека неоднородны. Одни — тахиспорозоиты (Тс), пройдя цикл развития в гепатоцитах, покидают печень, не оставляя никаких следов. Затем внедряются в эритроциты, в которых проходит фаза эритроцитарной шизогонии продолжительностью в 48 часов, соответственно с периодичностью лихорадочных приступов с интервалом в один апирогенный день. Часть же из них- брадиспорозоиты (Бс), попадая в ткань печени задерживаются в своем развитии и превращаются в «дремлющие» стадии паразита, т.н. гипнозоиты (С), у которых фаза тканевой шизогонии может начинаться после продолжительного бессимптомного периода (6 — 30 месяцев). Именно гипнозоиты обусловливают развитие первичной малярии с длительной
4
инкубацией или развитие поздних рецидивов при этих этиологических формах заболевания.
Развитие плазмодия, вызывающего тропическую малярию у человека по своим этапам мало отличается от представленной общей схемы жизненного цикла паразита. Тканевую шизогонию проходит одна генерация возбудителя, протекая бессимптомно и полностью элиминируясь из гепатоцитов. Далее происходит внедрение мерозоитов в эритроциты с развитием в них фазы эритроцитарной шизогонии, продолжительность которой, при этой форме малярии, также как при трехдневной - составляет 48
часов. Однако Pl. falciparum свойственна асинхронность эритроцитарной шизогонии, а именно, наличие в крови нескольких генераций паразитов с разными сроками окончания цикла развития. Кроме того, отсутствие синхронизации является следствием неодновременного выхода трофозоитов из печени в кровь. Это приводит к наслоению лихорадочных пароксизмов, сглаживанию апирогенного периода и, соответственно искажением температурной кривой, придавая ей черты постоянного типа лихорадки.
Способность Pl. falciparum вызывать тяжелые формы заболевания
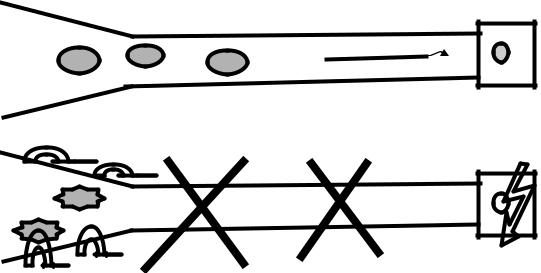
обусловлена несколькими причинами. Этот возбудитель, в отличие от других плазмодиев очень бурно размножается, что приводит к высокому уровню паразитемии. Эритроцитарная шизогония при этой этиологической форме малярии развивается преимущественно в капиллярах внутренних органов. И наконец внедрение Pl. falciparum в эритроциты сопровождается снижением их эластичности. Все эти причины приводят к нарушению микроциркуляции (рис. 2) во внутренних органах, ЦНС и, как следствие, к полиорганной патологии (кома, почечная, печеночная, надпочечниковая недостаточность, отек легких и др.).
|
Иммунитет при малярии видоспецифичен и непродолжителен. |
ЭР |
ЭР |
КАПИЛЛЯР |
КЛЕТКА |
ЭР
Рис. 2. Схема ДВС — синдрома при тропической малярии.
5
Инкубационный период при различных формах малярии колеблется в довольно широких пределах (табл.2).
Таблица 2
Продолжительность инкубационного периода при разных видах малярии (в днях)
малярия |
Продолжительность шизогонии (в днях) |
||
|
тканевой |
эритроцитарной |
суммарно |
тропическая |
6-8 |
2-8 |
8-16 |
трехдневная |
8-10 |
2-10 |
10-20 |
|
|
|
(6 – 30 мес.) |
четырехдневная |
15-20 |
7-22 |
22-42 |
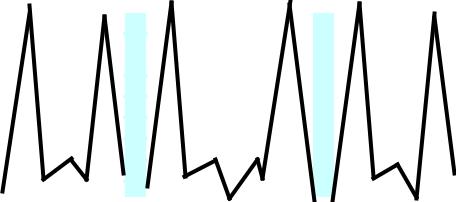
Наиболее ярким клиническим проявлением, можно сказать "визитной карточкой" заболевания, является лихорадочный приступ (пароксизм), протекающий с последующей сменой фаз - озноба, жара и пота.
Приступ начинается обычно в первой половине дня ознобом, нередко потрясающим. Больной ложится в постель и никак не может согреться. Кожные покровы бледные, с цианотичным оттенком, холодные. Отмечается головная боль, боли в пояснице, конечностях тошнота, иногда рвота. Озноб продолжается от 30 минут до 3 часов, после чего быстро начинает подниматься температура. Она достигает 39-40°С и выше, симптомы общей интоксикации усиливаются или впервые появляются в этой фазе. Лицо гиперемировано, кожа сухая горячая на ощупь. Через несколько часов жар сменяется фазой потоотделения. Температура резко снижается до нормальных или субнормальных цифр, больной обильно потеет, самочувствие его улучшается, но остается значительная слабость.Общая продолжительность приступа в основном составляет от 6 до 12 часов. По окончании малярийного приступа наблюдается период апирексии. В соответствии с длительностью эритроцитарной шизогонии он должен составлять 2 дня при четырехдневной и 1 день – при трехдневной и тропической малярии, как показано на рисунке 3.
Т/День болезни |
1 |
2 |
3 |
|
1 |
2 |
3 |
4 |
|
1 |
2 |
3 |
|
|
|||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
40
39
38
37
36
А |
|
В |
|
С |
|
|
|
|
|
Рис.3. Температурные кривые при трехдневной (А), четырехдневной (В) и тропической (С) малярии.
6
После первых 2-3 приступов малярии, т.е. на 4-6 день болезни, выявляется увеличение и болезненность печени и селезенки. При первичной малярии спленомегалия обычно бывает умеренно выраженной, при рецидивах и реинфекциях печень и особенно селезенка могут быть резко увеличены и плотны.
В результате массового распада инвазированных эритроцитов у больного малярией может развиться гемолитическая анемия, с повышением в крови содержания свободного билирубина, в связи с чем кожа и слизистые оболочки приобретают бледно-желтую окраску.
При разных видовых формах малярии имеются некоторые клинические особенности, которые следует учитывать при проведении предварительной дифференциальной диагностики. Для сравнения этих особенностей могут быть использованы т.н. синдромальные или клинические модели соответствующих форм заболевания.
Четырехдневная малярия. Продромальный период обычно отсутствует. Интермиттирующая лихорадка наблюдается с начала болезни с интервалами между приступами в 2 апирогенных дня (рис.4).
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
л |
|
и |
|
х |
|
о |
|
|
р |
|
а |
|
д |
|
к |
|
а |
|
+ + + + + |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
и |
н |
т |
о |
к |
с |
и |
|
|
к |
|
а |
|
ц |
|
и |
|
я |
|
+ + + + + |
|
|
|
|
|
|
|
|
|
|
|
|
|||||||||
|
|
|
|
|
|
|
|
Гепатоспленомегалия |
|
|
+ + + |
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
Анемия |
|
|
|
|
|
+ + + |
|||
|
|
|
|
|
|
|
|
|
|
|
|
+ |
||||||||
|
|
|
|
|
|
|
|
|
Поражение почек |
|
|
|||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис.4. Клиническая модель четырехдневной малярии.
Спленомегалия нарастает медленно, но нередко достигает большой степени. Анемия не выражена и выявляется не ранее чем через 2 недели от начала заболевания. Клинические проявления четырехдневной малярии при отсутствии лечения купируются самостоятельно через 8-14 приступов. Могут возникать 1-3 ранних рецидива в ближайшие 1-2 месяца. Однако эритроцитарная шизогония на очень низком уровне может продолжаться многие годы. Вследствие возможности длительного сохранения в крови возбудителей при отсутствии клинических проявлений болезни может произойти передача инфекции при переливании свежей или кратковременно
7
консервированной крови. Описано заражение реципиента четырехдневной малярией от донора, который болел этой формой малярии 52 года назад.
Четырехдневная малярия обычно протекает доброкачественно. Однако в эндемичных зонах, преимущественно у детей, может отмечаться поражение почек в результате отложения иммунных комплексов в почечных канальцах, протекающее с нефротическим синдромом. Последний проявляется медленным течением нарастающей протеинурией, гипопротеинемией, отеками, гипертонией и почечной недостаточностью. При этом противомалярийное лечение и кортикостероидные препараты не влияли на течение нефротического синдрома.
Трехдневная малярия. Заболевание начинается после короткой (1020 дней) или длительной (6-30 месяцев) инкубации. Начальная лихорадка, в отличие от последующих приступов, может быть неправильного и даже постоянного типа. Типичное для трехдневной малярии чередование приступов нередко начинает регистрироваться только спустя 3-5 дней
(рис.5).
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
+ + + + + |
|
Лихорадка |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
+ + + + + |
||||||||||||||||||||
|
Интоксикация |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
<+ |
||||||||||||||||||||
|
Отек мозга |
|
|
|
|
||||||||||||||||||||||
|
|
|
|
|
|
|
|
|
+ + + + |
||||||||||||||||||
|
|
|
|
|
|
Гепатоспленомегалия |
|
|
|||||||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
+ + + + |
|||||||||||||
|
|
|
|
|
|
|
|
|
|
|
Анемия |
|
|
||||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Рис.5. Клиническая модель трехдневной малярии.
Если больной не получает специфическую терапию, то приступы повторяются в течение 3-6 недель, постепенно становясь более легкими, и затем могут самостоятельно прекратиться.
Через 10-14 дней от начала заболевания (в 80% случаев) отмечаются анемия, гепато- и спленомегалия, которые, как правило, выражены умеренно.
При трехдневной малярии могут развиваться ранние рецидивы, обусловленные активизацией эритроцитарной стадии возбудителя. Они возникают в срок до 2-3 месяцев после окончания первичных проявлений. Через 6-11 месяцев латентного периода могут развиться также поздние рецидивы. Сравнительно с первичной малярией рецидивы с самого начала отличаются правильным чередованием приступов и более легким их
8
