
Лучевая диагностика _ методичка (классика)
.pdf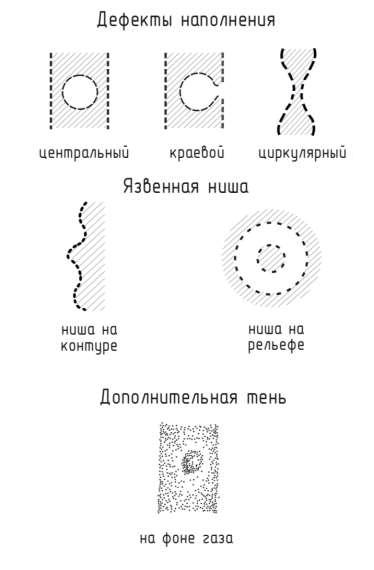
Рентгенодиагностика заболеваний ЖКТ.
1.Дефект наполнения – это участок невыполняемый контрастом:
-центральный, расположен центрально;
-краевой, если центральный выходит на контур;
-циркулярный, при циркулярном росте.
2.Язвенная ниша – это выход контраста за пределы контура стенки может быть:
-на рельефе;
-на контуре.
3.Дополнительная тень – это тень образования:
-на фоне газа.
Рис.5. Схема изображения основных рентгенологических симптомов заболеваний органов желудочно-кишечного тракта.

Лучевая диагностика заболеваний пищевода.
Инородные тела пищевода.
Инородные тела могут быть рентгенконтрастными (металл, кости) и рентгеннегативными (растительного происхождения). Инородные тела чаще локализуются на уровне физиологических сужений, этому способствует спазм гладкой мускулатуры пищевода. Для исключения инородного тела на уровне шейного отдела пищевода применяется рентгенография органов шеи в боковой проекции по Земцову.
Расширение предпозвоночного пространства более чем на 15 мм, а также наличии воздушной полоски в проекции пищевода может указывать на наличие инородного тела.
Рис. 6. На рентгенограмме органов шеи в боковой проекции по Земцову: тень рентгенконтрастного инородного тела в проекции пищевода на уровне
C7-Th1.
При варианте рентгенконтрастного инородного тела, будет видна его тень. Пациенту с подозрением на инородное тело пищевода перед
рентгенологическим исследованием показана консультация лор-врача.
При подозрении на перфорацию пищевода, его контрастирование проводят с водорастворимым контрастом, обследуя пациента полипозиционно, дача сульфата бария в этом случае запрещена.
Дивертикулы пищевода.
Дивертикул - это локальное выпячивание стенки полого органа, видимое на протяжении всего исследования. Могут быть врождёнными (пульсионные), образуются, вследствие, слабости соединительной ткани и приобретёнными (тракционные). Локализуются чаще в средне - грудном отделе пищевода. Тракционные дивертикулы появляются в результате туберкулёзного лимфаденита, когда воспалённый лимфоузел подпаивается к стенке пищевода и тянет её на себя. Дивертикулы могут не давать клинических проявлений, жалобы появляются при воспалении -
дивертикулите. Грозным осложнением является перфорация дивертикула при дивертикулите.
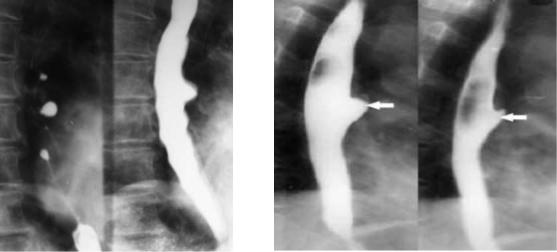
Рентгенологически: при тракционном диверткуле на тугом заполнении увидим конусовидное выпячивание стенки пищевода с чёткими, ровными контурами. При пульсионном дивертикуле на тугом заполнении выявляется округлое выпячивание стенки пищевода с чёткими, ровными контурами, где может задерживаться контраст. При дивертикулите виден уровень жидкости и воздух в выпячивании. При наличии узкой шейки дивертикула и задержке контраста более чем 24 часа, появляются нечёткие контуры.
Рис. 7,8. На обзорной рентгенограмме в фазу тугого заполнения (рис.5) округлое выпячивание стенки пищевода, в котором задерживается контраст, складки пищевода имеют обычный рельеф. На (рис.6) конусовидное выпячивание стенки пищевода при тракционном дивертикуле.
Постожоговый стеноз.
Ожоги пищевода различают: химические, термические (в результате приёма горячих жидкостей), лучевые (после лучевой терапии). Химические ожоги появляются в результате приёма щёлочей и кислот, в первую очередь поражаются стенки пищевода в местах физиологических сужений, где после заживления ожога формируется стеноз.
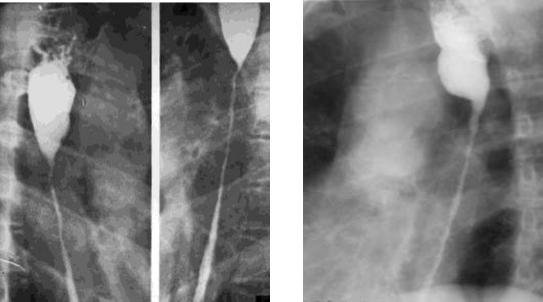
Рентгенологически: равномерное сужение на большом протяжении, чаще локализуется на уровне физиологического сужения. Пораженный участок может иметь чёткообразный просвет. Над сужением имеется бокаловидное расширение. Контуры перехода ровные, чёткие. Складки слизистой деформированы.
Выделяют стадии заболевания:
1 стадия длится 1-3 суток, это стадия некроза или острых явлений. Пищевод можно исследовать с водорастворимым контрастом.
2 стадия, её длительность 7 - 1 0 суток, происходит десквамация и отграничение.
3 стадия длится 1 -1,5 месяца, это стадия рубцевания, когда показано рентгенологическое исследование с сульфатом бария. Характерна дисфагия (жидкая пища проходит, твёрдая нет).
Рис. 9,10. На обзорной рентгенограмме пищевода с тугим заполнением: имеется сужение на протяжении, над сужением бокаловидное расширение. Контуры перехода ровные, чёткие, непрерывные.
Ахалазия пищевода.
Ахалазия - кардиоспазм или нераскрытие кардии. Идиопатическое сужение пищевода с нарушением его двигательной активности. Причиной заболевания является разобщение симпатической и парасимпатической нервной системы. Для этого заболевания характерен длительный анамнез, парадоксальная дисфагия, имеющая перемежающий характер, при которой, твёрдая пища раздражает рецепторы и проходит лучше, чем жидкая.
Рентгенологически: пищевод расширен на всём протяжении, кардиальный отдел резко сужен, сужение имеет плавные переходы,

характерен симптом «мышиного хвоста». Диаметр просвета сужения меняется в процессе исследования. Складки слизистой пищевода сохранены, газовый пузырь желудка отсутствует. В пищеводе имеются остатки пищи.
Дифференциальный диагноз проводят с эндофитным раком пищевода, для которого характерен короткий анамнез, дисфагия, когда сначала не проходит твёрдая пища, а затем и жидкая.
Рис.11. На рентгенограммах пищевода с тугим заполнением: пищевод расширен на всём протяжении, имеется сужение кардиального отдела – с – м «мышиного хвоста», контуры сужения чёткие, ровные.
Варикозное расширение вен пищевода.
Портальная гипертензия приводит к повышению внутрибрюшного давления, что приводит к варикозному расширению вен пищевода, которые проходят в подслизистом слое, и анастомозируя, с коронарной веной желудка, впадают в портальную вену. Такая патология встречается у больных с циррозом печени. Поражение начинается с дистальных отделов пищевода. Клинически: рвота алой кровью.
Рис. 12. На обзорной рентгенограмме пищевода в фазу рельефа: просвет пищевода расширен, видны
множественные дефекты наполнения округлой формы, выходящие на контур. Сохранён рельеф слизистой, складки пищевода огибают дефекты наполнения.
Рентгенологически: характерно расширение просвета пищевода, множественные дефекты наполнения при тугом заполнении, более выражены в нижних отделах пищевода, которые уменьшаются в размерах, когда больной меняет положение тела, так как улучшается отток. В фазе рельефа складки огибают дефекты наполнения, эластичность стенок сохранена. Дифференциальная диагностика проводится с полиповидным раком, при котором присутствуют все признаки злокачественности.
Раки желудочно - кишечного тракта.
Делят на экзофитные, растут в просвет органа и эндофитные, прорастают стенку органа, уменьшая его просвет, смешанные и
язвенные раки.
Экзофитные опухоли делят:
полиповидный рак, растёт из эпителия стенки в просвет пищевой трубки, даёт дефект наполнения на контуре и дополнительную тень на пневморельфе;
блюдцеобразный рак, в центре имеется изъявление, на рентгенограмме так же будет дефект наполнения, характерен симптом «депо» бария в центре.
Рентгенологические признаки экзофитных опухолей:
Дефект наполнения, может быть краевой, центральный, циркулярный.
Характерна деструкция складок.
Подрытость контуров.
Бугристость контуров.
Изъязвление.
Эндофитный рак, инфильтрирует стенку органа, уменьшая его просвет, диагностика сложна, так как не будет прямого признака - дефекта наполнения. Диагностика строится на деформации органа, наличии признаков ригидности. Эндофитные раки вызывают сужение просвета на большом протяжении.
Рентгенологически: циркулярное сужение просвета на протяжении с неровными контурами, атипизм складок, отсутствие перистальтики.
Контуры перехода подрытые или нависающие.
Прямые признаки злокачественности:
Дефект наполнения.
Атипизм рельефа.
Аперистальтическая зона.
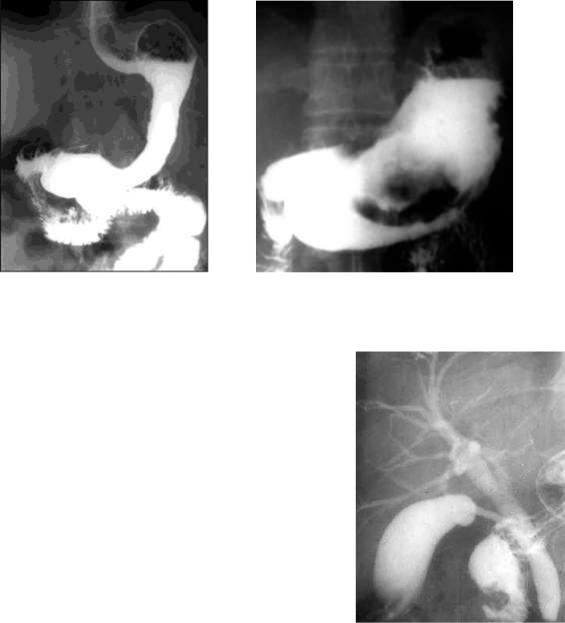
Рис. 13,14. На обзорной рентгенограмме пищевода в фазу тугого заполнения: размер желудка уменьшен, просвет его вертикальной и горизонтальной части сужен, контуры по ходу участка сужения неровные.
На обзорной рентгенограмме желудка с тугим заполнением: округлый, с неровными конурами центрально расположенный дефект наполнения с «нишей» в центре.
Рентгеноанатомия желчевыводящих путей.
Внутрипечёночные протоки объединяются в 2 долевые протока, те в свою очередь в общий печёночный проток, в него впадает пузырный проток. Общий печёночный и пузырный протоки объединяются в общий желчный. Желчный пузырь имеет форму груши.
Ширина холедоха по УЗИ до 6 – 8 см, рентгенологически до 10 мм, так как есть проекционное увеличение. Если имеется
расширение холедоха, то говорят о холестазе.
На рис. 15. На обзорной рентгенограмме желчевыводящих путей с контрастированием.
Методы обследования.
1.Пероральная холицистография. Для контрастирования применялись йодсодержащие препараты в таблетках за 12 – 14 часов. Затем следовал желчегонный завтрак. Контрастировалась только тень желчного пузыря. Сейчас этот метод заменяет УЗИ.
2.Инфузионная холицисто – холангиография. Этот метод с внутривенным введением контраста. После чего делается обзорный снимок. При повышенном билирубине исследование не показано, так как не будет связывания контрастного препарата с белками крови. Первыми контрастируется протоки через 15-30 минут, через 2 часа контрастируется желчный пузырь.
(Ретроградные методы холицисто – холангиографии или прямое введение).
3.Ляпароскопическая чрезкожная, чрезпечёночная холицисто – холангоиграфия по Прудкову. Это исследование делается при наличии дренажа в желчевыводящих путях, контраст вводят по дренажу, делают снимки. Эта методка показана при повышенном билирубине.
4.Интраоперационная холангиография. В процессе операции по поводу желчнокаменной болезни вводят катетер, контрастируют протоки и делают снимки.
5.Эндоскопическая ретроградная холицисто - панкреатография. Выполняется с помощью эндоскопа через большой Фатеров сосочек, для визуализации формы культи желчного протока.
Целью контрастирования желчевыводящих путей, является визуализация культи холедоха при холестазе, так же можно увидеть камни, которые дают дефекты наполнения.
В настоящее время наиболее информативно УЗИ, КТ, МРТ.
Причины холестаза:
Холилитиаз.
Опухоль Фатерова сосочка, опухоль головки поджелудочной железы.
Стенозирующий папиллит.
Язвенная болезнь желудка и ДПК.
Язвой называют дефект стенки, поражающий слизистый, подслизистый слои. Если изъязвление поражает только слизистую, то его называют эрозией. Язву можно увидеть на рентгенограмме от 0.5 см, дефекты слизистой менее 0.3 см, являются эрозией и видны только эндоскопически.
Больным язвенной болезнью желудка проводят ФГДС с биопсией, для исключения раннего рака, который может рентгенологически и эндоскопически выглядеть как язва. Язвы желудка локализуются на пищевой дорожке малой кривизны.
Язвы 12-перстной кишки чаще в луковице, могут локализоваться на любой из стенок, если язвы расположены на 2-х стенках, их называют «целующимися» язвами или контактными, которые на рентгенограмме имеют форму трилистника.
В этиологии язвенной болезни ведущую роль отдают Helicobacter pylori. Имеют значение также: наследственный фактор, стрессовый, заболевания желчевыводящих путей, сопровождающиеся рефлюксом желчи, заболевания поджелудочной железы.
Клинические проявления характерные для язвенной болезни желудка, это боли, возникающие сразу после еды или через полчаса после еды, для язвенной болезни ДПК, характерна боль в эпигастрии через 2 часа после еды, а также ночные и голодные боли.
Основные и косвенные признаки язвы желудка и ДПК.
1. Прямые признаки – это симптом «ниши». О наличии этого симптома говорят, когда изъязвление выходит на контур, а на рентгенограмме имеется выход контраста за контур слизистой. Если изъязвление на рельефе, то оно будет выглядеть как пятно бария.
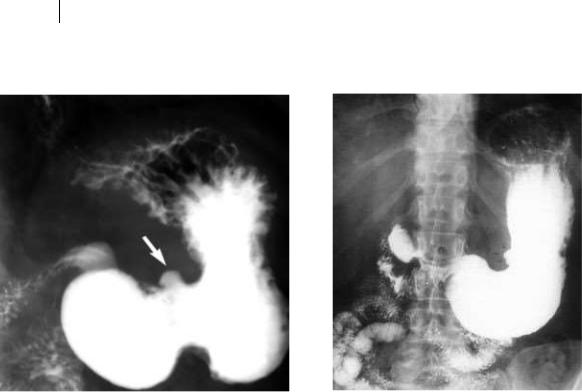
Рис. 16, 17. На обзорной рентгенограмме желудка с тугим заполнением: по малой кривизне в области тела желудка имеется симптом «ниши».
2. Косвенные признаки:
дефект наполнения, окружающий нишу, за счёт воспалительного вала, вокруг изъявления.
конвергенция складок слизистой, имеется при хронической язве.
симптом «указующего перста» - это рефлекторное втяжение на противоположной стороне от язвы.
3. Функциональные признаки:
(Их оценивают при рентгеноскопии).
гиперсекреция, это наличие большого количества жидкости в желудке натощак, при рентгенологическом исследовании с контрастированием барий тонет в жидкости как «сироп в стакане».
изменение перистальтики, характерны глубокие перистальтические волны.
изменение эвакуации, в виде ускоренной первичной эвакуации.
дуоденально - гастральный рефлюкс, это обратный заброс содержимого из ДПК в желудок.
при исследовании желудка и ДПК с компрессией характерна локальная болезненность.
