
Лучевая диагностика _ методичка (классика)
.pdf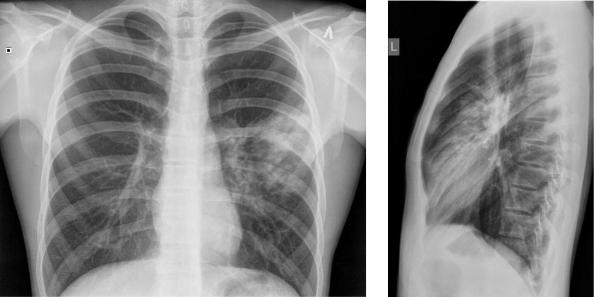
Рис.1,2. Инфильтрация в сегментах верхней доли левого лёгкого – левосторонняя верхнедолевая пневмония.
Исходы пневмоний.
Полное выздоровление.
Затяжная пневмония.
Абсцедирующая пневмония.
К числу этих осложнений относятся:
метапневмонические абсцессы,
экссудативные плевриты,
карнификация и пневмосклероз.
Длительность обратного развития пневмонии может различаться в
широких пределах, но обычно составляет 3-4 недели.
При затяжной пневмонии длительность существования инфильтративных изменений в легочной ткани превышает 1 месяц.
Больным с медленно разрешающейся (затяжной) пневмонией, при сохранении инфильтративных изменений более одного месяца, показано проведение КТ и фибробронхоскопии.
Хроническая неспецифическая пневмония.
Хроническая неспецифическая пневмония (паттерн в компьютерной томографии) – характеризуется необратимым поражением всех структур

легкого, вследствие, рецидивирующего гнойно-деструктивного или продуктивного неспецифического воспаления с развитием пневмосклероза.
Этиология и патогенез: этот воспалительный процесс чаще всего является результатом не разрешившейся полностью острой или затянувшейся пневмонией. Затянувшейся считается пневмония, которая не рассасывается в течение 3 – х месяцев. Хронической пневмонией считается повторное воспаление, возникающее в одном и том же месте на протяжении 6 – ти месяцев.
Возбудителем чаще является Haemophilus influenzae, Streptococcus pneumoniae, заболевание имеет хронический характер, рецедивирующее течение с периодами ремиссии и обострения. Для периода ремиссии характерна скудная клиника, в период обострения появляются симптомы интоксикации, кашель с вязкой, плохо отходящей, гнойной мокротой, при длительном течении заболевания нарастают симптомы дыхательной недостаточности, цианоз.
Рентгенологическая диагностика: рентгенография органов грудной клетки в 2 – х проекциях, рентген - томограмма на проходимость бронха. Для того чтобы получить представление о состоянии бронхиального дерева при хронической пневмонии необходимо проводить КТ или бронхографию.
Рентгенологическая картина: на снимках неоднородное затемнение за счет сочетания участков инфильтрации и склероза, грубых фиброзных тяжей, уплотнённых просветов бронхов. Крупные бронхи проходимы, извиты, в просвете которых, накапливается бронхиальный секрет, способный нагнаиваться с формированием бронхоэктазов. Процесс может распространяться на сегмент, часть доли, целую долю, в таком случае
поражённая доля уменьшается в объёме.
Рис 3. Верхняя доля слева уменьшена в размерах, консолидирована, верхнедолевой, главный бронх подтянуты кверху, проходимы, тень средостения смещена влево.
Пневмотизация лёгочной ткани снижается. Картину дополняет деформация корня легкого за счёт фиброза и плевральные наслоения вокруг пораженного отдела.
Изменения на КТ ОГК при COVID-19.
|
Ранние |
|
Поздние |
|
|
|
|
|
|
1. |
Множественные участки |
1. |
Появление сливающихся |
|
«матового стекла» различной формы |
(распространенных) участков |
|||
и протяженности. |
«матового стекла». |
|||
2. |
Изменения двусторонние, |
2. |
Ретикулярные изменения на фоне |
|
преимущественно нижнедолевые, |
матового стекла («crazy-paving») |
|||
располагающиеся по периферии, |
3. |
Участки консолидации. |
||
периваскулярно. |
||||
|
|
|||
3. |
Могут встречаться локальные |
4. |
Перилобулярные уплотнения, |
|
плевральный выпот (редко). |
||||
ретикулярные изменения, участки |
||||
|
|
|||
консолидации. |
5. |
Линейные участки уплотнения. |
||
4. |
Нет лимфаденопатии. |
6. |
Расширение бронхов, воздушная |
|
5. |
Нет плеврального выпота. |
бронхограмма. |
||
|
|
|||
6. |
Нет диссеминации, полостей |
|
|
|
распада. |
|
|
||
|
|
|
|
|
Пневмонии как осложнение течения новой короновирусной инфекции
COVID-19, характерными КТпризнаками которой являются:
симптом «матового стекла» (снижение воздушности легочной ткани) в нижних отделах обоих легких,
появление утолщений интерстициальной ткани легкого на фоне «матового стекла»,
утолщение междольковых перегородок,
слияние очагов затемнения с локализацией под плеврой.
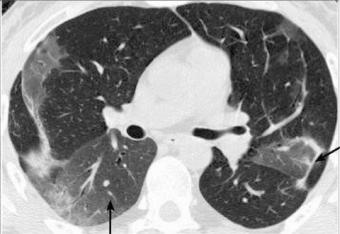
Рис.2. Проявления изменений в лёгких при короновирусной пневмонии, стрелками отмечены проявления симптома «матового стекла», больше в периферических отделах, а также утолщение междольковых перегородок.
Плевральный выпот (на примере экссудативного плеврита).
В норме в плевральной полости содержится около 20-40 мл жидкости. Плевральный выпот может быть первичным поражением плевры (мезотелиома) или сопровождать основное заболевание (пневмонию, туберкулёз, опухоли, почечную, печеночную и сердечную недостаточность). При увеличении объема от 150-200 мл жидкость становится видна на рентгенограммах. При УЗИ исследовании - от 20 мл.
Клиника экссудативного плеврита будет напоминать пневмонию. Характерны боли в грудной клетке на поражённой стороне, которые уменьшаются в положении на больном боку, интоксикационный синдром, отставание поражённой части грудной клетки в акте дыхания, притупление перкуторного звука и отсутствие нормального везикулярного дыхания над поражённым участком лёгкого.
Рентгенологическая картина: это интенсивное затемнение в нижних отделах легкого с четким верхним контуром – линией Демуазо, (жидкость за счёт силы тяжести начинает скапливаться в самом глубоком заднем паравертебральном синусе). Жидкость может затекать в междолевые щели. При большом количестве жидкости и высоком затемнении, средостение смещается в здоровую сторону, подвижность диафрагмы снижается.
Рентгенодиагностика: классическая метод - выполняется рентгенография органов грудной клетки в 2-х проекциях. Как правило, после

выявления выпота выполняется УЗИ плевральных полостей, что позволяет оценить характер содержимого и косвенно судить об объёме выпота.
Рис. 3. Интенсивное гомогенное затемнение левого легочного поля с косым уровнем – левосторонний гидроторакс.
Центральный рак лёгких.
На рентгенограммах синдром долевого затемнения может быть обусловлен нарушением бронхиальной проходимости при центральном раке.
Центральный рак лёгкого - это злокачественная опухоль эпителиального происхождения из эндотелия бронхов 1-2-3 порядка. Выделяют различные формы центрального рака легких: эндобронхиальную (опухоль растёт в просвет бронха), и экзобронхиальную (в ткань легкого); и перибронхиальную тогда опухоль как муфта прорастает ткань, сдавливая бронх.
1.Выделяют эндобронхиальную форму рака, когда опухоль растет в просвет бронха в виде полиповидного образования. На томограммах и КТ-сканах – это культя четырехугольной или вогнутой формы.
2.Перибронхиальный рак - растёт вокруг бронха в виде муфты. На томограммах - (экзобронхиальный корень лёгкого)
3.Абсцедирующая пневмония – культя бронха выглядит треугольной или конусовидной (экзобронхиальный корень лёгкого). Сдавление бронха ведет к нарушению вентиляции легочной ткани.
Степени нарушения вентиляции:
Гипоэктаз;
Клапанная или вентильная эмфизема;
Ателектаз.
Вторичные изменения в легочной ткани – это пневмонит, за счёт присоединения вторичной инфекции, изменений в дистальных бронхах.
1 стадия - ретенция – бронхиальный секрет не удаляется из бронха, он скапливается в просвете, ведет к закупорке бронха и нарушению вентиляции соответствующего сегмента или доли легкого; 2 стадия - экссудация - как следствие воспаления легочной ткани – пневмония;
3 стадия - инфильтрация - или пневмонит;
4 стадия - деструкция.
Патогенез и клиника: заболевание проявляется не только опухолевым узлом на рентгенограмме, но ещё и вторичными изменениями в легочной ткани в результате сдавления бронха и нарушения вентиляции. Степени нарушения вентиляции: гипоэктаз, ателектаз. В результате вторичных изменений в лёгочной ткани развивается воспалительный процесс – пневмонит. При гипоэктазе проходимость воздуха сохраняется, но наблюдаются явления гиповентиляции. Увеличение размера опухолевого узла приводит к полному нарушению бронхиальной проходимости, при этом находившийся в альвеолах воздух рассасывается и наступает ателектаз. Вследствие, ателектаза образуется обструктивный пневмонит (воспаление в невентилируемой части легкого) с абсцедированием или без него.
При небольшом размере опухолевого узла больных беспокоит кашель, который вначале носит рефлекторный характер, кровохарканье, боли в груди, при увеличении размера узла, и обтурации бронха опухолью появляются нарушения вентиляции, а в клинике, на ряду, с кровохарканьем, кашлем, усиливаются боли в груди, нарастает одышка, симптомы интоксикации. Одышка выражена тем сильнее, чем крупнее бронх поражён. Метастазирует в лимфоузлы средостения, легкие.
Рентгенологическая диагностика: рентгенография органов грудной клетки в 2 – х проекциях, рентген - томограмма на проходимость бронха. Больным показана бронхоскопия с биопсией для подтверждения диагноза. Для того чтобы получить представление о состоянии бронхиального дерева и лимфоузлах средостения необходимо проводить КТ.
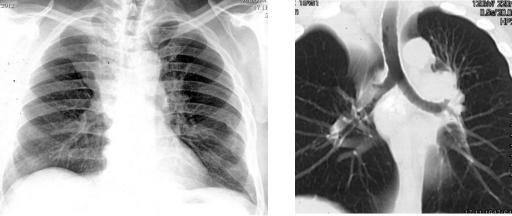
Рентгенологическая картина: начальным рентгенологическим признаком центрального рака является однородное по структуре затемнение с нечётким контуром в области корня и в прикорневой зоне, это тень опухоли. При экзобронхиальной форме, тени опухоли может не быть. С увеличением гиповентиляции появляются мелкопятнистые тени, обусловленные развитием дольковых ателектазов. Для ателектаза характерно долевое или сегментарное затемнение с чёткими контурами, высокой интенсивности, соответствующее поражённому бронху.
Ателектаз ведёт к уменьшению объёма участка лёгкого, в результате чего уменьшенная доля или сегмент смещается – сужаются межреберные промежутки, корень легкого, меняется ход междолевых щелей, подтягивается купол диафрагмы. На рентгенограмме смещение междолевой щели и корня лёгкого. На томограммах будет определяться культя бронха, коническая или конусовидная при экзобронхиальной форме рака. При эндобронхиальной форме культя будет определяться в виде «ампутации» бронха.
При центральном раке на рентгенограмме - синдром долевого или сегментарного затемнения, высокой интенсивности, однородное или неоднородное (за счёт сохранившихся альвеол). Объем уменьшен. На томограммах, КТ-сканах вентилирующий бронх непроходим – культя бронха.
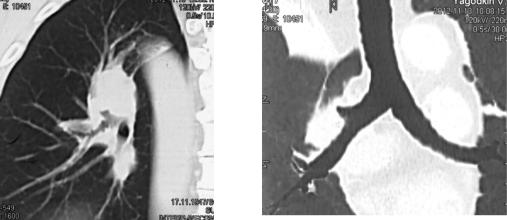
Рис. 4, 5, 6, 7. На обзорной рентгенограмме органов грудной клетки: высокоинтенсивное, однородное затемнение верхней доли правого лёгкого, междолевая плевра смещена кверху. На КТ-сканах видна коническая «культя» верхне – долевого бронха справа. Так же визуализируется затемнение, прилежащее к поражённому бронху – (ядерная тень опухоли) шаровидной формы - центральный рак верхне – долевого бронха справа.
Инородные тела бронхов.
Инородные тела попадают в бронхи при вдыхании, чаще страдают дети младшего возраста. У взрослых встречается редко, в группе риска неврологические больные, душевно больные, злоупотребляющие алкоголем, а также стоматологические пациенты. Инородные тела могут быть
рентгеноконтрастные и рентгенонегативные. К первым относятся металлические предметы, кости крупного рогатого скота (куриные и рыбные кости являются малоконтрастными), рентгенонегативными будут предметы растительного происхождения – это экзогенные инородные тела.
Эндогенными инородными телами являются бронхолиты, это обызвествлённый лимфоузел (после перенесённой туберкулёзной инфекции), который вызывает пролежень стенки бронха, и, выпадая в его просвет, нарушает вентиляцию соответствующей доли или сегмента. В результате чего формируются вторичные изменения, картина, которых не отличается от пневмонита при центральном раке и доброкачественных эндобронхиальных образованиях. Больным с подозрением на инородное тело бронхов, показана бронхоскопия.
Рентгенодиагностика: рентгенография органов грудной клетки в 2 – х проекциях, рентген - томограмма на проходимость бронха, КТ.
Рентгенологически будут видны рентгеноконтрастные инородные тела на томограмме (в просвете бронха) или на рентгенограмме (в проекции бронхиального дерева). При длительном нахождении инородного тела в бронхе, а также при рентгенонегативных инородных телах, будет симптом долевого или сегментарного затемнения, связанный с вторичными изменениями лёгочной ткани.
Пневмоторакс.
Под пневмотораксом понимают состояние, характеризующееся скоплением воздуха в плевральной полости, чаще всего вследствие возникновения патологического сообщения плевральной полости с воздухоносными путями. При этом свободное сообщение плевральной полости с просветом дыхательных путей и действие эластической тяги паренхимы лёгкого приводят к его полному или частичному коллапсу.
Все пневмотораксы делят на спонтанные, не связанные с какой-либо явной причиной, травматические и ятрогенные.
Газ в плевральную полость может попасть тремя путями:
прямое сообщение между альвеолами и плевральной полостью при сохранённой целости грудной стенки (закрытый пневмоторакс);
прямое сообщение между атмосферой и плевральной полостью при нарушении целостности грудной стенки при ранениях и травмах (открытый пневмоторакс);
присутствие в плевральной полости газообразующих микроорганизмов (при сочетании пневмоторакса с эмпиемой плевры).
Клиника: пневмоторакс может вызывать боль или одышку, но может протекать бессимптомно. Отмечается некоторое увеличение объема грудной клетки с большим выбуханием на пораженной стороне, рельеф межреберных промежутков сглажен, при дыхании подвижность уменьшена. При аускультации дыхательные шумы не выслушиваются. Диагноз ставится на основании клинических данных и объективного обследования больного.
Лучевая диагностика: для подтверждения диагноза необходимо проведение рентгенографии грудной клетки в вертикальном положении больного. Рентгенографическим признаком пневмоторакса является
визуализация тонкой линии висцеральной плевры (менее 1 мм), отделённой от грудной стенки. Легочный рисунок за этой границей не определяется –
бессосудистая зона.
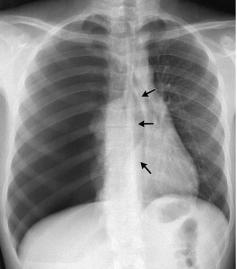
Частой находкой при пневмотораксе является смещение тени средостения в противоположную сторону. Так как средостение не является фиксированной структурой, то даже небольшой пневмоторакс может вести к смещению сердца, трахеи и других органов средостения.
Рис. 5. На обзорной рентгенограмме в прямой проекции определяется обширное просветление справа, не имеющее легочного рисунка (бессосудистая зона). Правое легкое поджато к корню, полностью коллабировано. Тень средостения смещена влево. Корни скрыты за тенью сердца - правосторонний напряжённый пневмоторакс.
Синдром шаровидной тени без полости распада.
Синдром шаровидной тени предполагает наличие на рентгенограмме тени округлой формы размером более 1 см. В этот синдром входят более 100 нозологий среди них, наиболее часто встречающиеся: внебронхиальные доброкачественные опухоли, туберкулома, периферический рак, фокусы неспецифических воспалений – пневмонии, абсцессы.
Туберкулома.
Туберкулома – это клиническая форма туберкулёза с наличием в лёгком ограниченного участка казеоза чаще округлой формы, величиной более 2 – х сантиметров, ограниченного капсулой. Туберкуломы могут быть как одиночные, так и множественные, крупные, мелкие, средние. Формирование туберкуломы может быть без клинических проявлений, так же она может являться исходом других форм туберкулёза, часто является находкой при проведении профосмотра.
