
- •Методы изучения топографической анатомии
- •Классификация хирургического инструментария
- •Инструменты для разъединения тканей
- •Инструменты для остановки кровотечения
- •Инструменты для соединения тканей
- •Вспомогательные инструменты
- •Правила разъединения тканей
- •Временные и окончательные методы остановки кровотечения.
- •Способы окончательной остановки кровотечения.
- •Топографическая анатомия позвоночника и спинного мозга
- •18.1.1. Позвоночный канал и его содержимое
- •18.1.2. Нервные корешки и спинальные ганглии
- •18.2. Операции на позвоночнике
18.1.2. Нервные корешки и спинальные ганглии
От спинного мозга отходит 31 пара передних (двигательных) и столько же задних (чувствительных) корешков: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый. Передние и задние корешки спинного мозга, пройдя через cavum subarachnoidale, направляются к межпозвонковым отверстиям. На уровне этих отверстий задние корешки имеют утолщение — ganglion intervertebrale (иначе — ganglion spinale). Тотчас кнаружи от этого ганглия оба корешка сливаются и образуют короткий спинномозговой нерв (п. spinalis).
|
Участки корешков — от спинного мозга до места соединения их у спинномозгового узла — соответствуют строгому функциональному разделению. Только на этих участках можно при некоторых заболеваниях пересечь изолированно двигательные или чувствительные корешки (например, при каузальгии).
С точки зрения топической диагностики повреждений спинного мозга представляет большой интерес соотношение между уровнем выхода корешков из спинного мозга и уровнем выхода их из позвоночного канала. Только первые 3-4 спинальных нерва шейного отдела составляются из горизонтально идущих корешков. Корешки же следующих нервов направляются косо вниз под острым углом по отношению к спинному мозгу, т. к. спинной мозг короче позвоночного канала.
Рис. 18.4.Соотношение позвонков и сегментов спинного мозга {по Tandlee и Rauzi) |
Скелетотопия спинальных сегментов следующая: в шейном и верхнегрудном отделе спинномозговые сегменты располагаются на один позвонок выше соответствующего по счету позвонка, в среднегрудном отделе — на два позвонка выше, в нижнегрудном отделе — на три позвонка выше. Так, например, первый грудной сегмент располагается на уровне тела VII шейного позвонка, двенадцатый грудной сегмент — на уровне тела IX грудного позвонка. Поясничные сегменты занимают протяжение X. XI и отчасти XII грудных позвонков, а крестцовые сегменты — уровень нижней части XII грудного и I поясничного позвонков.
Ниже conus medullaris в дуральном мешке расположен конский хвост — cauda equina, образованный четырьмя нижними поясничными, всеми крестцовыми и копчиковыми (передними и задними) корешками, которые направляются в позвоночном канале к месту выхода в виде нервов пояснично-крестцового сплетения и задних ветвей (рис. 18.4).
18.2. Операции на позвоночнике
Круг оперативных вмешательств на позвоночнике за последние годы значительно расширился за счет разработки новых конструктивных и стабилизирующих операций. Это стало возможным благодаря успехам хирургии вообще и анестезиологии в частности.
К наиболее старым вмешательствам на позвоночнике относятся поясничный прокол, ламинэктомия и фиксация позвоночника при туберкулезном спондилите. В последние годы предложены новые оперативные доступны к боковым и передним отделам позвоночника и разработаны оригинальные оперативные приемы на телах позвонков и межпозвонковых дисках.
Для удобства изложения операции на позвоночнике мы разделили на три группы: операции на заднем отделе позвоночника, на переднем отделе позвоночника и комбинированные.
ЛЮМБАЛЬНАЯ ПУНКЦИЯ И СПИННОМОЗГОВАЯ АНЕСТЕЗИЯ
Люмбальная пункция (или поясничный прокол) - введение иглы в подпаутинное пространство поясничной части спинного мозга. Для люмбальной пункции необходимо иметь иглы Тюфье или Бира.
Больного укладывают на кушетку. Во избежание бокового сгибания позвоночного столба под поясницу подкладывают валик. Больной лежит на боку, голова его наклонена к груди, ноги согнуты в коленях, бедра приведены к животу, живот втянут, спина выгнута (рис. 17.1). Один из помощников удерживает больного в таком положении в момент пункции. Важно, чтобы спина пациента находилась строго во фронтальной плоскости, а остистые отростки позвонков в сагиттальной плоскости.
Если пункция проводится в положении сидя, то больного усаживают на табуретку с согнутой головой вниз. Сгибание позвоночного столба проводят для более резкого выступания остистых отростков позвонков и увеличения промежутков между ними.
По надгребневой плоскости (линии Якоби) намечают место пункции (см. рис. 17.1, 17.2) и проводят прокол между III-IV поясничными позвонками (L3-4). Пункцию можно проводить и на один промежуток выше или ниже этого уровня.

Рис. 17.1. Люмбальная пункция при положении больного лежа. 1 - подвздошный гребень; 2 - межгребневая линия; 3 - место введения иглы

Рис. 17.2. Схема люмбальной пункции (сагиттальный срез). 1 - конский хвост; 2 - подпаутинное пространство; 3 - игла, введенная в подпаутинное пространство
Иглу держат, как писчее перо, между II и III пальцами, упираясь I пальцем в мандрен, ставят палец другой руки у самого места намечаемого прокола, чуть ниже остистого отростка. Иглу вкалывают по срединной линии строго сагиттально; у детей - перпендикулярно к позвоночному столбу, а у взрослых - слегка под углом, открытым в каудальном направлении (см. рис. 17.2, 17.3). Затем иглу продвигают медленно и плавно, прокалывая межостистую связку, желтую связку, твердую и паутинную оболочки. На пути к подпаутинному пространству чувствуется умеренное сопротивление продвижению иглы, оказываемое тканями. В момент проникновения иглы в подпаутинное пространство воспринимается ощущение «проваливания» иглы. Затем извлекают мандрен и вводят анестетик в подпаутинное пространство спинного мозга, который приходит в соприкосновение с корешками спинномозговых нервов, обеспечивая обезболивание всей
части тела, располагающейся ниже места пункции, что является сутью спинномозговой анестезии.
ЛАМИНЭКТОМИЯ
Оперативные доступы к позвоночному столбу и позвоночному каналу делят, с учетом топографоанатомических образований, на передние, задние и комбинированные.
При переднем доступе вскрытие позвоночного канала проводят через резекцию тела позвонка или межпозвонковый диск.
Комбинированные доступы представляют собой сочетание переднего и заднего доступов.
При заднем доступе вскрытие позвоночного канала проводят через ламинэктомию - резекцию дуги позвонка и остистого отростка от срединной линии до суставных отростков (рис. 17.4, А).
Помимо ламинэктомии, довольно часто применяют гемиламинэктомию - резекцию половины дуги позвонка с сохранением остистого отростка и двустороннюю гемиламинэктомию - резекцию дуги позвонка по обе стороны от остистого отростка, но с сохранением остистого отростка и межостистых связок.
Показаниями для ламинэктомии являются острые сдавления спинного мозга (фрагментом сломанной дуги позвонка, обрывками желтой связки, инородным телом), эпидуральные, субдуральные и внутримозговые гематомы, а также отек спинного мозга. Но даже в перечисленных случаях следует отдавать предпочтение одноили двусторонней гемиламинэктомии, сохраняя остистые отростки и межостистые связки.
Положение больного при ламинэктомии на животе или на боку. Задний доступ начинают с разреза кожи и мягких тканей параллельно линии остистых отростков, отступив от нее вправо или влево на 1 см, на протяжении 5-6 позвонков (на 1 позвонок выше и на 1 позвонок ниже того места, где будет проведена ламинэктомия) (см. рис. 17.4, Б).
После обнажения остистых отростков проводят скелетирование двух позвонков выше и ниже повреждения, которое заключается в рассечении над- и межостистых связок и поднадкостичном отделении мягких тканей от остистых отростков (рис. 17.5, А), дуг и суставных отростков (см. рис. 17.5, Б). Резекцию остистых отростков и дуг проводят на уровне неповрежденного позвонка (см. рис. 17.5, В).
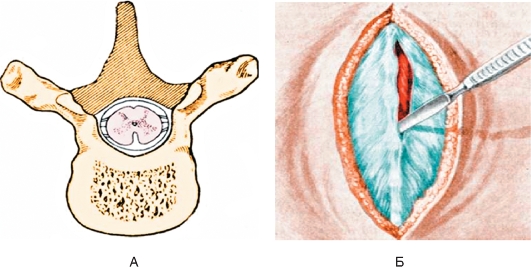
Рис. 17.4. Схема ламинэктомии (А) и обнажение остистых отростков позвонков (Б).

Рис. 17.5. Ламинэктомия. А - скелетирование остистых отростков; Б - скелетирование дуг и суставных отростков.
Посредством распатора скелетируют дуги позвонков, обнажая между ними желтую связку. У одного из таких промежутков начинают скусывание дуги щипцами Люэра до суставных отростков (рис. 17.6, А). После удаления дуг обнажается эпидуральное пространство (см. рис. 17.6, Б). Проводят тщательную остановку кровотечения из губчатого вещества кости, а также из вен эпидурального пространства, и приступают к рассечению твердой мозговой оболочки. Делают острым скальпелем небольшой надрез оболочки (2-3 мм) и захватывают ее края москитными зажимами. Через этот разрез вводят желобоватый зонд или специальные изогнутые ножницы, которыми рассекают твердую мозговую оболочку по срединной линии на всем
протяжении раны, и смещают ее в стороны тупым путем (см. рис. 17.6, В).
Разрез твердой оболочки спинного мозга проводят по срединной линии, послойно и он не должен на 1,0-1,5 см доходить до не удаленных дуг позвонков (как у верхнего, так и нижнего углов раны). Чтобы избежать быстрого вытекания спинно мозговой жидкости при вскрытии твердой мозговой оболочки, надо стараться не повредить
расположенную под ней паутинную оболочку. Далее рассекают паутинную оболочку, придавливая периодически отверстие тампоном. После того как все необходимые манипуляции в подпаутинном пространстве и на спинном мозге закончены, разрез твердой мозговой оболочки ушивают частыми узловыми швами из тонкого шелка или же накладывают непрерывный обвивной шов, чтобы предупредить истечение спинномозговой жидкости и образование ликворных свищей. Рану послойно зашивают. Больного укладывают на кровать со щитом. При необходимости более широкого доступа к спинному мозгу со стороны передней срединной щели приходится пересекать зубчатую связку и один-два задних корешка при помощи лезвия безопасной бритвы (рис. 17.7, А). Проводится тщательный гемостаз и ушивание

Рис. 17.6. Ламинэктомия. А - начало скусывания дуг; Б - обнажен позвоночный канал, твердая оболочка спинного мозга не вскрыта; В - вскрытие твердой оболочки спинного мозга.

Рис. 17.7. Ламинэктомия. А - схема пересечения зубчатой связки; Б - схема послойного ушивания раны.
твердой оболочки спинного мозга непрерывным шелковым швом. После стабилизации позвоночного столба послойно ушивают операционную рану (см. рис. 17.7, Б).
Однако в настоящее время принято считать, что ламинэктомия не может создать условий для полноценной декомпрессии спинного мозга, так как он чаще сдавливается спереди. Кроме того, при ламинэктомии разрушаются костно-связочные образования: резецируются остистые отростки и межостистые связки.

