
- •2. Общественное здоровье и здравоохранение как наука о закономерностях общественного здоровья, определение. Критерии, факторы и условия, определяющие здоровье населения.
- •4. Здравоохранение, определение понятия. Принципы государственной системы здравоохранения Республики Беларусь. Обеспечение прав граждан Республики Беларусь на доступное медицинское обслуживание.
- •5. Здравоохранение, определение понятия. Современное состояние системы здравоохранения Республики Беларусь, основные достижения, проблемы.
- •6. Основы законодательства Республики Беларусь о здравоохранении. Отражение вопросов охраны здоровья в Конституции Республики Беларусь, Законах и подзаконных актах.
- •8. Статистика: определение, содержание, задачи. Основные методы статистического исследования. Виды величин в медицине, характеристика.
- •9. Медицинская статистика: содержание, задачи. Статистический метод. Структура статистического метода.
- •10. Визуализация данных. Статистические таблицы. Графические изображения.
- •11. Основы доказательной медицины, принципы. Систематические обзоры литературы и мета-анализ. Рандомизированные контролируемые клинические исследования, характеристика.
- •12. Понятие о распределении признака. Закон распределения. Кривая распределения. Понятие нормального распределения. Кривая нормального распределения.
- •13. Метод выявления взаимосвязи (корреляции). Корреляционная связь. Классификация корреляционных связей. Понятие о коэффициенте корреляции. Вид и сила корреляционной связи.
- •14. Инцидентность. Относительный риск. Атрибутивный риск. Этиологическая доля. Добавочная доля популяционного риска
- •17. Смертность населения: учет и регистрация случаев и причин, общие и специальные показатели, их оценка, структура, современные уровни и тенденции.
- •18. Младенческая смертность: определение и методики вычисления, причины, учет и регистрация, структура, современные уровни и тенденции.
- •19. Перинатальная смертность, основные причины, методика вычисления, порядок учета и регистрации. Материнская смертность, определение, методика вычисления.
- •20. Естественное движение населения, определение, факторы, определяющие уровни, методика вычисления и оценка, современные тенденции. Тенденции естественного движения населения в Республике Беларусь.
- •1. Общие демографические показатели:
- •2. Специальные демографические показатели:
- •25. Международная статистическая классификация болезней и проблем, связанных со здоровьем (мкб X): цель, этапы развития, структура, область применения.
- •26. Заболеваемость: виды, методология и организация изучения.
- •28. Заболеваемость по обращаемости: первичные медицинские документы, методика учета, виды отчетов, вычисление показателей, современные уровни и структура.
- •32. Госпитализированная заболеваемость: назначение, единица наблюдения, учетные и отчетные документы, расчет показателей.
- •35. Злокачественные новообразования как медико-социальная проблема: уровень, динамика, структура. Факторы риска возникновения, течения и исходов злокачественных новообразований, профилактика.
- •36. Организация медицинской помощи при онкологических заболеваниях: поликлиника, онкологический диспансер, специализированные отделения многопрофильных больниц. Хосписы. Онкологический регистр.
- •Основные задачи и функции:
- •45. Врачебно-консультационная комиссия (вкк), организация работы, состав, функции. Координация работы вкк и медико-реабилитационной экспертной комиссии (мрэк).
- •46. Инвалидность как критерий общественного здоровья: причины, критерии,
- •48. Организация медицинской помощи населению в стационарных условиях. Основные функции больницы. Направления совершенствования медицинской помощи в стационарных условиях.
- •51. Показатели использования коечного фонда: алгоритмы расчета и оценка. Меры по повышению эффективности использования коечного фонда.
- •54. Показатели деятельности больничной организации, оценка эффективности работы на основе модели конечных результатов (мкр).
- •55. Система охраны здоровья женщин и детей: цель, задачи, управление, номенклатура организаций. Ведущие медико-социальные проблемы здоровья женщин и детей.
- •62. Женская консультация: структура, задачи, особенности организации работы. Участковый принцип в работе женских консультаций. Показатели работы. Основная учетная и отчетная документация
- •1. Диспансеризация беременных:
- •2. Наблюдение, оздоровление и восстановительное лечение родильниц.
- •57. Планирование семьи, определение. Основные направления работы женской консультации по планированию семьи и охране репродуктивного здоровья женщин.
- •60. Особенности организации медицинской помощи женщинам и детям в сельской местности. Роль центральной районной, областной и участковой больниц. Функции фельдшерско-акушерских пунктов.
- •65. Диспансеры. Виды, структура, задачи, содержание работы. Роль диспансеров в повышении качества специализированной медицинской помощи населению. Взаимосвязь в работе с поликлиникой.
1. Диспансеризация беременных:
— своевременная постановка беременной на учет (до 12 недель);
— систематическое наблюдение за состоянием здоровья беременных,
обследование, определение группы риска;
— лечение соматических заболеваний;
— оформление документации на беременную;
— организация дородового патронажа беременных;
— изучение условий труда беременных;
— определение срока родов и своевременное предоставление беременным дородового отпуска;
— обеспечение своевременного проведения квалифицированного лечения;
— физическая и психопрофилактическая подготовка беременных к
родам;
— организация и проведение занятий в «школе матерей».
2. Наблюдение, оздоровление и восстановительное лечение родильниц.
Гинекологическая помощь:
— активное выявление гинекологических больных;
— организация и проведение обследования и лечения женщин с гинекологическими заболеваниями;
— своевременная госпитализация женщин, нуждающихся в стационарном лечении;
— экспертиза трудоспособности при гинекологических заболеваниях;
— диспансерное наблюдение за гинекологическими больными;
— работа по планированию семьи;
— работа по формированию здорового образа жизни
57. Планирование семьи, определение. Основные направления работы женской консультации по планированию семьи и охране репродуктивного здоровья женщин.
По определению ВОЗ, планирование семьи - это обеспечение контроля репродуктивной функции для рождения здоровых и желанных детей.
Эти задачи решаются следующими способами:
1) подбор подходящих противозачаточных средств
2) лечение бесплодия
3) лечение невынашиваемости
Работа женской консультации по планированию семьи и охране репродуктивного здоровья женщины ведётся по двум основным направлениям: ● организационно-методическая и санитарно-просветительная деятельность по охране репродуктивного здоровья; ● диагностика и лечение заболеваний репродуктивной системы – бесплодия, невынашивания, нарушение менструального цикла. Организационно-методическая и профилактическая работа направлена на воспитание здорового образа жизни у подрастающего поколения, повышения качества репродуктивного здоровья населения путём снижения количества абортов, профилактики инфекций, передающихся половым путем, с конечной целью – повышение рождаемости в целом. Для осуществления лечебной работы создана диагностическая база для проведения инфекционного скрининга, определения гормонального профиля, биохимических, клинических, микробиологических исследований.
Планирование семьи в настоящее время рассматривается как элемент первичной медицинской помощи. Услуги, предлагаемые клиниками планирования семьи, также определяются уровнем развития страны и местными условиями. Велика роль врача, медицинской сестры, провизора и социального работника в организации и успешной работе службы планирования семьи. В рамках международных документов планирование семьи рассматривается как элемент первичной медицинской помощи:
- служба планирования семьи способствует охране здоровья матери и ребенка (в том числе подростков);
- осуществляет профилактику нежелательной беременности, лечение бесплодия, венерических заболеваний, СПИДа; - обеспечивает оптимальные интервалы между родами с учетом возраста, числа детей в семье и других факторов;
- предупреждает слишком ранние, частые и поздние роды.
Особенно велика роль планирования семьи в снижении детской смертности благодаря увеличению интервалов между родами, профилактике невынашивания беременности, улучшению условий жизни беременных женщин.
Репродуктивное здоровье, по определению Всемирной организации здравоохранения (ВОЗ), — это состояние физического, умственного и социального благополучия по всем пунктам, относящимся к репродуктивной
системе на всех стадиях жизни.
Репродуктивное здоровье является важнейшей частью общего здоровья и касается личных аспектов жизни. Репродуктивное здоровье предполагает, что человек может вести удовлетворительную и безопасную половую жизнь, что он способен рожать детей и свободен выбирать, при каких условиях, где и как часто это делать. Под этим подразумевается право мужчин и женщин получать информацию и иметь доступ к безопасным, эффективным, доступным и приемлемым методам планирования семьи по своему выбору, а также право на
соответствующие услуги здравоохранения, которые позволяют женщинам безопасно пережить период беременности и роды. Забота о репродуктивном здоровье определяется как совокупность методов, способов, технологий и услуг, которые способствуют репродуктивному здоровью и благополучию путем предотвращения и решения проблем репродуктивной сферы.
Система профилактических мероприятий по охране репродуктивного здоровья предусматривает дальнейшую интеграцию на уровень первичной медико-санитарной помощи службы, связанных с репродуктивным здоровьем, и включает: предупреждение нежелательных беременностей, снижение числа абортов, а также заболеваемости по причине аборта; проведение профилактических мероприятий среди различных возрастных групп населения по формированию стереотипов поведения, безопасных для здоровья и жизни, консультирование по вопросам репродуктивного здоровья; планирование семьи; подготовку женщины и ее семьи к беременности и родам, пренатальную охрану плода, в том числе предупреждение и лечение внутриутробных инфекций; профилактику ВИЧ-инфекции.
58. Противоэпидемическая работа детской поликлиники: организация приема здоровых и больных детей, работа фильтра, лечение больных детей на дому. Прививочный кабинет, задачи, организация работы. Учетная и отчетная документация.
Принципы работы
Основными принципами работы детской поликлиники являются:
1. Принцип участковости (800 детей на одном территориальном участке).
2. Преемственность в работе врачей, оказывающих лечебно-профилактическую помощь детям.
3. Этапность в лечении.
4. Непрерывность активного динамического наблюдения за здоровьем
ребенка.
Структура детской поликлиники строится в соответствии с поставленными перед ней задачами и включает:
― фильтр с отдельным входом и изоляторы с боксами;
Фильтр — структурное подразделение поликлиники, предназначенное для приема детей с подозрением на инфекционное заболевание (повышенная температура, сыпь неясной этиологии, диспептические расстройства и др.). Фильтр располагается в помещении с отдельным входом и сообщается с боксом-изолятором, имеющим отдельный выход на улицу.
Для работы в фильтре назначаются наиболее опытные медицинские сестры.
Основными задачами фильтра являются:
разобщение потока пациентов с целью предотвращения распространения инфекционных заболеваний;
организация оказания медицинской помощи пациентам с инфекционными заболеваниями;
забор материала на лабораторные исследования.
Решение основных задач фильтр осуществляет через реализацию следующих функций:
размещение ребенка при подозрении на инфекционное заболевание боксе-изоляторе, оказание доврачебной медицинской помощи, вызов к ребенку дежурного врача;
осмотр дежурным врачом ребенка с подозрением на инфекционное заболевание;
оказание медицинской помощи при неотложных состояниях;
организация (по показаниям) госпитализации ребенка;
забор материала на бактериологические исследования, в том числе на паразитарные заболевания, организация доставки забранного материала в место проведения исследования;
регистрация результатов бактериологических исследований и информирование врача-педиатра участкового о выявленной патологии;
передача экстренных извещений об инфекционном заболевани
― кабинеты врачей-педиатров и врачей узких специальностей;
― кабинет по профилактической работе с детьми (кабинет здорового ребенка);
― отделение медицинской реабилитации;
― лечебно-диагностические кабинеты (рентгеновский, функциональной диагностики, УЗИ и др.);
― прививочный кабинет;
― кабинет медицинской статистики;
― регистратура, гардероб и другие вспомогательные помещения,
холлы для ожидания;
― административно-хозяйственная часть.
Детская поликлиника выполняет функции:
― организации и проведения комплекса профилактических мероприятий (динамическое медицинское наблюдение за детьми различных возрастных групп, периодичность комплексных осмотров их врачами узких
специальностей);
― лечебно-консультативной помощи на дому и в поликлинике;
― реабилитации с использованием санаторного и курортного лечения на соответствующих курортах, детских оздоровительных лагерях, санаторных лесных школах и пр.;
― лечебно-профилактической помощи в детских дошкольных учреждениях и школах;
― проведение противоэпидемических мероприятий и прививочной иммунопрофилактики, гигиенического воспитания детей, работы по пропаганде здорового образа жизни;
― правовой защиты детей.
Главной фигурой, оказывающей медицинскую помощь детям в поликлинике, является участковый педиатр, который на своем участке выполняет функции врача-профилактика, врача-лечебника, инфекциониста и организатора здравоохранения.
Главные его цели: добиваться снижения заболеваемости и смертности детей всех возрастов; проводить мероприятия, направленные на создание оптимальных условий для физического, психического, полового и иммунологического развития ребенка, осуществлять специфическую и неспецифическую профилактику.
Перед участковым педиатром ежедневно стоят задачи:
― обеспечение контактов и преемственности в работе с врачами женской консультации для наблюдения за беременными женщинами, особенно из группы риска;
― посещение новорожденных в первые три дня после выписки из родильного дома, а также контроля патронажа новорожденных участковой медсестрой;
― прием здоровых детей в поликлинике, оценка их физического и психического развития, назначение в зависимости от возраста и состояния ребенка режима, рационального питания, рекомендаций по специфической и неспецифической профилактике рахита, гипотрофии, ожирения, анемии;
― организация на дому и в поликлинике профилактического наблюдения за детьми, особенно раннего и дошкольного возраста; по мере необходимости направление их для лабораторного исследования и консульта-
ции других специалистов;
― составление плана прививочной работы и контроль за его выполнением совместно с участковой медсестрой, динамическое наблюдение за здоровыми и больными детьми, вместе с другими специалистами осуществление реабилитации взятых на учет детей, анализ эффективности динамического наблюдения;
― организация обследования и оздоровления детей перед поступлением их в детские дошкольные учреждения и школу;
― посещение детей на дому в случае их болезни по вызовам родителей, оказание медикаментозной и физиотерапевтической помощи, ЛФК;
при необходимости активное наблюдение больного дома до его выздоровления, госпитализации или разрешение посещения ему поликлиники;
― направление детей на лечение в стационар, в случае необходимости принятие мер для экстренной госпитализации больного;
― информирование руководства поликлиники о случаях, когда по каким-то причинам тяжелобольной ребенок остается не госпитализированным;
― своевременное и в установленном порядке информирование ЦГЭ о выявлении инфекционного заболевания или подозрении на него, комплексная профилактика инфекционных заболеваний;
― отбор и соответствующий учет детей, нуждающихся по состоянию здоровья в санаторном и курортном лечении;
― пропаганда здорового образа жизни.
С 1 января 2005 года оказание амбулаторно-поликлинической помощи подросткам в возрасте от 15 лет до 17 лет 11 месяцев 29 дней осуществляется детскими организациями здравоохранения (отделениями) по месту жительства, по месту временного проживания, а также по месту учебы (работы

О днях проведения профилактических прививок детям необходимо заранее оповещать родителей.После проведения прививки участковая медицинская сестра должна выяснить характер реакции на прививку, сообщить участковому педиатру и зафиксировать данные о реакции ребенка на прививку в «Истории развития ребенка». Проведение учета и контроля за профилактическими прививками осуществляется при помощи «Карты учета профилактических прививок» (учетная форма №063/у). Форма 063/у заполняется на каждого новорожденного и каждого ребенка вновь прибывшего в район деятельности детской поликлиники. Из «Карт учета профилактических прививок» в детской поликлинике формируется прививочная карточка. Важным разделом организации прививочной работы в поликлинике является полный и своевременный учет детей, подлежащих прививкам и проживающим в районе деятельности детской поликлиники.Задача прививочн. кабинетов: организация и реализация мероприятий по вакцинопрофилактике в ЛПО.
Основные разделы работы врачей прививочных кабинетов:
а) клиническая работа: - консультирование пациентов с хроническими заболеваниями и нарушениями календаря проф. прививок, формирование тактики вакцинации таких пациентов (необходимость индивидуального графика, медикаментозной подготовки и др.) - диспансерный учет пациентов, направленных в кабинет иммунопрофилактики - консультирование детей, находящихся в специализированных детских учреждениях (санаторий, интернат, детск. дом, дом ребенка и др.), для плановой иммунизации - наблюдение за привитыми детьми в поствакцинальный период с целью выявления и учета реакций на прививку и поствакцинальных осложнений (ПВО) - обследование, лечение, диспансеризация детей с поствакцинальными осложнениями
б) организационно-методическая работа: - изучение новых нормативных. и методических. документов и организация работы в соответствии с их требованиями - анализ причин непривитости, учет их числа, обоснованности мед. отводов - осуществление контроля и планирования вакцинации - формирование отчетов по прививкам и расходуемым препаратам - участие в расследовании поствакцинальных осложнений, анализ их причин - участие в оформлении факта отказа от прививок в мед. документах с отметкой о разъяснении последствий отказа, что подтверждают подписями врача и родителей (опекуна) - составление заявок на препараты для вакцинации, контроль за соблюдением "холодовой цепи" на всех этапах, относящихся к ЛПУ в) учебная и информационно-разъяснительная работа: - первичный инструктаж всех мед. работников - занятия с врачами и мед. сестрами с проверкой знаний на тему вакцинации- информационно -разъяснительная работа среди населения
59. Детская больница: задачи, структура, особенности организации работы. Организация работы приемного отделения, профилактика внутрибольничных инфекций, санитарно-противоэпидемический и лечебно-охранительный режимы. Документация, показатели деятельности детской больницы и их оценка.
Особенности структуры и организации работы детской больницы
Больные дети поступают в стационар по направлению врачей детских поликлиник, станций СП, детских учреждений. Плановая госпитализация ребенка осуществляется через детскую поликлинику при наличии следующих докумнентов: направление, подробная выписка из истории развития ребенка о начале заболевания, лечении и проведенных анализах и исследованиях в условиях поликлиники, сведения о развитии ребенка, о всех перенесенных заболеваниях, справка об отсутствии контакта ребенка с инфекционными больными дома, в детск. учреждениях и школе (срок действия – 24 ч), справка о проведенных прививках. Приемное отделение стационара должно быть боксировано, при отсутствии боксов должны быть не менее 2-3-х изолированных смотровых кабинетов и одного-двух санпропускников. Для оказания неотложной помощи в приемном отделении должен быть постоянный набор медикаментов и средств первой помощи. В случае поступления детей без ведома родителей последние немедленно извещаются об этом работниками приемного отделения. При отсутствии такой возможности сведения о ребенке заносятся в спец. книгу и сообщаютсяя в милицию. В приёмном отделении ведется : журнал приёма детей на госпитализацию и журнал отказов от госпитализации2. Отделения (палаты) стационара формируются по возрасту (палаты для недонош., новорожд., детей грудного возраста, детей младшего возраста, детей старшего возраста) и по характеру заболеваний (общ. педиатрич., хирургич., инфекционн., др. узкопрофильные). В отделениях для детей дошкольного и школьного возрастов палаты должны быть небольшие, с числом коек не более 4, целесообразно наличие застекленных перегородок м/у палатами, чтобы персонал мог следить за состоянием детей и их поведением. 3. В стационаре необходимо проводить воспитательную работу с детьми, для чего устанавливаются спец. должности педагогов-воспитателей, с больными, которые лечатся длительно, также проводится и учебная работа. В отделении должны быть столовые, игровые, веранды или прогулочные. комнаты, на территории больницы – хорошо оборудованный участок для прогулок. Отделения должны быть обеспечены игрушками, книгами и ssq 4. Необходимо предусматривать возможность пребывания в стационаре с матерью 5. Питание ребенка в стационаре должно быть организовано в соответствии с его возрастом и заболеванием (особенно у грудн. детей) 6. Особое внимание при лечении детей в стационарах следует уделять профилактике внутрибольничных инфекций. Для предотвращения заноса инф заболеваний в стационар игрушки и книги для передачи детям можно принимать только не бывшие в употреблении. При выявлении ребенка с острым инфекционным заболеванием в отделении устанавливается карантин на срок инкубационного периода для данного заболевания. Необходимо проводить учет контактировавших с больными детей, которых в течение инкубационного периода уже нельзя перемещать в другие палаты. В необходимых случаях, в зависимости от выявленного острого инфекционного заболевания, проводятся и специальные противоэпидемические мероприятия (исследования на бактерионосительство).Документация, показатели деятельности детской больницыОсновная учетная и отчетная документация стационара:1. история болезни (медицинская карта стационарного больного)2. журнал приемов больных и отказов в госпитализации3. журнал для записи оперативных вмешательств4. листок ежедневного учета больных и коечного фонда в отделении5. карта выбывшего из стационара (ф.066/у)6. книга патологоанатомических вскрытий7. лист назначений8. температурный лист 9. порционное требования.а) х-ка стационарного обслуживания
Коечный фонд
в) качество мед. обслуживания в стационаре
1) состав больных, лечившихся в стационаре = N больн. выписанн. с определённым диагнозом *100 / N выписанных.
2) летальность при отдельн. заб-ниях = N умерших в стационаре с определённым диагнозом *100 / N выписанных и умерших с данным диагнозом
3) досуточн. летальность = N умерших в стационаре в первые 24ч *100 / N поступивших
4) структура умерших в стационаре = N умерших в стационаре с данным заболеванием *100 / N умерших в стационаре 5) показатель совпадения клинических и патологоанатомич. диагнозов (вычисляется по данн. патологоанатомич. отделения) = N совпавших диагнозов *100 / N вскрытий умерших в стационаре
г) хирургич. работа стационара
1) хирургическая активность

Число выбывших больн. - сумма выписанн. и умерших.
2) послеоперационная летальность
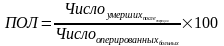
3) структура оперативных вмешательств

4)
частота
послеоперационных осложнений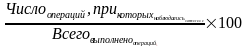
д) экстренная хирургическая помощь в стационаре
1) поздняя доставка больного в стационар = N доставленных. после 24ч от начала заб-я *100 / N доставленных. по экстренным. показаниям
2) структура доставленных по экстренным показаниям
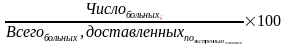
3) удельный вес оперированных по экстренным показаниям
4) летальность доставленных по экстренным. показаниям

