
3 Zabolevania_ven
.pdf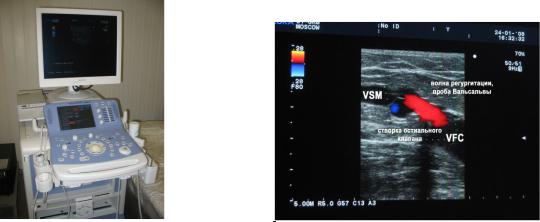
21
2.Морфологическое состояния стенки и функциональное состояние клапанов большой и малой подкожных вен;
3.Морфологическое состояния стенки, проходимость и функциональное состояние клапанов глубоких вен;
4.Функциональное состояние и топику перфорантных вен (рисунки 7 и 8).
|
|
|
|
Рис.7.Современный ангиосканер |
|
Рис.8Рефлюкс через несостоятельное |
|
|
|||
|
сафено-феморальное соустье |
||
“Aloka prosound α10Premier” (Япония) |
|
||
|
|
|
|
Нельзя не согласиться с мнением Т.В. Алекперовой (1999), что цветное ангиосканирование венозной системы, несмотря на ее преимущества перед другими методами обследования и высокой информативностью, не является окончательным клиническим диагнозом, а остается лишь диагностической процедурой [2].
Оценка функционального и морфологического состояния глубокой венозной системы позволяет прогнозировать не только объем предстоящего хирургического лечения,
но и возможность его выполнения.
Для повышения радикальности хирургического лечения больных варикозной болезнью необходима информация о наличии и состоянии клапанов перфорантных вен.
Знание анатомии в этих случаях позволяет выполнить поиск перфорантных вен в местах их наиболее частой локализации. Приоритетными в этом отношении являются медиальные поверхности бедра и голени. Использование ангиосканирования с одновременной мануальной компрессией позволяет выявить, определить размеры и функциональное состояние клапанов перфорантных вен.
Параллельно с этими данные цветного ангиосканирования позволяют выявлять индивидуальные особенности ангиоархитектоники венозной системы у каждого пациента.
Рентгеноконтрастные методы исследования.
До настоящего времени нет единого мнения по поводу целесообразности применения флебографии в комплексе мероприятий по обследованию больных ХВН. После повсеместного распространения цветного ангиосканирования, позволяющего ответить на все вышепоставленные вопросы, стали особо выделяться отрицательные стороны
22
Rо-контрастных методов исследования: инвазивность исследования, лучевая нагрузка на персонал и больного, достаточно большое количество осложнений и т.п.
Наиболее распространенными методами выполнения флебографии являются дистальная и ретроградная. Методики выполнения флебографии общеизвестны и достаточно подробно изложены в различных монографиях [12, 15, 31, 39, 42, 45 и др.].
Показаниями к проведению флебографии являются, на наш взгляд, сомнительные результаты ультразвуковых методов обследования, в целом же, применение различных рентгеноконтрастных исследований при обследовании больных варикозной болезнью нижних конечностей считаем нецелесообразным.
Таким образом, Rо-контрастные методы обследования, по нашему мнению, в
настоящее время не потеряли своей информативности, однако, показания к их выполнению стали более узкими.
Радионуклидная флебосцинтиграфия.
Для выполнения радионуклидной флебосцинтиграфии нужны специальные гамма-
камеры. На сцинтиограммах получают изображение светящейся венозной крови с введенным в нее радионуклидным препаратом (используют короткоживущий изотоп 99mТс-
пертехнетата, который в вертикальном положении вводят в одну из вен тыла стопы в дозе
200-280 МБк). Методика полностью повторяет последовательность выполнения дистальной флебографии.
С помощью флебосцинтиграфии можно диагностировать эктазию магистральных вен, патологические вено-венозные сбросы по перфорантным венам, оценить функциональное состояние сафено-феморального и сафено-поплитеального соустий.
Однако, этот метод может оценивать некоторые гемодинамические (скоростные)
параметры. По кривым выведения изотопа определяют среднее время транспорта крови в покое и при физической нагрузке. По т.н. «индексу эвакуации» можно оценить эффективность работы мышечно-венозной «помпы».
По В.С. Савельеву (2001), радионуклидная флебосцинтиграфия должна применяться в следующих случаях:
1.При подозрении на мультиперфорантный вено-венозный сброс крови, когда затруднена диагностика с использованием ангиосканирования;
2.При открытой трофической язве, когда ультразвуковое исследование затруднительно;
3.При значительном лимфатическом отеке (сопутствующая лимфедема, гиперплазия лимфоидной ткани) [39].
23
Таким образом, для постановки окончательного диагноза больному варикозной болезнью необходимо выполнить целый ряд диагностических процедур. Некоторые из них уже становятся достоянием истории, а некоторые, такие как цветное ангиосканирование,
определяют будущее флебологии, возведя ее на новый высокий уровень.
Лечение варикозной болезни.
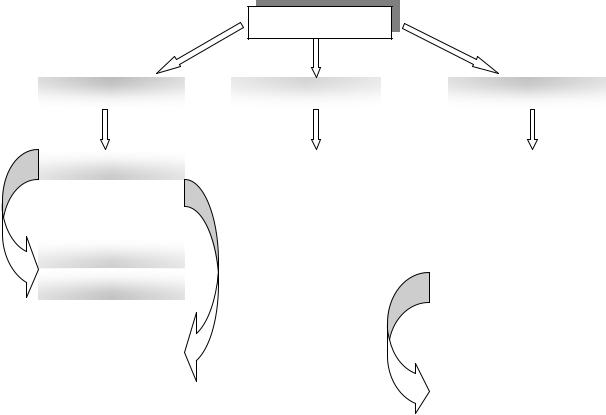
Мы предлагаем следующую схему лечебных мероприятий для больных с диагностированной варикозной болезнью нижних конечностей.
Лечение больных
консервативное |
|
склеротерапия |
|
хирургическое |
|
|
|
|
|
медикаментозное |
|
КПСТ |
|
комбинированная ФЭ(КФЭ) |
|
|
|
|
|
|
|
компрессионное |
|
микросклеротерапия |
|
классическая опер. Коккетта |
|
|
|
|
|
|
|
|
|
«Foam-form» СТ |
|
КФЭ+SEPS |
|
|
|
|
|
|
|
топические ср-ва |
|
|
|
веносохраняющие операции |
|
|
|
|
|
|
|
системные ср-ва |
|
|
|
|
|
|
|
|
альтернативные методики |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
эластические бинты |
|
|
|
|
|
|
|
|
ИСКС |
|
|
|
|
|
|
|
|
мед. компресс. |
|
|
|
|
|
|
|
|
ЭВЛК |
|
|
трикотаж |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
ЭХО-склерооблитерация |
|
|
|
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
криодеструкция |
|
|
|
|
|
|
|
Как известно, любая графически представленная схема лечения является относительной и показывает лишь наиболее распространенные на практике виды лечебных мероприятий, применяемых у больных варикозной болезнью. Для того, чтобы лечение было этиологическим и корректирующим патофизиологические изменения, возникающие при развитии варикозной болезни, оно должно быть комплексным с использованием различных компонентов, представленных на схеме. Только такой подход может гарантировать высокий клинический и эстетический результат лечения.
Консервативное лечение.
Наряду с хирургическим лечением всегда существовала консервативная терапия хронической венозной недостаточности и варикозной болезни в частности. Основными
24
составляющими консервативной терапии в настоящее время являются медикаментозное лечение и компрессионная терапия. Медикаментозное лечение, в свою очередь, разделяют на системные средства (различные таблетированные препараты) и топические средства
(различные гели и мази). Компрессионное лечение осуществляют при помощи общеизвестных эластических бинтов и специального медицинского компрессионного трикотажа.
Фармакотерапия на современном этапе развития флебологии играет важную роль в комплексной предоперационной подготовке больных к радикальной операции, а также в успешной послеоперационной реабилитации, особенно у пациентов с выраженным симптомокомлексом хронической венозной недостаточности и тяжелыми декомпенсированными формами ХВН, а также у больных ХВН, которым оперативное лечение противопоказано. Назначение медикаментозной терапии оправдано при наличии у пациентов симптомов хронической венозной недостаточности без показаний к хирургическому лечению. Достаточно эффективным в таких случаях является комбинация фармсредств с компрессионной терапией.
Основные задачи фармакотерапии варикозной болезни следующие:
1)повышение венозного тонуса - используют целый ряд хорошо знакомых практическим врачам препаратов (венотоников) нового поколения: детралекс (и его полусинтетические аналоги – флебодия и вазокет), антистакс, гинкор форт, эндотелон, анавенол, венорутон и др.;
2)улучшение лимфодренажной функции возможно с помощью группы бензопиронов,
среди которых популярные у пациентов троксевазин, венорутон и др., препаратов имеющих в основе микронизированный диосмин – детралекс и его аналоги, а также появившихся в последнее время средств системной энзимотерапии (вобензим, флогензим);
3) устранение микроциркуляторных гемореологических нарушений - в основном это относится ко II-III стадиям ХВН. Используют хорошо зарекомендовавшие себя на практике низкомолекулярные декстраны, пентоксифиллин (трентал), тромбоАсс, тиклопидин
(тиклид), клопидогрел (плавикс). Эту же задачу решает назначение уже упоминавшихся препаратов: детралекса, гинкор форта, цикло 3 форта, эндотелона, гливенола,
энзимотерапии;
4) купирование вторичных воспалительных реакций (применяют нестероидные и противовоспалительные средства (диклофенак, индометацин, кетопрофен, фенопрофен и др.), системную энзимотерапию, различные мазевые формы (содержащие нестероидные противовоспалительные средства, кортикостероиды, гепарин и пр.), а также неоднократно
25
названные препараты нового поколения, которые, без сомнения, могут претендовать на лидирующее место в лечении ХВН.
Все средства, применяемые во флебологии, разделяют на системные и местные
(топические).
Наиболее известными в практике топическими средствами являются:
гепаринсодержащие мази и гели, мазевые формы венорутона и троксевазина, линкор-гель и цикла 3 крем, венитан, куриозин, кортикостероидные мази, кремы и др.
Относительно небольшая стоимость топических средств, удобство и простота применения делают их привлекательными для большинства пациентов. Между тем,
применяя эту группу препаратов, необходимо четко представлять, что зачастую
«клинический эффект» достигается за счет отвлекающего (местнораздражающего)
действия. Степень эффективности топического средства зависит от такого важного показателя, как проникающая способность (через кожный покров). У большинства топических средств этот показатель достаточно низок. Вот почему использование только локальной терапии обычно малоэффективно, и ее следует комбинировать с приемом парентеральных или пероральных медикаментов. Кроме того, необходимо учитывать высокую сенсибилизацию кожных покровов при ХВН и возможность развития дерматитов,
особенно в случае нарушенной трофики кожи.
Среди системных препаратов наиболее известны: детралекс и его полусинтетические аналоги, антистакс, гинкор-форт, препараты для системной энзимотерапии (вобензим, флогензим), эндотелон, троксерутин, производные эсцина
(аэсцин, эскузан, репарил) и др.
При лечении варикозной болезни, как и при любых симптомах хронической лимфо-венозной недостаточности, важную роль небеспричинно отводят компрессионной терапии. Являясь общедоступной и легко применяемой самим пациентом, она является патогенетическим средством профилактики и лечения хронических заболеваний вен нижних конечностей [25]. За исключением тех случаев, когда имеются симптомы артериальной недостаточности нижних конечностей, компрессионная терапия показана при любой степени хронической венозной недостаточности и не имеет противопоказаний. К
сожалению, большое количество практикующих врачей недооценивают роли этого метода лечения.
Кмеханизмам действия эластической компрессии относят:
1.Снижение патологической венозной “емкости” нижних конечностей за счет сдавления поверхностных и межмышечных вен. Устраняется фактор (если он есть)
26
патологических вено-венозных сбросов крови через перфорантные вены. Улучшается
функция мышечно-венозной «помпы».
2.Уменьшение диаметра вен способствует улучшению работы относительно недостаточного клапанного аппарата. Возрастает скорость кровотока, уменьшается вертикальный рефлюкс крови.
3.За счет повышения тканевого давления возрастает резорбция внеклеточной жидкости в венозном колене капилляра и снижается ее фильтрация в артериальном, что способствует уменьшению отека.
4.Увеличение фибринолитической активности крови за счет интенсивной выработки тканевого активатора плазминогена, что является важным для профилактики и лечения венозных тромбозов [39].
Традиционно для компрессионной терапии применяют эластические бинты различной степени растяжимости и медицинский компрессионный трикотаж разной степени компрессии.
Все эластические бинты, применяемые для компрессионного лечения, по степени растяжения разделяют на классы: 1) короткой растяжимости (удлинение бинта не более чем на 70% от первоначальной длины), 2) средней растяжимости (удлинение бинта от 70 до
140%), 3) длинной растяжимости (удлинение более 140% от первоначальной длины). Для каждого класса эластических бинтов разработаны основные показания к их применению
(таблица 1).
Таблица 1. Показания к применению бинтов различной растяжимости
ВИД БИНТА |
|
ПОКАЗАНИЯ |
|
|
Профилактика тромбоза глубоких вен у лиц, |
||
|
перенесших эндотрахеальный наркоз, лицам, |
||
Длинной растяжимости |
соблюдающим постельный режим, после |
||
различных операций на венах н/к, для |
|||
более 140% от первоначальной длины |
профилактики венозной недостаточности, после |
||
|
микросклеротерапии, при растяжении связок, |
||
|
вывихах и др. |
|
|
|
|
|
|
Средней растяжимости |
После |
выполнения |
компрессионной |
от 70 до 140%) |
склеротерапии, в том числе катетерной. |
||
|
|
|
|
|
Лечение тяжелых форм хронической венозной и |
||
Короткой растяжимости |
лимфовенозной недостаточности, варикозная и |
||
не более70% от первоначальной длины |
посттромботическая болезни |
в стадии |
|
трофических нарушений кожи, лимфедема. |
|||
|
|
|
|
Для правильного функционального использования того или иного вида бинта
необходимо знать его техническую характеристику, отражением которой являются
следующие параметры:
27
давление покоя – давление, создаваемое компрессионным бандажом во время мышечной релаксации;
рабочее давление – давление, создаваемое при сокращении мышц.
Наибольшую нагрузку венозное русло испытывает в вертикальном положении человека и во время ходьбы, когда постоянно чередуются фазы расслабления и сокращения мышц. Поэтому для достижения лечебного эффекта у больных хроническими заболеваниями вен нижних конечностей необходимо использовать эластические бинты,
обеспечивающие высокое рабочее давление при низком давлении покоя. В большей степени этим требованиям удовлетворяют бинты короткой и средней растяжимости.
Бинты длинной растяжимости чаще используют для профилактики гематом и кровотечений после флебэктомий, для профилактики симптомов хронической венозной недостаточности при физической нагрузке. Этот класс бинтов называют «бинтами движения». Они широко используются в травматологии и ортопедии при различных вывихах, растяжениях. Фиксируя область сустава, они позволяют пациенту активно двигаться. Во время отдыха эти бинты рекомендуют снимать или ослаблять степень давления на конечность.
К отрицательным сторонам применения эластических бинтов следует отнести низкий эстетический уровень изделий, отсутствие навыков бинтования у пациетов, а иногда и у врача, невозможность использования в жаркий период времени и т.п. Для устранения этих проблем был разработан и в настоящее время активно используется на практике медицинский компрессионный трикотаж.
Не каждое изделие с элементами компрессии можно назвать медицинским. Для этого трикотажное изделие должно соответствовать ряду критериев:
1.Использование натуральных (хлопок, каучук) или синтетических (эластоден) волокон,
прошедших медицинскую сертификацию;
2.Физиологическое распределение давления, постепенно убывающего в проксимальном направлении, с максимальными его цифрами на уровне лодыжек;
3.Учет анатомических особенностей конечности при изготовлении изделия, возможность выбора не только вида изделия, но степени компрессии;
4.Высокая прочность, эстетические качества и сохранение исходной степени компрессии как в течении дня так и в течении длительного времени.
Медицинский трикотаж по степени компрессии разделяют на профилактический
(создающий давление на уровне лодыжек не более 21 мм рт.ст.) и лечебный
(обеспечивающий давление от 22 до 60 мм рт.ст.).
28
Показания к применению различных классов компрессии медицинского трикотажа приведены в таблице 2.
Следует отметить необходимость регулярного ношения лечебного медицинского трикотажа. Убедить в этом больного на основании различных аргументов должен врач. Как правило, лица, нуждающиеся в ношении медицинского трикотажа, страдают хроническими заболеваниями вен. Прекращение компрессии может способствовать прогрессированию заболевания и усугублению симптомов хронической венозной недостаточности.
Таблица 2. Применение компрессионного трикотажа разной компрессии
Компрессионный класс |
|
Показания к применению |
|
||
изделия |
|
|
|
|
|
(давление в мм рт.ст.) |
|
|
|
|
|
|
Начальные признаки венозной недостаточности, |
||||
I (18,0 –21,0) |
тяжесть, |
усталость, |
ретикулярный |
варикоз, |
|
телеангиоэктазии, профилактика |
тромбообразования |
||||
|
во время операций под общим наркозом |
|
|||
|
Варикозная болезнь (в том числе у беременных), |
||||
II (22,0 – 35,0) |
состояние после компрессионной склеротерапии и |
||||
после флебэктомии, профилактика тромбоза глубоких |
|||||
|
и поверхностных вен в группах риска |
|
|||
|
Варикозная болезнь с трофическими нарушениями, |
||||
III (36,0 – 45,0) |
посттромботическая |
болезнь, |
лимфовенозная |
||
недостаточность |
|
|
|
||
IV (более 45) |
Лимфедема, врожденные аномалии венозной системы. |
||||
|
|
|
|
|
|
|
|
|
|
|
|
Таким образом, компрессионная терапия, включающая эластическое бинтование конечностей и использование медицинского компрессионного трикотажа, является неотъемлемой составляющей комплексного лечения варикозной болезни. Ни в коем случае не стоит в процессе лечения противопоставлять эластические бинты и медицинский трикотаж. Компрессионная терапия подразумевает рациональное применение всех видов изделий, обеспечивающих адекватный клинический результат.
Компрессионная склеротерапия
На сегодняшний день нет такого метода при комплексном лечении варикозной болезни, целесообразность применения которого бы получила столь неоднозначную оценку со стороны отечественных специалистов, как компрессионная склеротерапия.
Большое количество осложнений и побочных эффектов склеротерапии в предыдущие годы напрямую были связаны с использованием высокотоксичных и недостаточно эффективных препаратов. Применение таких препаратов не только снижало эффективность лечения, но и вызывало выраженную болевую реакцию у пациентов в момент их введения. Параллельно с развитием техники склеротерапии совершенствовались препараты для ее выполнения.
29
Все препараты, применяемые для компрессионой склеротерапии вен, по характеру
воздействия можно разделить на три группы:
1.Детергенты (тетрадецилсульфат натрия (производными являются Фибро-вейн,
Тромбовар, Сотрадекол), полидоканол (Этоксисклерол) и др.) – препараты (за исключением Этоксисклерола), действие которых основано на коагуляции белков эндотелия с образованием тромба в просвете сосуда с последующей организацией кровяного сгустка и склерозированием сосуда. Этоксисклерол, как аналог спирта,
обжигает интиму сосуда с последующей облитерацией его просвета;
2.Гиперосмотические растворы (30-40% салицилат натрия, 10-24% хлорид натрия и др.)
– вызывают дегидратацию эндотелия сосуда;
3.Коррозивные средства (в эту группу следует отнести растворы на основе ионизированного йода (варикоцид, вариглобин, раствор Шотина и др.) – вызывают необратимое повреждение всех слоев стенки вены с последующим тромбообразованием, выраженной воспалительной реакцией в окружающих сосуд тканях.
Применение современных методик склеротерапии, одноразовых шприцов и игл,
специальных интравенозных катетеров и т.п. играет большую роль для исключения контакта врача с кровью пациента и профилактики возможного инфицирования заболеваниями, передающимися через кровь (СПИД, различные виды гепатита).
По нашему мнению, склеротерапия, как самостоятельный метод лечения, показана:
1.при наличии телеангиоэктазий и ретикулярного варикоза;
2.при наличии первичного варикозного расширения вен в стадии компенсации венозного кровотока с сохраненной функцией клапанного аппарата подкожных и перфорантных вен;
3.при рецидиве варикозного расширения вен в системе боковых ветвей большой и малой подкожных вен;
4.при категорическом отказе больного от радикальной операции (если отсутствуют противопоказания к радикальной операции).
Вклинической практике используют несколько видов компрессионной склеротерапии: компрессионную притоковую склеротерапию (КПСТ),
микросклеротерапию, “Foam-form”-склеротерапию.
Микросклеротерапия.
Показаниями к проведению микросклеротерапии являются ретикулярный, т.н. «сетчатый» или внутрикожный варикоз и телеангиоэктазии, т.н. «сосудистые звездочки»,
появляющиеся чаще у женщин на различных участках нижних конечностей.
30
Распространенность телеангиоэктазий, по данным разных авторов, достигает 20-30% среди лиц трудоспособного возраста, преимущественно у женщин [35]. По данным В.С. Савельева (2001) подобные проявления встречаются у 80% женщин после родов [39].
Телеангиоэктазии, или как их часто называют, «сосудистые звездочки», как бы ужасно они не выглядели, не представляют угрозы здоровью пациента, это чисто косметический дефект. Это расширение венозных капилляров самого поверхностного слоя кожи (собственно дермы). Они являются проявлением хронической венозной недостаточности, но не всегда ее следствием. Убедиться в этом позволили многочисленные наблюдения. С одной стороны, у больных с длительным анамнезом варикозной или посттромботической болезни телеангиоэктазии могут никогда не появиться. С другой – длительно существующие «сосудистые звездочки» или ретикулярный варикоз не способствуют развитию варикозной болезни. С учетом большой распространенности и несомненной связи с венозной патологией в 1996 году телеангиоэктазии были отнесены к 1
классу Международной классификации хронических заболеваний вен нижних конечностей
(СЕАР).
Подавляющее большинство больных, которые обращаются за помощью к специалистам с вышеописанными проявлениями, на прием к врачу их приводят эстетические или косметические проблемы. Из этого вытекают требования высокого косметического результата лечения этой категории больных [6, 8, 49].
Непосредственно для микросклеротерапии используют инсулиновые шприцы с впаянными или съемными иглами, описанные выше пластиковые катетеры с тонкими иглами размерами 27-30G. В качестве препаратов лучше использовать Фибро-вейн и Этоксисклерол, что обусловлено их высокой эффективностью и минимальным количеством побочных эффектов. Противопоставлять эти препараты не имеет смысла, и выбор конкретного препарата больше зависит от личного мнения того или иного врача.
Концентрацию препарата выбирают в зависимости от размеров сосуда. При склерозировании телеангиоэктазий чаще используют низкоконцентрированные растворы - 0,25-0,5% раствор Этоксисклерола и 0,2-0,5% раствор Фибровейна. При склерозировании ретикулярного варикоза используют 1-1,5% растворы препаратов.
Пункционная склеротерапия.
В настоящее время, с учетом целей и задач, поставленных перед пункционной склеротерапией, возможно ее применение в следующих случаях:
1.Для удаления варикозно расширенных подкожных вен при отсутствии патологических горизонтальных и вертикальных вено-венозных рефлюксов крови;
