
Ситуационная задача 22
Пациент Ш., 62 лет, обратился с жалобами на припухлость в поднижнечелюстной области слева.
Анамнез развития заболевания. Припухлость обнаружил случайно во время бритья два месяца назад. В это время проводилось лечение нижних моляров слева по поводу осложненного кариеса. За последние два месяца припухлость незначительно увеличилась в размере, стала более плотной, боль не беспокоит.
Анамнез жизни. Отмечает частые обострения хронического тонзиллита. ВИЧ, гепатит, туберкулез, сифилис отрицает. Аллергии нет.
Объективно. Общее состояние удовлетворительное. Температура тела 37°С. Лицо симметричное. Кожа физиологической окраски. В поднижнечелюстной области слева определяется округлое образование до 2,0 см в диаметре, подвижное, плотной консистенции, слабо болезненное. Открывание рта свободное, безболезненное.
Слизистая оболочка полости рта бледно-розового цвета, влажная. Язык чистый, влажный. Из устьев выводных протоков слюнных желез выделяется прозрачная слюна. Разрушенных зубов в полости рта нет.
1. Поставьте предварительный диагноз и обоснуйте его.
2. Объясните возможные причины развития заболевания.
3. Объясните патогенез одонтогенных воспалительных заболеваний
4. Составьте план дополнительных исследований.
5. Назовите и опишите представленный снимок.
6. Проведите дифференциальный диагноз.
7. Составьте план лечения.
1. Основное заболевание -хронический гранулематозный периодонтит зуба 3.6 в стадии обострения. Осложнение – хронический продуктивный лимфаденит поднижнечелюстной области слева. Хронический тонзиллит.
2. Возбудителем острых лимфаденитов лица и шеи чаще является патогенный стафилококк в виде монокультуры или в ассоциации со стрептококком и анаэробами (всеми ранее перечисленными)
3. Реакция иммунокомплексов (феномен Артюса- Сахарова)
4. Общий анализ крови (оак) При лимфадените в оак могут определяться следующие изменения:
Увеличение общего числа лейкоцитов – свидетельствует о наличии инфекционного процесса в организме.
Увеличение количества нейтрофилов – характерно для бактериальной инфекции.
Увеличение количества моноцитов – происходит при вирусных и грибковых инфекциях, а также при туберкулезе и сифилисе.
Увеличение количества эозинофилов – характерно для паразитарных, вирусных и бактериальных заболеваний, в том числе для туберкулеза, сифилиса, гонореи.
Снижение уровня моноцитов и эозинофилов – свидетельствует о выраженном гнойном процессе в организме (уменьшение количества данных клеток в крови обусловлено активным их разрушением в очаге воспаления и нагноения).
Увеличение количества лимфоцитов – свидетельствует о вирусном заболевании.
Увеличение скорости оседания эритроцитов (СОЭ) – данный показатель свидетельствует о наличии воспалительного процесса в организме – чем он выше, тем выраженнее воспаление.
Ультразвуковое исследование (УЗИ)
Простой и быстрый метод исследования, который не требует специальной подготовки пациента, абсолютно безопасен, практически не имеет противопоказаний и может быть проведен прямо в кабинете у врача. С помощью УЗИ возможно определить:
Расположение, количество, форму, размеры и структуру лимфатических узлов.
Взаимоотношение лимфоузла с окружающими тканями (спаяны или нет).
Наличие воспаления в лимфатических сосудах исследуемой области.
Наличие гнойных осложнений лимфаденита (абсцесса, флегмоны).
Наличие очага инфекции во внутренних органах.
Рентгенологические методы исследования
Используются при подозрении на поражение глубокорасположенных групп лимфатических узлов, что характерно для ряда системных инфекционных заболеваний. К рентгенологическим методам относятся:
Компьютерная томография – современный метод исследования, позволяющий более точно определить размеры, расположение и форму воспаленных лимфоузлов, наличие абсцессов или аденофлегмоны, степень распространения гнойного процесса в пораженной области.
Биопсия лимфатического узла
Инвазивный метод исследования (связанный с нарушением целостности кожных покровов), суть которого заключается в удалении и дальнейшем исследовании части воспаленного лимфоузла. Данный метод сопряжен с рядом осложнений, поэтому применение его при лимфадените строго ограничено. Показаниями к выполнению биопсии лимфатического узла являются:
подозрение на опухолевую природу увеличения лимфоузла;
хронические лимфадениты;
подозрение на специфический лимфаденит;
отсутствие эффекта от провидимого лечения (при остром или хроническом лимфадените).
Методика выполнения Биопсия выполняется в условиях стерильной операционной, под местным или общим обезболиванием. Для взятия материала из воспаленных лимфатических узлов применяется:
Пункционная биопсия. В данном случае специальная полая игла вводится в пораженный лимфоузел, при этом часть его тканей переходит в просвет иглы.
Тонкоигольная аспирационная биопсия. Используется специальная тонкая игла, внутренний диаметр которой меньше 1 миллиметра. Игла подсоединяется к пустому шприцу и вводится в пораженный лимфатический узел (часто под контролем УЗИ), после чего производится аспирация (высасывание) ткани лимфоузла в шприц и дальнейшее ее исследование.
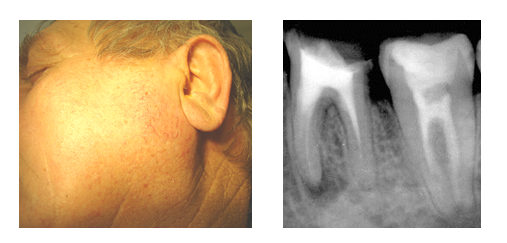
5. Внутриротовая дентальная рентгенограмма зубов 3.6 и 3.7 (первый и второй моляры нижней челюсти слева) I. Внутриротовая дентальная рентгенограмма зубов 3.6 и 3.7 (первый и второй моляры нижней челюсти слева)
II.
I. Определение объекта исследования (верхняя или нижняя челюсть, групповая принадлежность зуба/зубов).
II. Анализ зуба:
1) характеристика коронки – коронка разрушена на 2/3
2) характеристика полости зуба – полость запломбирована рентгеноконтрастным пломбировочным материалом гомогенно
3) характеристика корня/корней – 2 корня запломбированы на всю длину без выхода за верхушку
III. Анализ окружающей костной ткани челюсти:
Очаг деструкции костной ткани в апикальной части с четкими контурами приблизительно 2 мм
IV. Хронический гранулематозный периодонтит зуба 3.6
6. необходимо дифференцировать от : специфического поражения лимфатических узлов при актиномикозе, туберкулезе, сифилисе; дермоидных и бранхиогенных кист; доброкачественных опухолей и опухолеподобных образований, первичных злокачественных опухолей лимфатических узлов, метастазов злокачественных опухолей челюстно-лицевой области, лимфогранулематоза и лимфолейкоза, абсцессов и флегмон.
7. Л е ч е н и е. Поскольку развитие хронического лимфаденита лица и шеи чаще всего связано с неустраненными очагами одонтогенной инфекции или патологическими процессами в ЛОР-органах, вначале необходимо устранить первичный очаг инфекции.
Комплексное (хирургическое, медикаментозное, физиотерапия)
Хирургическое: удаление причинного зуба; возможна гемисекция зуба 3.6 с удалением причинного корня с прилежащей коронковой частью для дальнейшего протезирования.
Медикаментозное: АБ, НПВС, антигистаминные.
Одновременно следует провести мероприятия, направленные на повышение резистентности организма больного. Местно проводят противовоспалительное физическое лечение пораженного лимфатического узла.
Физиотерапия: э. п. УВЧ и СВЧ в слаботепловой или атермической дозировке, излучение гелий-неоновоголазера. При глубоком расположении лимфатических узлов более эффективны лучи инфракрасного лазера или его сочетания с магнитной насадкой — магнитолазерная терапия.
