
- •Лекция 16
- •Артериосклероз – представляет склероз артерий независимо от причины и механизма его развития.
- •Атеросклероз - это разновидность артериосклероза, отражающая нарушение метаболизма липидов и белков (метаболический артериосклероз).
- •Выделяют следующие виды артериосклероза:
- •Атеросклероз –
- •10-летний риск смертельных исходов от сосудистых заболеваний в популяции
- •Транспортной формой холестерина в крови служат липопротеины.
- •По материалам ВОЗ для лиц старше 20 лет уровень ОХС (общего холестерина крови)
- •В развитии атеросклероза участвуют также:
- •4.сосудистый фактор – состояние сосудистой стенки (артериит, плазматическое пропитывание, тромбоз, склероз);
- •ЛПОНП и ЛПНП взаимодействуют с апо-рецепторами
- •В 70-80-х годах была сформулирована концепция академика Анатолия Николаевича Климова «модифицированных ЛП» -
- •Модифицированные ЛП не распознаются апо-В и апо-Е рецепторами и удаляются из кровотока не
- •мЛПНП в субэндотелиальном слое интимы являются прямым хемоаттрактантом для моноцитов/макрофагов и Т-клеток.
- •Схема участия модифицированных ЛПНП в атерогенезе15
- •Таким образом, атеросклероз представляет собой хронический иммуновоспалительный процесс, протекающий по типу реакции гиперчувствительности
- •Морфология: макроскопические стадии атеросклероза. (Классификация кардиологического научного центра).
- •3 ст. Осложнённые поражения – распад липидо- белковых комплексов бляшки, образование детрита:
- •4 ст. Кальциноз или атерокальциноз – отложение в фиброзные бляшки солей кальция обызвествление.
- •70 – атеросклероз аорты
- •Морфогенез атеросклеротической бляшки состоит из 6 стадий:
- •1. Долипидная стадия:
- •212 – мукоидный отек стенки сосуда
- •2. Липоидоз –
- •839 -разные стадии накопления холестерина в ГМК25 .
- •101- «пенистые клетки»
- •3. Липосклероз –
- •842 - Скопление липидов в ГМК в покрышке бляшки в
- •4. Атероматоз-
- •5. Стадия изъязвления.
- •6. Атерокальциноз
- •44 – петрификация стенки сосуда
- •Клинические
- •Клинико-морфологические формы атеросклероза.
- •В зависимости от преимущественной локализации атеросклероза в сосудах выделяют следующие его клинико-анатомические формы:
- •4.атеросклероз артерий почек (почечная форма),
- •1.Атеросклероз брюшной аорты –
- •Инфаркт селезенки.
- •2. Сердечная форма.
- •13 – Инфаркт задней стенки. Зона инфаркта светло- желтая, окружена переполненными капиллярами.
- •980 – кардиосклероз
- •3. Мозговая форма.
- •Острый
- •Атрофия коры головного мозга
- •4. Почечная форма.
- •Инфаркт почки (белый с геморрагическим ободком)
- •15 – инфаркт почки
- •314- атрофия и склероз почки
- •5. Кишечная форма
- •6. Атеросклероз нижних конечностей.
- •Сухая гангрена стопы
- •Синдром Лериша – обтурирующий тромбоз бифуркации аорты
- •Лекция 17
- •Ишемическая болезнь сердца – это острое или хроническое заболевание сердца, обусловленное абсолютной или
- •ИБС делится на острую и хроническую.
- •При абсолютной недостаточности – например тромбозе венечной артерии- кровоток прекращается и участок сердечной
- •Неполностью перекрытый сосуд
- •В зависимости от скорости развития и опасности последствий сужения коронарных артерий в миокарде
- •Более 90% больных ИБС имеют атеросклеротические изменения в коронарных сосудах.
- •Периметр
- •Площадь круга
- •1-коронарная артерия при окраске на липиды (видна большая атеросклеротическая бляшка)63
- •3- атеросклеротическая бляшка с выраженным
- •Стенокардия напряжения
- •Острые коронарные синдромы, такие как стенокардия в покое, острый инфаркт миокарда и внезапная
- •817 – тромб на поверхности атеросклеротической
- •Периодически возникающие боли при стенокардии покоя, как правило, связаны с развитием пристеночного тромба
- •16- коронарный ангиоспазм
- •Разрушение атеросклеротической (нестабиьной) бляшки вызывает тромботическую окклюзию сосуда и развитие инфаркта миокарда.
- •В 10% случаев трансмуральные инфаркты миокарда не связаны с тромбозом на фоне атеросклероза,
- •Внезапная сердечная смерть часто связана с быстро прогрессирующим поражением коронарных артерий, при котором
- •По времени возникновения инфаркт миокарда делится на
- •Острым называется первый инфаркт.
- •Рецидивирующий инфаркт
- •Выделяют следующие стадии развития инфаркта миокарда:
- •Донекротическая или ишемическая стадия (до 24 часов).
- •14 – Разрез коронарной артерии, внутри артерии виден свежий тромб. 78
- •17 – Два среза сердечной мышцы окрашенных на сукцинатдегидрогеназу. Бледная зона – место
- •Микроскопические характеристики
- •17- свежий инфаркт, менее 24 часов 81
- •После 6 часов - отмечается отек между волокнами миокарда.
- •Некротическая стадия .
- •15 – Свежий инфаркт боковой стенки 84
- •13 – Инфаркт задней стенки. Зона инфаркта светло- желтая, окружена переполненными капиллярами.
- •При микроскопическом исследовании можно выявить, что
- •Через 48-72 часа – выявляется полный коагуляционный некроз с потерей ядер.
- •10 –Большое количество полиморфноядерных лейкоцитов расположенных между миоцитами.
- •К концу 1 недели начинается процесс резорбции некротизированных мышечных клеток макрофагами (возможен разрыв
- •Стадия рубцевания завершающая стадия инфаркта миокарда.
- •14-день развития инфаркта миокарда. Фибробласты и
- •К концу 4 недели, зона инфаркта замещается тонким, серо-белым, плотным сморщенным соединительно- тканным
- •980 – регенерационная гипертрофия миокарда
- •Макроскопически зона инфаркта выглядит волокнистым белесоватым полем, плотным и режущимся с трудом.
- •Постинфарктный кардиосклероз
- •Исходом инфаркта миокарда следует считать рубцевание. Вследствие рубцевания образуется очаг кардиосклероза, по величине
- •Основные осложнения:
- •Кардиогенный шок
- •Аритмии в сердечной деятельности- наблюдаются за счет ишемии или повреждения проводящей системы, приводящей
- •Системный венозный застой
- •При субэндокардиальном инфаркте, поражаются внутренние слои миокарда, образуются пристеночные тромбы и развивается
- •30 – Пристеночный тромб.
- •В некротическую стадию, в результате аутолиза мышечной
- •33 – Разрыв задней стенки.
- •У 5% больных инфарктом миокарда отмечается аневризма левого желудочка, т.е. мешкообразное выбухание стенки
- •Стерильный перикардит
- •Постинфарктный синдром. У 3-4% пациентов, после инфаркта миокарда развивается синдром
- •Хроническая ишемическая болезнь сердца
- •ХИБС макроскопически характеризуется диффузным или распространенным очаговым кардиосклерозом. Возможно развитие хронической аневризмы сердца
- •Микроскопическая картина
14-день развития инфаркта миокарда. Фибробласты и |
91 |
грануляционная ткань в зоне инфаркта. |
|

 К концу 4 недели, зона инфаркта замещается тонким, серо-белым, плотным сморщенным соединительно- тканным рубцом, который особенно хорошо развит к 2-3 месяцам.
К концу 4 недели, зона инфаркта замещается тонким, серо-белым, плотным сморщенным соединительно- тканным рубцом, который особенно хорошо развит к 2-3 месяцам.
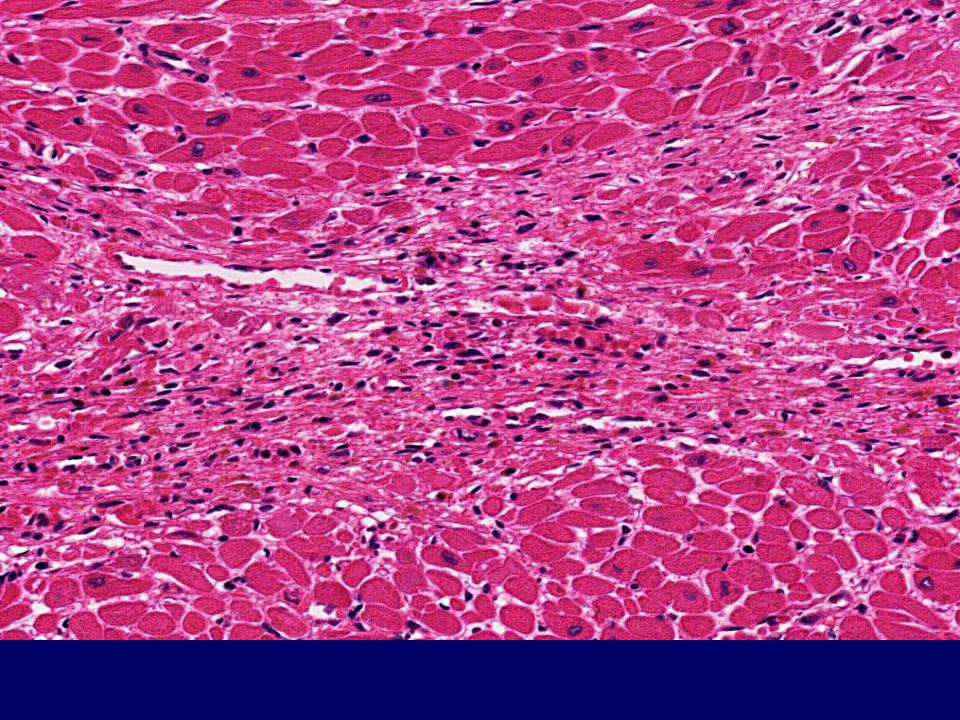
Вокруг рубца и в его толще сохранившиеся мышечные клетки подвергаются гипертрофии в связи с повышенными функциональными нагрузками, падающими на эти мышечные клетки.
92
980 – регенерационная гипертрофия миокарда
93

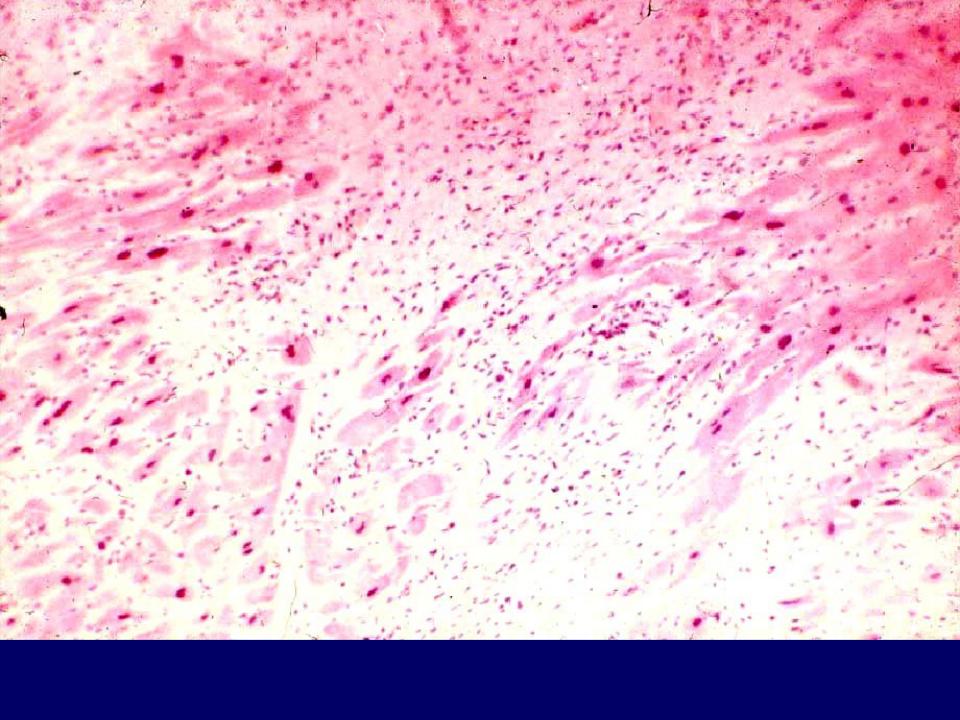
 Макроскопически зона инфаркта выглядит волокнистым белесоватым полем, плотным и режущимся с трудом.
Макроскопически зона инфаркта выглядит волокнистым белесоватым полем, плотным и режущимся с трудом.
94
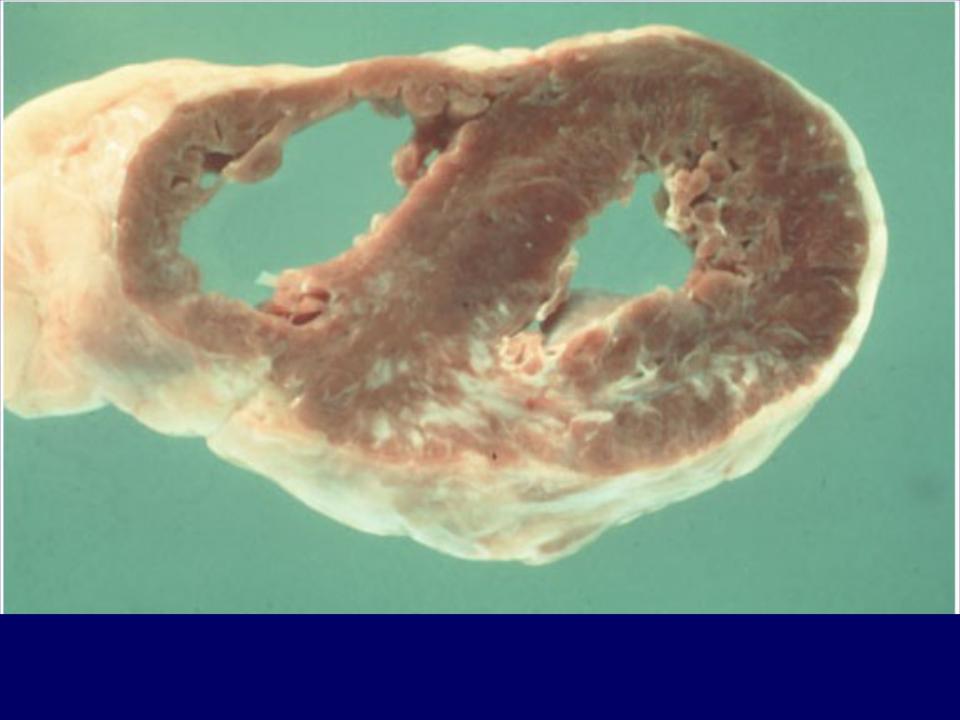
Постинфарктный кардиосклероз |
95 |

 Исходом инфаркта миокарда следует считать рубцевание. Вследствие рубцевания образуется очаг кардиосклероза, по величине соответствующий зоне некроза.
Исходом инфаркта миокарда следует считать рубцевание. Вследствие рубцевания образуется очаг кардиосклероза, по величине соответствующий зоне некроза.
Очаг кардиосклероза, возникший в сердечной мышце, остается навсегда.
96

Основные осложнения:
1.кардиогенный шок
2.аритмии в сердечной деятельности
3.системный венозный застой
4.пристеночные тромбы и тромбоэмболия
5.разрыв сердечной мышцы
6.аневризма сердца.
7.перикардит.
8.постинфрктный синдром (Дресслера).
97

Кардиогенный шок
развивается в ишемическую стадию инфаркта миокарда, сопровождается болевым приступом и бывает у 10% пациентов с инфарктом миокарда, характеризуется снижением систолического давления до 80 мм.рт.ст. и ниже на несколько дней. Кардиогенный шок связан со снижением сократительной способности миокарда.
98

 Аритмии в сердечной деятельности- наблюдаются за счет ишемии или повреждения проводящей системы, приводящей к ненормальному ритму. В сердечной мышце происходят нарушения ионного обмена: теряется магний, калий и фосфор, накапливается кальций, натрий и вода.
Аритмии в сердечной деятельности- наблюдаются за счет ишемии или повреждения проводящей системы, приводящей к ненормальному ритму. В сердечной мышце происходят нарушения ионного обмена: теряется магний, калий и фосфор, накапливается кальций, натрий и вода.
 Изолированные не синхронизированные сокращения мышечных клеток называются
Изолированные не синхронизированные сокращения мышечных клеток называются
– фибрилляцией.
Фибрилляция, если больному не проводится электрическая дефибрилляция заканчивается смертью.
99

Системный венозный застой
развивается за счет недостаточности правого желудочка, левого желудочка или обоих желудочков. Отмечается в 40% смертей при остром инфаркте миокарда.
100
