-
Черепно-мозговая
травма. Ушиб головного мозга.
Классификация. Клиника. Диагностика.
Лечение.
-
Черепно-мозговая
травма. Сотрясение головного мозга.
Дополнительные методы исследования.
Клиника. Диагностика. Лечение.
-
Особенности
мозговых травм у детей раннего
возраста. Алгоритмы диагностики и
лечения.
-
Сочетанная
и множественная комбинированная
травма у детей. Клиника. Последовательность
диагностических и лечебных манипуляций
(алгоритм).
-
Ожоговая
болезнь. Принципы лечения.
-
Отморожения.
Классификация. Клиника. Диагностика.
Лечение.
-
Электротравма.
Классификация. Клинические проявления.
Диагностика. Лечение.
-
Закрытая
травма живота. Классификация.
Клиника. Диагностика. Лечение.
-
Повреждения
паренхиматозных органов брюшной
полости. Механизм травмы. Клиника.
Диагностика. Принципы лечения.
-
Повреждения
полых органов брюшной полости у
детей. Клинические проявления,
диагностика, лечение.
-
Рана
и раневая инфекция. Принципы лечения.
-
Анатомо-физиологические
особенности новорожденного.
Особенности неонатальной хирургии.
Современные методы исследования.
-
Особенности
хирургической инфекции новорожденных.
Диагностика и лечение флегмоны
новорожденных, мастита, омфалита.
-
Атрезия
пищевода. Эмбриогенез. Классификация.
Клиника. Диагностика. Дифференциальная
диагностика. Врачебная тактика.
Правила транспортировки. Принципы
лечения.
-
Эмбриональная
грыжа пупочного канатика. Эмбриогенез.
Классификация. Клиника. Сроки и
методы лечения.
-
Некротическая
флегмона новорождённых. Этиология,
патогенез. Клиника. Диагностика.
Лечение.
-
Язвенно-некротический
энтероколит. Этиология. Патогенез.
Классификация. Клиника. Диагностика.
Лечение.
-
Атрезия
ануса и прямой кишки. Эмбриогенез.
Клиника. Диагностика. Выбор тактики
операционного лечения.
-
Травма
почек. Классификация. Диагностика.
Клиника. Тактика лечения.
-
Повреждение
мочевого пузыря у детей. Классификация.
Клинические проявления. Диагностика.
Лечение.
-
Повреждения
мочеиспускательного канала у детей.
Классификация. Клинические проявления.
Диагностика, лечение.
-
Мочекаменная
болезнь: камни почек, мочеточников,
мочевого пузыря, уретры. Клинические
проявления, диагностика. Показания
к консервативному и оперативному
лечению.
-
Инородные
тела мочеполовой системы. Клиника.
Диагностика. Лечение.
-
Фимоз,
парафимоз, баланопостит у детей.
Клинические проявления, диагностика,
лечение.
-
Синдром
отечной мошонки. Этиология. Патогенез.
Клиника. Диагностика. Дифференциальная
диагностика. Врачебная тактика.
Лечение.
Абишева
М.А.,
заместитель директора КИСИ
при Президенте РК,
кандидат
политических наук
«Постоянное
улучшение социального самочувствия
казахстанцев, всех слоев и социальных
групп казахстанского общества
является и будет оставаться на первом
плане государственной политики», —
подчеркнул Президент Н.А. Назарбаев
в Послании народу Казахстана «Рост
благосостояния граждан Казахстана
— главная цель государственной
политики» [1]. Слова Президента
являются подтверждением преемственности
курса на построение социально
ответственного государства.
При
этом социальное самочувствие и
благосостояние граждан нельзя
понимать только с точки зрения
проблемы уровня доходов. Уровень
доходов, определяющий возможности
удовлетворения основных потребностей
в пище, одежде и жилье, вне сомнения,
является основным показателем
степени благосостояния населения.
Однако в измерении действительного
благополучия большее значение имеет
другой показатель — доступ к
возможностям. Другими словами, это
возможности жить здоровой жизнью,
без заболеваний, которых можно
избежать при соответствующем питании,
иметь возможность воспроизводства,
активного участия в жизни общества.
При учете именно такого подхода в
фокус государственной политики
попадают люди как активные деятели,
в отличие от «пассивного» подхода,
учитывающего только уровень
материального благополучия (размер
доходов).
Этот же подход заложен
в Послании Президента народу
Казахстана: «Обеспечение социального
благополучия должно сопровождаться
повышением качества жизнедеятельности,
а также человеческих ресурсов страны»
[1]. Это означает, что на государство
ложится ответственная роль: за счет
средств бюджета обеспечить
финансирование производства
«общественных товаров» и социальных
программ.
Государственные
инвестиции в социальный сектор
должны отражать не только экономические,
но в первую очередь социальные
приоритеты правительства и
приверженность определенным целям
и программам. Здоровье, образование
и благополучие граждан Казахстана
входят в число основных национальных
приоритетов развития страны. Эти
приоритеты должны способствовать
увеличению инвестиций в человеческое
развитие. При этом вложения в
человеческое развитие должны
отождествляться не с непроизводительными
расходами, а, наоборот, с высокой
рентабельностью капиталовложений
в образование, культуру,
здравоохранение.
Глава государства
на совещании с руководством и членами
правительства 8 мая т.г. отметил, что
вложения средств в здравоохранение
и образование напрямую влияют на
рост экономики страны, фактически
являются инвестициями в будущее
государства. «Здоровье народа —
главное богатство страны, и оно
относится к разряду стратегически
важных вопросов» [2], — подчеркнул
Президент.
Состояние здоровья
нации, измеряемое в основном средней
продолжительностью жизни и уровнем
младенческой и взрослой смертности,
может считаться залогом будущего
экономического роста. Для большинства
стран, например, рост средней
продолжительности жизни на 1% в 1965
г. привел к ежегодному росту ВВП на
душу населения более чем на 3%.
В
Казахстане продолжительность жизни
упала между 1991 и 1995 гг. и начала
восстанавливаться после 1998 г.
В 2007 г. средняя продолжительность
жизни составила 66,38 лет, однако мы
до сих пор не достигли показателей
1991 г. Эта проблема в числе прочих
потребовала модификации подходов
к системе здравоохранения в республике,
с целью чего была принята Государственная
программа реформирования и развития
здравоохранения на 2005—2010 гг.
На
текущий момент уже завершен первый
этап реализации данной программы.
По результатам программы, финансирование
здравоохранения с 2004 г. увеличилось
почти в 2,5 раза и составило в 2007 г.
310 млрд тенге, расходы на душу населения
увеличились в 2,3 раза, вдвое возросла
заработная плата медицинских
работников. За два года построены
156 объектов здравоохранения, 144 из
которых — на селе. Осуществлен ремонт
в 3200 организациях первичной
медико-санитарной помощи [2].
Кстати,
о приоритетности для населения
страны последнего направления
свидетельствуют результаты
социологического опроса.
В первую пятерку мер, которые, по
мнению респондентов, должно принять
государство по улучшению
социально-экономической ситуации
в стране, вошло «приобретение
медицинской техники, санитарного
транспорта, ремонт больниц и
поликлиник» (36,8%).
На
втором этапе реализации госпрограммы,
с 2008 по 2010 г. реформа системы
здравоохранения будет направлена
на реформирование первичного звена,
больничного сектора, усиление
кадрового и научного потенциала,
поэтапный переход фармацевтического
сектора на международные стандарты,
повышение качества оказываемых
медицинских услуг, совершенствование
нормативно-правовой базы отрасли.
В
целом стратегия реформирования
системы здравоохранения в Казахстане
ориентируется на следующие основные
направления:
- создание системы
охраны здоровья, максимальной
адаптированной к новым экономическим
реалиям;
- радикальное улучшение
качества и объема медицинской помощи
населению;
- коренное изменение
подходов граждан к своему
здоровью.
Данная стратегия
позволила системе здравоохранения
Казахстана занять самую высокую
позицию в рейтинге ВОЗ по качеству
системы здравоохранения государств
мира по сравнению со всеми другими
постсоветскими государствами — 64
место.
Сегодня
политика охраны здоровья населения
в Казахстане нацелена на положительное
изменение демографических показателей,
а именно:
- увеличение численности
населения;
- повышение средней
продолжительности жизни населения;
-
снижение уровня материнской и
младенческой смертности.
В
бюджете 2008 г., по сравнению с 2007 г.,
расходы на здравоохранение увеличены
на 39,5 млрд тенге и составили 144,4 млрд
тенге. Только на строительство новых
лечебно-профилактических объектов
по президентской программе «100 школ,
100 больниц» выделено 57 млрд тенге.
В
рамках мероприятий социальной защиты
материнства и детства с 1 января 2008
г. вводится за счет средств
республиканского бюджета обязательное
социальное страхование беременности,
родов и материнства для работающих
женщин. При этом их пенсионные
накопления будут продолжаться в
период нахождения в декретном отпуске
и отпуске по уходу за ребенком до
одного года. Кроме того, с 1 января
т.г. повышается размер единовременного
государственного пособия в связи с
рождением ребенка до 34 740 тенге, или
в 2 раза. Увеличиваются ежемесячные
пособия по уходу за ребенком до
достижения им одного года. Они
составят:
- при рождении первого
ребенка — до 5790 тенге, или рост на
177%;
- при рождении второго ребенка
— до 6369 тенге, или рост на 167%;
-
при рождении третьего ребенка — до
6948 тенге, или рост на 159%;
- при
рождении четвертого ребенка и более
— до 7527 тенге, или рост на 153%.
С
2009 г. Главой государства предложено
изменить систему государственного
бюджетного планирования, основой
которой станет трехлетний бюджет.
Соответственно, мероприятия социальной
политики рассчитываются на три
года:
- поэтапное увеличение
ежемесячного пособия по уходу за
ребенком по достижению им одного
года в 2010—2011 гг. до уровня, превышающего
размеры пособий 2007 г. в среднем в 2,5
раза;
- увеличение с 2010 г. размера
единовременных пособий на рождение
четвертого и более ребенка более
чем в 4 раза по отношению к 2007 г.
[1].
Сегодня мы уже видим результаты
этой политики. Так, по данным Агентства
РК по статистике, численность
населения страны на 1 апреля т.г.
составила 15 620,6 тыс. человек, по
сравнению с началом года она
увеличилась на 49,1 тыс. человек, или
на 0,3%. Естественный прирост населения
за январь — март т.г. составил 44 728
человек (34 770 человек — за аналогичный
период 2007 г.). Общий коэффициент
естественного прироста на 1000 жителей
на 1 апреля т.г. составил 10,8 человек
(9,6 — за аналогичный период 2007 г.). За
январь — март т.г. органами ЗАГС
зарегистрировано 86 927 (77 801 — за
аналогичный период 2007 г.) рождений.
Общий коэффициент рождаемости на
1000 жителей составил 21,0 (20,0 — за
аналогичный период 2007 г.) родившихся
[3].
Можно сказать, что представленные
данные отражают также изменения в
демографическом поведении. Так,
значительно повысился суммарный
коэффициент рождаемости в старших
возрастных женских группах. В 2007 г.
он составил 102,18 на 1000 женщин в возрасте
30—34 года, 55,35 — в возрасте 35—39 лет,
13,04 — в возрасте 40—44 года, 0,63 — на
1000 женщин в возрасте 45—49 лет [3].
Положительную роль здесь сыграло в
т.ч. дородовое наблюдение. Охват
дородовым наблюдением (услугами
врача, медсестры или акушерки) в
Казахстане очень высок: практически
все женщины (99,9%) проходят дородовое
наблюдение [4]. Заботу о здоровье
будущих матерей, их своевременное
обследование и лечение Глава
государства Н.А. Назарбаев в своем
интервью журналистам казахскоязычных
средств массовой информации назвал
важнейшей задачей здравоохранения,
с которой напрямую связана задача
повышения рождаемости — главного
механизма демографии [5].
В числе
других задач, которые предстоит
решить в сфере здравоохранения и
демографии, — сокращение разрыва
между городом и селом в доступе к
высококачественному здравоохранению.
Решение этой задачи позволит достичь
главной цели, поставленной Главой
государства, — обеспечение высокого
казахстанского стандарта качества
жизни каждого гражданина республики.
Именно это условие будет считаться
основным критерием вхождения
Казахстана в категорию успешно
развивающихся стран.
ЛИТЕРАТУРА
1.
Послание Президента РК Н.А. Назарбаева.
Рост благосостояния граждан Казахстана
— главная цель государственной
политики: Материалы «круглого стола»
(21 февраля 2008 г.). — Алматы: КИСИ при
Президенте РК, 2008. — С. 19—20.
2.
Глава государства Нурсултан Назарбаев
провел рабочее совещание с руководством
и членами правительства, на котором
был рассмотрен ход реализации
Государственных программ в сфере
здравоохранения и образования //
www.akorda.kz.
3. Агентство Республики
Казахстан по статистике //www.stat.kz.
4.
По материалам итогового доклада
ЮНИСЕФ «Казахстан. Мульти-индикаторное
кластерное обследование 2006»
//www.stat.kz.
5. Нурсултан Назарбаев:
Великий путь пройдем вместе //
Казахстанская правда. — 2008, 3
июня.
Статья опубликована в
научном журнале «Казахстан-Спектр»
№2-2008 г.
Особенности
хирургии детского возраста
Детская
хирургия – раздел хирургии, изучающий
у детей врожденные и постнатальные
пороки, приобретенные заболевания
и повреждения, требующие различных
видов хирургической коррекции.
Принципиальным отличием детской
хирургии является то, что это отрасль
медицины изучает растущий, развивающийся
организм ребенка. В связи с этим
особое значение приобретает
необходимость учитывать
анатомо-физиологические особенности
организма в различные возрастные
периоды.
Задачами
детской хирургии являются изучение
патогенеза заболеваний, разработка
их диагностики и хирургического
лечения, основанных на
анатомо-физиологических особенностях
организма ребенка в различные периоды
его жизни. Различают следующие
периоды детства:
Грудной
(до 1 года)
Ранний
(1-3 года)
Дошкольный
(3-7 лет)
Младший
школьный (7-11 лет)
Старший
школьный (11-17 лет)
Анатомо-физиологические
особенности ребенка с позиций
детского хирурга
-
Центральные
и периферические отделы нервной
системы
к моменту рождения ребенка еще не
полностью развиты и сформированы.
Морфологически это выражается в
недостаточном количестве и
дифференцировке клеток головного
мозга, межнейронных связей,
миелинизации двигательных волокон.
Все это приводит к тому, что дети,
особенно младшего возраста, склонны
к более резким, генерализованным
реакциям в ответ на инфекцию,
интоксикацию, болевую и психическую
травму и другие неспецифические
раздражители. Локальные признаки
заболевания часто бывают сглажены,
а на первый план выступают общие
симптомы - повышение температуры
тела, рвота, понос. Одновременно с
генерализованной реакцией на травму
у детей младшей возрастной группы
наблюдается быстрое истощение
компенсаторных возможностей нервной
системы. Ребенок с трудом локализует
боль. Его дыхание слабее контролируется
вегетативной нервной системой,
поэтому проявлением общей реакции
организма ребенка на любое воздействие
бывают нарушения дыхания и судороги.
-
Система
дыхания детей раннего возраста
развита недостаточно. Площадь
дыхательной поверхности легких у
маленьких детей на 1 кг массы тела
значительно меньше, чем у взрослых,
а потребность в кислороде выше.
Ребра у детей расположены горизонтально,
грудная клетка мало участвует в
акте дыхания, поэтому у них преобладает
диафрагмальное дыхание. У детей
гораздо чаще, чем у взрослых, возможно
нарушение проходимости дыхательных
путей, так как они значительно уже,
слизистая оболочка более рыхлая и
склонна к отеку. Сопротивление
дыханию у ребенка выше, чем у
взрослого, а уменьшение диаметра
гортани или трахеи на 1 см еще больше
повышает это сопротивление.
Относительно большой язык, увеличенные
миндалины и лимфатический аппарат
усугубляют опасность нарушения
проходимости дыхательных путей.
При недостаточных запасах сурфактанта
развивается болезнь гиалиновых
мембран или респираторный
дистресс-синдром. Дыхательные пути
– разделяют верхние (носовые ходы,
придаточные пазухи, носо-глотка) и
нижние (гортань, трахея, бронхи);
границей являются ложные голосовые
связки.
-
Сердечно-сосудистая
система.
Частота сердечных сокращений у
детей выше, чем у взрослых, но
артериальное давление ниже. У детей
относительно больше, чем у взрослых,
объем крови: по данным разных авторов
он колеблется от 80 до 150 мл/кг массы
тела (у взрослых - 60-70 мл/кг). Скорость
кровотока у детей младшего возраста
также примерно в 2 раза выше, чем у
взрослых. У новорожденных и детей
младшего возраста большая часть
крови циркулирует в центральных
сосудах внутренних органов при
уменьшенном периферическом
кровоснабжении. Барорецепторы у
них развиты плохо. Поэтому дети
младшей возрастной группы очень
чувствительны к кровопотере и
ортостатическим нарушениям. Потеря
50 мл крови у новорожденных по своему
отрицательному эффекту соответствует
потере 600-1000 мл крови у взрослого.
-
Пищеварительная
система.
У детей младшего возраста отмечается
более продолжительное опорожнение
желудка: примерно у половины из них
содержимое из желудка эвакуируется
в течение 8 ч, что создает опасность
аспирации при рвоте и регургитации
во время наркоза и нарушении сознания.
Этому же способствуют слабое развитие
кардиального сфинктера и
предрасположенность пилорического
жома к спазму.
-
Система
теплорегуляции и теплоотдачи
в первые недели и месяцы жизни
ребенка не сформирована окончательно.
Опасность нарушения теплообмена
усиливают такие факторы, как
относительно большая поверхность
тела, высокая теплопроводность
из-за слабо развитой жировой
клетчатки, недостаточное потоотделение,
слабое развитие мускулатуры и других
тканей, обеспечивающих теплопродукцию.
-
Особенностью
водно-электролитного баланса
является более резкая чувствительность
к недостатку или избытку основных
анионов и катионов, главным образом
хлора. Избыток хлора ведет к
интоксикации, а многократная рвота
и понос - к потере хлора, снижению
осмотического давления, переходу
внутриклеточной жидкости в плазму
и эксикозу.В отличие от взрослых у
детей раннего возраста имеется
тенденция к метаболическому ацидозу.
Минимальный запас буферных резервов
в крови способствует развитию
ацидоза при различных заболеваниях,
хирургических вмешательствах и
наркозе. В определенной степени это
связано с тем, что уровень белков -
одной из главных буферных систем -
у детей ниже, чем у взрослых. У детей
раннего возраста более 70% массы тела
составляет вода (у взрослых 55-60%), но
более выражена чувствительность к
потере жидкости.
-
Мочевыделительная
система.
У детей первого года жизни отмечается
относительно низкая концентрационная
способность почек; у них легко
наступает гипергидратация или
обезвоживание.
-
Костная
система.
Надкостница у детей толстая,
эластичная, очень хорошо
васкуляризирована. Чаще всего у
детей встречаются следующие виды
переломов: поднадкостничный перелом,
эпифизиолиз.
Хирургический
сепсис
Хирургический
сепсис – крайне тяжелое общее
инфекционное заболевание, основным
этиологическим моментом которого
является нарушение функционирования
иммунной системы (иммунодефицит),
что приводит к генерализации инфекции.
По
характеру входных ворот хирургический
сепсис можно классифицировать на:
1)
раневой;
2)
ожоговый;
3)
ангиогенный;
4)
абдоминальный;
5)
перитонеальный;
6)
панкреатогенный;
7)
холангиогенный;
8)
интестиногенный.
Традиционно
клиническими проявлениями сепсиса
считаются такие признаки, как:
1)
наличие первичного гнойного очага.
У большинства больных он характеризуется
значительными размерами;
2)
наличие симптомов выраженной
интоксикации, таких как тахикардия,
гипотензия, нарушения общего
состояния, признаки обезвоживания
организма;
3)
положительные повторные посевы
крови (не менее 3 раз);
4)
наличие так называемой септической
лихорадки (большая разница утренней
и вечерней температур тела, ознобы
и проливной пот);
5)
появление вторичных инфекционных
очагов;
6)
выраженные воспалительные изменения
в гемограмме.
Не
столь частым симптомом сепсиса
является формирование дыхательной
недостаточности, токсического
реактивного воспаления органов
(чаще всего селезенки и печени, что
обусловливает развитие
гепатоспленомегалии), периферических
отеков. Нередко развивается миокардит.
Часты нарушения в системе гемостаза,
что проявляется тромбоцитопенией
и повышенной кровоточивостью.
Для
своевременной и правильной диагностики
сепсиса необходимо иметь твердое
представление о признаках так
называемой септической раны. Для
нее характерны:
1)
вялые бледные грануляции, которые
кровоточат при прикосновении;
2)
наличие фибриновых пленок;
3)
скудное, серозно-геморрагическое
или буро-коричневое с неприятным
гнилостным запахом отделяемое из
раны;
4)
прекращение динамики процесса (рана
не эпителизирует, перестает очищаться).
Одним
из важнейших признаков сепсиса
следует признать бактериемию, но
наличие микробов в крови по данным
посевов определяется не всегда. В
15% случаев посевы не дают роста,
несмотря на наличие явных признаков
сепсиса. В то же время и у здорового
человека может наблюдаться
кратковременное нарушение стерильности
крови, так называемая транзиторная
бактериемия (после удаления зуба,
например, бактерии могут находиться
в системном кровотоке до 20 мин). Для
диагностики сепсиса посевы крови
должны быть многократными, несмотря
на отрицательные результаты, причем
кровь необходимо брать в различное
время суток. Следует помнить: для
того чтобы поставить диагноз
септикопиемии, необходимо обязательно
установить факт наличия у больного
бактериемии.
Согласно
современным рекомендациям обязательными
диагностическими критериями, на
основании которых можно поставить
диагноз хирургического сепсиса,
являются:
1)
наличие очага инфекции;
2)
предшествующее хирургическое
вмешательство;
3)
наличие не менее трех из четырех
признаков синдрома системной
воспалительной реакции.
Синдром
системной воспалительной реакции
можно подозревать при наличии у
больного комплекса следующих
клинико-лабораторных данных:
1)
аксиллярной температуры более 38 °C
или менее 36 °C;
2)
учащения пульса более 90 в 1 мин;
3)
недостаточности функции внешнего
дыхания, что проявляется повышением
частоты дыхательных движений (ЧДД)
более 20 в минуту или повышением рСО2
более 32 мм рт. ст.;
4)
лейкоцитоза, выходящего за пределы
4—12 x 109, или содержание незрелых форм
в лейкоцитарной формуле более 10%.
4.
Септические осложнения. Лечение
сепсиса
Основными
осложнениями сепсиса, от которых и
погибают больные, следует считать:
1)
инфекционно-токсический шок;
2)
полиорганную недостаточность.
Инфекционно-токсический
шок имеет
сложный патогенез: с одной стороны,
бактериальные токсины вызывают
снижение тонуса артериол и нарушение
в системе микроциркуляции, с другой
– наблюдается нарушение системной
гемодинамики в связи с токсическим
миокардитом. При инфекционно-токсическом
шоке ведущим клиническим проявлением
становится острая сердечно-сосудистая
недостаточность. Наблюдается
тахикардия – 120 ударов в минуту и
выше, тоны сердца приглушены, пульс
слабого наполнения, систолическое
АД снижается (90—70 мм рт. ст. и ниже).
Кожа бледная, конечности холодные,
нередка потливость. Наблюдается
снижение мочеотделения. Как правило,
предвестником шока является резкое
повышение температуры с ознобом (до
40—41 °С), затем температура тела
снижается до нормальных цифр,
разворачивается полная картина
шока.
Лечение
шока проводят по общим правилам.
Основные
звенья лечения.
1.
Ликвидация интоксикации.
2.
Санация гнойно-воспалительных очагов
и подавление инфекции.
3.
Коррекция иммунных нарушений.
Во
многом для достижения этих целей
применяются одинаковые мероприятия
(в качестве дезинтоксикационной
терапии)
1.
Массивная инфузионная терапия. До
4—5 л в сутки плазмозамещающих
растворов (неокомпенсана, гемодеза,
реополиглюкина, гидроксилированного
крахмала). При проведении инфузионной
терапии особое внимание следует
уделить коррекции электролитных
нарушений, сдвигов в кислотно-основном
состоянии (ликвидации ацидоза).
2.
Форсированный диурез.
3.
Плазмаферез.
4.
Лимфо– и гемосорбция.
5.
Гипербарическая оксигенация.
6.
Удаление гноя.
Для
санации очагов инфекции – местное
лечение:
1)
удаление гноя, некротизированных
тканей, широкое дренирование раны
и лечение ее по общим принципам
лечения гнойной раны;
2)
применение антибактериальных средств
местного применения (левомеколя и
др.).
Системное
лечение:
1)
массивная антибактериальная терапия
с применением как минимум двух
препаратов широкого спектра действия
или направленного действия с учетом
чувствительности выделенного
возбудителя. Антибиотики только
парентерально (в мышцу, вену,
регионарную артерию или эндолимфатически).
2)
антибактериальная терапия проводится
длительно (на протяжении месяцев)
до отрицательного результата посева
крови или клинического выздоровления,
если посев первично роста не дал.
Для коррекции иммунных нарушений
могут применяться различные методы:
введение лейкоцитарной взвеси,
применение интерферона, гипериммунной
антистафилококковой плазмы, в тяжелых
случаях – применение глюкокортикостероидов.
Коррекция иммунных нарушений должна
проводиться с обязательной
консультацией врача-иммунолога.
Важное
место в лечении больных занимает
обеспечение их адекватным количеством
энергетического и пластического
субстратов. Энергетическая ценность
суточного рациона не должна быть
ниже 5000 ккал. Показано проведение
витаминотерапии. В особых случаях
истощенным больным может быть
проведено переливание свежецитратной
крови, но гораздо предпочтительнее
использование свежезамороженной
плазмы, раствора альбумина.
При
развитии органной недостаточности
лечение проводится согласно
стандартам.
Возбудители
гнойно-воспалительных заболеваний
0 условно-патогенные бактерии
Gramm+ (золотистый и эпидермальный
стафилококк, стрептококки группы
В, листерии, анаэробы, бактероиды,
клостридии), Gramm-(кишечная палочка,
синегнойная палочка, протей,
клебсиелла). Увеличивается роль
грамм отрицательной флоры, но в
настоящий момент лидируют стафилококки
(70-80%). Патогенность обусловлена
наличием токсина и широким спектром
защиты от агрессивных ферментов.
Токсин – сложный микробный яд,
состоящий из гемолитического токсина,
некротического, ликоцидина,
энтеротоксина, летального токсина.
|
Компоненты
микробного токсина
|
Действие
|
|
Гемолизин
|
разрушает
эритроциты и оказывает кардиотоксическое
действие
|
|
А-токсин
|
повреждает
нервные клетки и нервные волокна.
|
|
Лейкоцидин
|
поражает
лейкоциты, макрофаги, угнетает
фагоцитоз, разрушает гемоцитобласты
в костном мозге
|
|
Летальный
токсин
|
вызывает
тяжелую интоксикацию
|
|
Некротоксин
|
вызывает
некроз кожи
|
|
Энтеротоксин
|
вызывает
энтероколит
|
Стафилококковый
токсин угнетает активность факторов,
неспецифической защиты.
Ферменты
защиты и агрессии:
-
коагулаза
(образует чехол вокруг бактериальной
клетки, препятствующий фагоцитозу)
-
гиалуронидаза
(нарушает проницаемость тканей, что
способствует генерализации процесса)
-
дезоксирибонуклеаза
(разрушает ДНК)
-
фибринолизин
(разрушает барьеры, окружающие зону
воспаления)
Возможны
следующие положения червеобразного
отростка в брюшной полости:
1)
тазовое, или нисходящее положение
аппендикса, — отросток направлен
вниз, в полость малого таза;
2)
медиальное положение аппендикса —
отросток лежит параллельно подвздошной
кишке;
3)
латеральное положение аппендикса
— отросток находится в правой боковой
околоободочной борозде (канале);
4)
переднее положение аппендикса —
отросток лежит на передней поверхности
слепой кишки;
5)
восходящее, или подпеченочное
положение аппендикса, — отросток
направлен верхушкой вверх, нередко
до подпеченочного углубления;
6)
ретроцекальное положение аппендикса
— отросток находится позади слепой
кишки.
Лекция
13. Аппендикулярный инфильтрат.
Клиника. Дифференциальный диагноз.
Лечение. Аппендикулярный а

Аппендикулярный
инфильтрат - это конгломерат купола
слепой кишки, аппендикса, петель
толстого кишечника и сальника,
формирующийся в месте расположения
червеобразного отростка на 3-5 день
от начала острого аппендицита.
Аппендикулярный инфильтрат является
защитной реакцией организма.
Ко
времени его формирования острые
боли стихают, они становятся тупыми,
тянущими. Температура тела остается
субфебрильной.
При пальпации живота
не всегда удается установить
напряжение мышц, определяется
болезненность в правой подвздошной
области. Здесь же пальпируется
патологическое образование, почти
неподвижное, плотное, без четких
контуров. В крови лейкоцитоз, сдвиг
лейкоцитарной формулы влево, увеличена
СОЭ.
Аппендикулярный инфильтрат
необходимо дифференцировать
с:
1) опухолью
слепой кишки.
Для опухоли характерны: постепенное
увеличение опухолевого образования,
сопровождающееся нарастанием болей
при нормальной температуре, развитие
явлений частичной кишечной
непроходимости, часто пожилой возраст
больных, в крови - анемия и замедление
СОЭ. Положительный результат дает
рентгенологическое исследование;
2) болезнью
Крона.
Ей свойственны следующие
рентгенологические признаки: спазм
и отечность стенки кишки, утолщение
складок, неправильность контуров,
дефекты наполнения и признаки
стеноза;
3) актиномикозом
слепой кишки.
Встречается чаще у жителей сельской
местности, характерна синюшность
кожи больного;
4) перекрученной
кистой яичника.
Однако обычно у таких больных имеется
указание в анамнезе на наличие кисты,
а при бимануальной пальпации
обнаруживается смещаемое образование
с четкими контурами и гладкой
поверхностью. Диагноз можно подтвердить
лапароскопически.
Аппендикулярный
инфильтрат является
единственным противопоказанием к
экстренной операции по поводу острого
аппендицита.
Аппендикулярный
инфильтрат может рассосаться или
нагноиться. Рассасывается он не
меньше месяца. При этом нормализуется
температура тела, постепенно исчезают
боли, происходит уменьшение размеров
инфильтрата, исчезают изменения в
крови. Таких больных лечат консервативно,
а через 2 месяца после рассасывания
аппендикулярного инфильтрата
производят плановую аппендэктомию.
При отказе от этой операции возможны
повторная экстренная госпитализация
с острым аппендицитом и развитие
тяжелых осложнений.
При нагноении аппендикулярного
инфильтрата образуется периаппендикулярный
абсцесс. Состояние больного ухудшается.
Температура тела становится высокой,
гектической. Резкие перепады
температуры сопровождаются ознобами.
Усиливаются боли в правой подвздошной
области, где пальпируется резко
болезненное патологическое
образование, которое постепенно
увеличивается и размягчается. Над
зоной абсцесса определяется
положительный симптом Щеткина-Блюмберга.
В анализе крови выявляют высокий
лейкоцитоз со сдвигом лейкоцитарной
формулы влево, увеличивается
СОЭ.
Лечение. Аппендикулярные
абсцессы подлежат оперативному
лечению. Если операция своевременно
не произведена, гнойник может
прорваться в кишку или брюшную
полость. При прорыве абсцесса в кишку
отмечаются улучшение самочувствия,
снижение температуры, уменьшение
болей, появление поноса с выделением
большого количества зловонного
гноя.
Прорыв гнойника сквозь спайки
в брюшную полость сопровождается
септикопиемией и образованием
множественных гнойников в печени,
легких или других органах, развитием
пилефлебита. Стихание воспалительного
процесса и рассасывание абсцесса
наблюдаются крайне редко. Исходом
разлитого перитонита в результате
ограничения гнойного процесса могут
быть вторичные аппендикулярные
абсцессы различной локализации: под
печенью, под диафрагмой, в
прямокишечно-маточном
(прямокишечно-пузырном) пространстве,
между петлями кишок. Такое ограничение
гнойного процесса сопровождается
ослаблением признаков перитонита,
однако улучшение общего состояния
незначительно из-за нарастающей
интоксикации. Сохраняются тахикардия,
высокая температура, нарастает
лейкоцитоз.
Аппендикулярный абсцесс
вскрывают внебрюшинно. Разрез
производят на 3 см латеральнее
типичного разреза Волковича-Дьяконова.
Разрезают кожу, надкожную клетчатку,
апоневроз, раздвигают мышцы. Брюшину
отслаивают, слепую кишку сдвигают
к пупку, хирург тупо проникает в
забрюшинное пространство. Полость
абсцесса опорожняют и дренируют
(активно или пассивно). Назначают
антибиотики. После нормализации
температуры тела дренажную трубку
удаляют. Рана заживает вторичным
натяжением.
Через 2 месяца больной
проходит обследование. Если аппендикс
не расплавился, то производят плановую
аппендэктомию по обычной технике.
Пельвиоперитонит
главная / медицинский
справочник болезней / женские
болезни
|
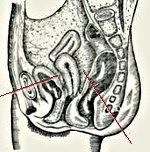
|
Пельвиоперитонит –
локальное инфекционно-воспалительное
поражение серозного покрова
(брюшины) малого таза. Развитие
пельвиоперитонита проявляется
высокой лихорадкой с ознобами,
интоксикацией, выраженным болевым
абдоминальным синдромом, вздутием
живота и напряжением мышц брюшной
стенки. Диагностика пельвиоперитонита
включает проведение гинекологического
осмотра, УЗИ, лапароскопии,
бакисследований. Терапия
пельвиоперитонита требует назначения
массивной противомикробной,
инфузионной терапии, УФОК,
иммуннокоррекции, выполнения
лечебных пункций. При гнойном
пельвиоперитоните показано
проведение кольпотомии, лапароскопии
и дренирования полости малого
таза.
подробнее
|
Пельвиоперитонит
-
Классификация
пельвиоперитонитов
-
Причины
пельвиоперитонита
-
Симптомы
пельвиоперитонита
-
Диагностика
пельвиоперитонита
-
Лечение
пельвиоперитонита
-
Прогноз
и профилактика пельвиоперитонита
-
Пельвиоперитонит
- лечение в Москве
П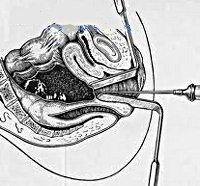 ельвиоперитонит характеризуется
местной реакцией воспаления в малом
тазу: расстройствами микроциркуляции,
повышенной проницаемостью сосудов,
выходом за пределы сосудистого русла
фибриногена, альбумина, лейкоцитов,
образованием серозного или гнойного
выпота. В пораженном очаге происходит
накопление гистамина, серотонина,
органических кислот, повышение
концентрации гидроксильных и
водородных ионов. Эндотелий брюшины
подвергается дистрофическим
изменениям. Вследствие острого
воспаления происходит формирование
спаек между брюшиной, органами малого
таза, петлями кишечника, сальником,
мочевым пузырем. ельвиоперитонит характеризуется
местной реакцией воспаления в малом
тазу: расстройствами микроциркуляции,
повышенной проницаемостью сосудов,
выходом за пределы сосудистого русла
фибриногена, альбумина, лейкоцитов,
образованием серозного или гнойного
выпота. В пораженном очаге происходит
накопление гистамина, серотонина,
органических кислот, повышение
концентрации гидроксильных и
водородных ионов. Эндотелий брюшины
подвергается дистрофическим
изменениям. Вследствие острого
воспаления происходит формирование
спаек между брюшиной, органами малого
таза, петлями кишечника, сальником,
мочевым пузырем.
Течение
пельвиоперитонита может сопровождаться
скоплением экссудата в
маточно-прямокишечном пространстве
с формированием дуглас-абсцесса,
прорыв которого в свободную брюшную
полость приводит к развитию разлитого
перитонита.
Пельвиоперитонит
вызывается кишечной палочкой,
стафилококком, гонококком, хламидиями,микоплазмой,
вирусами, анаэробами, а чаще микробными
ассоциациями - в последнем случае
его течение принимает более тяжелый
характер.
Классификация
пельвиоперитонитов
Клиническая гинекология различает
вторичный пельвиоперитонит,
обусловленный воспалительными
заболеваниями, и первичный
пельвиоперитонит, развивающийся
при непосредственном проникновении
инфекции в полость малого таза.
С
учетом местной распространенности
выделяют частичный пельвиоперитонит
с ограниченным участком воспаления
вблизи источника инфекции и диффузный,
захватывающий париетальную и
висцеральную брюшину малого таза.
По
типу преобладающих изменений в малом
тазу пельвиоперитониты подразделяются
на адгезивные (слипчивые, протекающие
с образованием спаек) и экссудативные
(выпотные).
По
характеру воспалительного экссудата
пельвиоперитонит может быть
серозно-фиброзным, геморрагическим
или гнойным. Характер экссудата при
пельвиоперитоните зависит от вида
возбудителей или их ассоциаций.
Стафилококковый пельвиоперитонит
сопровождается серозно-гнойным или
гнойным выпотом; при палочковой
флоре экссудат серозно-гнойный со
зловонным каловым запахом. При
вирусных и хламидийных пельвиоперитонитах
воспалительное отделяемое чаще
серозное или серозно-гнойное; при
гонорейной этиологии -
гнойно-геморрагическое.
Причины
пельвиоперитонита
Чаще
развитию пельвиоперитонита
предшествует какой-либо
инфекционно-воспалительный процесс
в малом тазу. В этом случае
пельвиоперитонит является вторичным
и служит осложнением острого аднексита,
серозного или гнойного сальпингита,
гнойных тубовариальных образований
(пиовара, пиосальпинкса),
нагноившейся заматочной
гематомы, генитального
туберкулеза,
гонореи, метроэндометрита, аппендицита,
сигмоидита, кишечной непроходимости
и др.
Первичный
пельвиоперитонит возникает при
прямом проникновении микробных
возбудителей в полость малого таза
вследствие перфорации стенки матки
при гинекологических операциях и
манипуляциях (установке
ВМС,
хирургическом аборте, диагностическом
выскабливании),
метросальпингографии, гидро- и
пертубации маточных труб, введении
в полость матки с целью прерывания
беременности химических
веществ, повреждении свода влагалища
в ходе акушерских операций и т. д.
Пельвиоперитонит
нередко манифестирует на фоне
снижения общей резистентности,
стрессов, менструации, переохлаждения.
Симптомы
пельвиоперитонита
Развитие
пельвиоперитонита острое: заболевание
начинается с резкого нарастания
температуры до 39-40° С, появления
интенсивных болей внизу живота,
периодических ознобов, тахикардии (до
100 и более уд. в мин.), тошноты, задержки
газов, болезненного мочеиспускания,
вздутия живота.
Объективно
при пельвиоперитоните выявляются
симптомы интоксикации, ослабленная
перистальтика, сухой, обложенный
сероватым налетом язык. Положительные
признаки раздражения брюшины более
выражены в нижних отделах живота и
слабее - в его верхней половине.
Несколько
более стертая картина характеризует
течение хламидийного пельвиоперитонита.
В этом случае симптоматика нарастает
постепенно, однако существует
тенденция к раннему формированию
спаек.
В
ходе диагностики пельвиоперитонит
дифференцируют с перитонитом, параметритом,
пиосальпинксом, аппендицитом, внематочной
беременностью, перекрутом
ножки опухоли яичника.
Пациенткам
с подозрением на пельвиоперитонит
требуется срочная госпитализация
в гинекологический стационар.
Диагностика
пельвиоперитонита
Предположение
о наличии пельвиоперитонита может
быть высказано гинекологом на
основании анамнеза больной. Анализ
периферической крови при
пельвиоперитоните выявляет повышенную
СОЭ, значительный лейкоцитоз со
сдвигом формулы влево, токсическую
анемию. Исследование крови на СРБ дает
резко положительную реакцию.
При
пальпации живота определяется
напряжение мышц живота, верхняя
граница воспалительного инфильтрата
в малом тазу, положительные
перитонеальные симптомы.
Бимануальное влагалищное
исследование сопровождается
резкой болезненностью в области
матки и придатков; из-за выпота
отмечается выпячивание заднего
свода влагалища, смещение матки
кпереди и кверху.
УЗИ влагалищным
датчиком позволяет уточнить
распространенность воспаления,
выявить наличие выпота в малом тазу.
Для исключения острой патологии в
брюшной полости выполняется обзорная
рентгенография.
С
целью идентификации микробных
агентов проводится бактериологическое
исследование отделяемого
влагалища и шеечного канала,ИФА-диагностика.
Однако, поскольку микрофлора влагалища
может не отражать процессы,
развивающиеся в малом тазу, при
пельвиоперитоните оправдано
проведение диагностической
лапароскопии или
пункции через задний свод влагалища
для забора экссудата.
Лечение
пельвиоперитонита
На
догоспитальном этапе до установления
диагноза пельвиоперитонита
противопоказано введение обезболивающих
препаратов; в качестве меры облегчения
состояния допускается лишь
прикладывание льда к низу живота.
Терапия
пельвиоперитонита комплексная,
направлена на подавление инфекционного
процесса, снятие болевой симптоматики
и интоксикации. По показаниям
проводится хирургическое вмешательство.
В
остром периоде пельвиоперитонита
рекомендуется постельный режим,
покой, положение в кровати с приподнятым
изголовьем, холод на живот. С учетом
выявленной микробной флоры показано
назначение антибиотиков групп
полусинтетических пенициллинов
(амоксициллина, оксациллина),
цефалоспоринов (цефазолина,
цефотаксина, цефалатина), фторхинолонов
(ципрофлоксацина), макролидов,
аминогликозидов, тетрациклинов,
имидазолов (метронидазола, метрогила)
и др. Проводится дезинтоксикационная
инфузионная терапия, введение плазмы
и плазмозаменителей, белковых
гидролизатов.
В
курсы медикаментозной терапии
пельвиоперитонита включаются
антигистаминные, болеутоляющие и
противовоспалительные средства,
витамины. Для восстановления биоценоза
влагалища назначается лактобактерин,
бифидумбактерин.
Хороший
эффект при пельвиоперитоните
достигается ультрафиолетовым
облучением крови (УФОК).
После стихания острых явлений
пельвиоперитонита проводится
физиотерапия: ультразвук, электрофорез, фонофорез,
СВЧ, УВЧ, лазеротерапия, ЛФК, массаж.
Пациенткам
с пельвиоперитонитом показаны
лечебные пункции через задний свод
влагалища с эвакуацией выпота,
введением антибиотиков, антисептиков.
При обнаружении гнойного экссудата
для его эвакуации показано проведение
задней кольпотомии или лапароскопии
с дренированием полости малого таза
и проведением внутрибрюшных инфузий.
При
подозрении на перфорацию матки,
некроз опухолевых узлов, пиосальпинкс,
пиовар, тубоовариальный абсцесс
производится экстренное чревосечение.
Объем хирургического пособия в этом
случае определяется клинической
ситуацией. При осложненном течении
пельвиоперитонита может быть
произведена аднексэктомия, надвлагалищная
ампутация матки с
придатками, пангистерэктомия.
Госпитализация
с диагнозом “пельвиоперитонит”
Для
консультации по вопросу платной
госпитализации Вы можете
заполнить анкету или
позвонить по тел. +7 (499) 322-41-25. Пациенты
с предварительным диагнозом
"пельвиоперитонит" могут быть
госпитализированы в клинику акушерства
и гинекологии им. Снегирева, а также
в гинекологическую больницу №11 и
ГКБ №15 им. О.М. Филатова. Возможна
плановая и срочная (в течение 24 часов)
госпитализация в другие ведущие
лечебные учреждения г. Москвы. Служба
платной госпитализации: +7
(499) 322-41-25.
Есть
противопоказания. Посоветуйтесь с
врачом.
Прогноз
и профилактика пельвиоперитонита
При
грамотном и своевременном лечении
пельвиоперитонита заболевание
заканчивается полным выздоровлением.
Наилучшие отдаленные результаты в
лечении пельвиоперитонита достигаются
при активной тактике – проведении
пункций, лапароскопии, дренирования.
В этом случае процент наступления
последующих беременностей выше, чем
при консервативном ведении.
После
перенесенного пельвиоперитонита
пациентка может страдать бесплодием,
невынашиванием беременности,
развитием внематочной беременности,
рецидивирующими воспалениями,
синдромом тазовых болей.
Для
исключения факторов, приводящих к
развитию пельвиоперитонита, необходимо
профилактическое обследование у
гинеколога, своевременное лечение
генитальных инфекций, использование
барьерных способов контрацепции,
своевременное извлечение
ВМС,
проведение превентивной противомикробной
терапии после гинекологических
операций, предупреждение осложнений,
связанных с абортами, родами,
проведением внутриматочных
манипуляций.
Оперативный
доступ при перитоните. Санация и
лаваж при перитоните В зависимости
от оценки перитонита рекомендуются
и различные оперативные доступы.
Если при первичной операции при
остром аппендиците и сопутствующем
местном перитоните или "диффузном",
как его трактуют некоторые авторы,
вполне достаточно разреза Волковича
— Дьяконова или лапароскопической
аппендэктомии, то при перитоните,
захватывающем практически всю
брюшную полость, тяжелом состоянии
ребенка, выраженном парезе
желудочно-кишечного тракта или при
прогрессирующем перитоните возникает
необходимость в лапаротомии или
релапаротомии. Срединной лапаротомии
при выраженном перитоните отдают
предпочтение многие детские хирурги
уже при первичной операции. Имеется
сообщение, что использование
локального доступа в подобной
ситуации приводило к наибольшему
числу осложнений. Предпочтение
срединной лапаротомии при повторных
вмешательствах отдается большинством
хирургов. Вся экстренная хирургическая
помощь в Московской области оказывается
в ЦРБ или ЦГБ, и дети поступали в нашу
клинику уже после произведенных в
районных больницах первичных
операций: лапаротомии, ликвидации
очага перитонита и санации брюшной
полости. Таким образом, мы практически
не встречались с перитонитами,
требующими первичной операции. Но
при прогрессировании перитонита
или возникновении послеоперационных
осложнений в соответствии с
существующей в Московской области
практикой двухэтапного лечения
тяжелобольных и методическими
указаниями такие дети переводятся
в клинику. Именно поэтому наш опыт
располагает таким большим числом
наблюдений тяжелых форм перитонита.
При релапаротомии мы используем
старый разрез или при необходимости
производим средне-срединную
лапаротомию, которая позволяет
санировать всю брюшную полость,
вплоть до сальниковой сумки (при
остром панкреатите), устранить
источник перитонита любой локализации,
что без срединной лапаротомии не
всегда возможно. Кроме того, необходимо
интубировать кишечник. В редких
случаях, когда перитонит в результате
лечения локализовался или сформировались
абсцессы, проводятся локальные
лапаротомии, возможно и через разрез
Волковича —-Дьяконова или при помощи
малых инвазивных вмешательств под
контролем УЗИ (о чем говорится ниже
в специальном разделе). Неоднозначно
отношение детских хирургов и к
санации брюшной полости. По мнению
некоторых, промывание ее во время
операции ведет к усилению резорбции
токсинов во время лаважа или к
увеличению патологических потерь.
В связи с этим при перитоните,
осложнившем острый аппендицит,
брюшную полость вообще не промывают.
Большинство хирургов считают
промывание брюшной полости при
перитоните обязательным элементом
ее санации. Санация брюшной полости
начинается с удаления гнойного
экссудата из области расположения
очага, инфицирующего брюшную полость,
устранения его и последующей
последовательной санации остальных
областей, их осмотра и ощупывания с
обязательной ревизией поддиафрагмальных
пространств. Для промывания брюшной
полости применяют стандартные
растворы гемодеза, 0,9 % раствор хлорида
натрия. У большинства детей промывание
брюшной полости в основном
осуществляется изотоническим
раствором хлорида натрия до чистых
вод, а заканчивается однократным
промыванием раствором гемодеза,
хлоргексидином или гипохлоридом
натрия. Удаление экссудата проводится
при помощи электроотсоса, фибринозные
наложения по возможности удаляют
инструментами или тампонами. При
случайном десерозировании кишки
края брюшины над этим местом ушивают
атравматическим узловым швом в
поперечном направлении. В брюшную
полость вводят 10—20 мл 1 % раствора
диоксидина, разведенного в изотоническом
растворе хлорида натрия. Другие
хирурги рекомендуют вводить в брюшную
полость растворы метронидазола,
различных антисептиков или ингибиторов
протеаз. Во время промывания брюшной
полости некоторые хирурги проводят
ультразвуковую кавитацию из расчета
1 Вт мощности ультразвукового потока
на 1 см2 в 1 с. Пропагандируемый ранее
перитонеальный диализ при перитоните,
судя по современным публикациям,
практически не применяют. Не применяли
его и мы. При релапаротомии обязательно
проводят интубацию кишечника,
находящегося в паретическом состоянии.
Мы пользуемся трансназальным методом
интубации желудочно-кишечного тракта
двумя зондами, один из которых
вводится в желудок. Техника интубации
кишечника и показания к ее применению
описаны ниже. Брюшную полость
дренируют двухпросветными силиконовыми
дренажами. Один из них подводят к
очагу перитонита, другой — к месту
наибольшего скопления гноя (правый
латеральный канал и подпеченочное
пространство или левый латеральный
канал и поддиафрагмальное пространство).
При необходимости дренируют оба
латеральных канала. Таким образом,
брюшная полость дренируется двумя
или тремя дренажами. По мере уменьшения
отделяемого из них дренажи удаляют.
Но всегда надо следить, чтобы сроки
удаления дренажей на нарушались. В
процессе лечения дренажи промывают
растворами антибиотиков.
|
Флегмона
кисти у детей: признаки и лечение
|
Яндекс.Директ
|
 Как вырастить
детей здоровыми?Пожалуй,
главная мечта родителей - красивый
и здоровый ребенок. ЛамифарэнСкидка
20%Бесплатная
консультацияДоставка
в подарокОтзывыlamifarenshop.kzЕсть
противопоказания. Посоветуйтесь
с врачом. Как вырастить
детей здоровыми?Пожалуй,
главная мечта родителей - красивый
и здоровый ребенок. ЛамифарэнСкидка
20%Бесплатная
консультацияДоставка
в подарокОтзывыlamifarenshop.kzЕсть
противопоказания. Посоветуйтесь
с врачом.
|
|
Клиническая
хирургия - Хирургическая
инфекция
|
|
Н агноительные
процессы кисти, которые обычно
объединяют одним названием «флегмона»,
возникают в результате распространения
инфекции на клетчаточные образования
кисти при гнойных процессах на
пальцах или же при непосредственном
проникновении микробов через
повреждения. Наблюдаются флегмоны
кисти преимущественно
у подростков и очень редко—у
маленьких детей. В зависимости от
анатомической локализации процесса
различают разные
формы флегмон.
Последние могут быть поверхностными
и глубокими, располагаются на
ладонной стороне (преимущественно)
и на тыле кисти (весьма редко). агноительные
процессы кисти, которые обычно
объединяют одним названием «флегмона»,
возникают в результате распространения
инфекции на клетчаточные образования
кисти при гнойных процессах на
пальцах или же при непосредственном
проникновении микробов через
повреждения. Наблюдаются флегмоны
кисти преимущественно
у подростков и очень редко—у
маленьких детей. В зависимости от
анатомической локализации процесса
различают разные
формы флегмон.
Последние могут быть поверхностными
и глубокими, располагаются на
ладонной стороне (преимущественно)
и на тыле кисти (весьма редко).
В
клинической картине отдельных
форм флегмон кисти имеется много
общего. Наиболее характерные
признаки флегмоны —
боль, отек, гиперемия кожи, нарушения
функции кисти.
При
всяком нагноительном процессе
кисти отечность ее более всего
выражена на тыльной поверхности,
что объясняется анатомическими
особенностями: подкожная
клетчатка на тыле более рыхлая;
лимфатический отток с ладонной
поверхности идет на тыльную.
Указанное обстоятельство имеет
большое практическое значение, и
о нем хирург должен помнить, чтобы
избежать ошибки: иногда разрез
производят на тыле кисти, в то время
как гнойный очаг расположен на
ладонной поверхности.
Яндекс.Директ
|
 В Израиле
эта болезнь излечимаГосбольница
«Рамбам» приглашает на лечение.
Медицина мирового уровня.
ЧитайОтзывы
пациентовДоступные
ценыОнлайн
консультацияГоворим
по-русскиrambam-health.org.ilАдрес и телефонЕсть
противопоказания. Посоветуйтесь
с врачом. В Израиле
эта болезнь излечимаГосбольница
«Рамбам» приглашает на лечение.
Медицина мирового уровня.
ЧитайОтзывы
пациентовДоступные
ценыОнлайн
консультацияГоворим
по-русскиrambam-health.org.ilАдрес и телефонЕсть
противопоказания. Посоветуйтесь
с врачом.
|
При
установлении диагноза флегмоны
кисти необходимо
дифференцировать отдельные
формы флегмон. Практически возможно
различать поверхностные и
глубокие флегмоны. К
поверхностным флегмонам относятся:
-
подкожная надапоневротическая
флегмона и
-
межпальцевая (комиссуральная)
флегмона.
Глубокие
флегмоны ладони подразделяют на:
-
подапоневротические,
-
срединного пространства,
-
пространства тенара и гипотенара.
Подкожная
надапоневротическая
флегмона располагается
непосредственно под кожей, мало
нарушает движения пальцев; общее
состояние страдает мало. В начальном
периоде отмечается плотный
болезненный инфильтрат, позднее
появляется флюктуация.
Межпальцевая
флегмона локализуется
в области межпальцевой складки
и распространяется в поперечном
направлении на основные фаланги
соседних пальцев, веерообразно их
раздвигая.
Подапоневротическая
флегмона и флегмона срединного
ладонного пространства характеризуются
резкой болью и нарушением функции
кисти. Пальцы согнуты; средняя
часть ладони несколько приподнята,
пальпация этой области и в особенности
разгибательные движения резко
болезненны. Сильный отек тыла
кисти. Нарушено общее состояние:
высокая температура тела, недомогание,
больной не спит ночью. В тяжелых
случаях может развиться сепсис,
появляются изменения состава
крови.
Флегмоны
пространства тенара и
гипотенара соответственно
локализуются в области возвышения
I и V пальцев. Палец слегка согнут,
отечен и отведен в сторону.
Лечение
флегмоны кисти
Лечение
флегмоны кисти зависит
от ее формы и стадии развития
процесса. Поверхностные флегмоны
с успехом лечат амбулаторно. В
начальном периоде, когда не
определяется флюктуация, может
оказаться эффективной
консервативная терапия. Назначают
антибиотики внутримышечно, а также
производят обкалывание очага
поражения раствором антибиотиков.Показана
УВЧ-терапия. После наложения сухой
или масляно-бальзамической повязки
пораженную кисть фиксируют в шине
или гипсовой лонгете. В течение
2 — 3 сут указанное лечение обычно
дает ощутимое улучшение, а в
дальнейшем — абортивное течение
процесса. При отсутствии эффекта
и при позднем поступлении больного
производят разрез над местом
наибольшей болезненности. Рану на
2 — 3 дня дренируют резиновой
полоской.
После
удаления дренажа применяют
масляно-бальзамические повязки,
которые меняют 1 раз в 2 — 3 дня и
при каждой перевязке делают теплую
ванну с калия перманганатом в
течение 20 — 25 мин. В ванне ребенок
производит активные движения
кистью и пальцами. В промежутках
между перевязками применяют УВЧ.
При
глубокой флегмоне ребенка направляют
в стационар; необходимость в
этом возникает в связи с тяжелым
общим состоянием больного и в
особенности с характером оперативного
вмешательства: глубокий разрез на
таком важном органе, как кисть.
После вмешательства обычно больного
направляют на амбулаторное
долечивание. Мероприятия те же,
что. и при поверхностных флегмонах.
|
Рожа -
одна из форм стрептококковой инфекции,
отличающаяся своеобразным поражением
лимфатической и кровеносной системы
кожи или слизистых оболочек и
характеризующаяся их прогрессирующим
воспалением.
Исторические
данные
Русское
название «рожа» имеет два толкования:
может происходить от «рожа» (лицо)
- обезображивание больного; может
представлять измененное старое
немецкое название болезни Rose -
отражающее окраску кожи. Латинское
название Erisipelas происходит от двух
греческих слов: «эритрос» - красный
и «пелла» - кожа, «эризипелас» -
красная кожа.
Рожа обычно описывалась
в разделе хирургических или кожных
болезней, была тяжелой болезнью,
протекала с высокой температурой,
длительно, часто с большим количеством
гнойных осложнений.
Рожистое
воспаление в соответствии с
агрессивностью, свойственной
гемолитическому стрептококку, имело
тенденцию к распространению, возникали
мигрирующие или ползучие формы, они
сопровождались истощением организма
и осложнениями. Наблюдались
метастатические формы с возникновением
рожистого воспаления на отдельных
участках тела, не связанных с начальным
поражением.
Осложнения при роже
были преимущественно септического
характера: флегмона, тромбофлебит,
гнойные отиты, абсцедирующие пневмонии
с эмпиемами, язвы и некрозы кожи,
нарушение лимфообращения, приводящее
к слоновости, нагноения в костях,
гнойные артриты, гнойные менингиты.
Иногда возникали и аллергические
осложнения: нефрит, миокардит и
ревматизм; очень часты были
рецидивы.
Рожистое воспаление
нередко возникало и на слизистых
оболочках зева, носа, языка, щек,
имело тенденцию к распространению
на слизистую оболочку глотки, носа,
в гортань, бронхи и по слуховой трубе
в барабанную полость. Рожа слизистых
оболочек протекала тяжело, с большим
количеством осложнений. В родильных
домах нередко возникало рожистое
воспаление влагалища, которое
осложнялось метритом, периметритом
и сепсисом, рожа влагалища возникала
и после абортов.
Общая летальность
от рожи была невысокой - 4-5%, но у
грудных детей и стариков она доходила
до 50%.
Для лечения рожи предлагалось
огромное количество средств, к 1959
г. в литературе было опубликовано
свыше 250 способов лечения рожи, но
все они были недостаточно эффективны,
не предупреждали возникновение
осложнений и не снижали
летальность.
Коренные изменения
произошли с появлением пенициллина:
летальность сразу снизилась до 0.1%.
а затем исчезла совсем. Ползучие,
метастатические, флегмонозные и
гангренозные формы не наблюдаются.
Осложнения перестали возникать,
рецидивы стали очень редкими, резко
снизилась и заболеваемость рожей;
рожа вышла из категории тяжелых
заболеваний.
Этиология
рожи у детей
Возбудителем
рожи является гемолитический
стрептококк. Попытки выделения
специфического рожистого стрептококка
не увенчались успехом; рожу может
вызвать гемолитический стрептококк
любого серотипа из группы А.
Источником
заражения может
быть больной другими формами
стрептококковой инфекции или
стрептококконоситель.
Восприимчивость к
роже небольшая и избирательная. У
некоторых людей наблюдается выраженное
предрасположение, и они могут
заболевать многократно, большинство
же ею не болеют совсем.
Иммунитет после
перенесения рожи не развивается;
наоборот, часто возникают
предрасположение, склонность к
повторным заболеваниям.
Патогенез
и патологическая анатомия рожи у
детей
Патогенез
рожи изучен недостаточно. Согласно
экзогенной теории, заражение
происходит путем заноса стрептококка
извне при наличии входных ворот.
Сторонники эндогенной теории считают,
что рожа может возникнуть и в
результате заноса стрептококка в
кожу или слизистые оболочки из уже
имеющихся в организме стрептококковых
очагов. В настоящее время обе теории
считаются правильными. Стрептококк
может проникать в кожу как экзогенным,
так и эндогенным путем и при наличии
особого предрасположения кожи
вызывать развитие рожистого
процесса.
Предрасположение к роже
возрастает при понижении общей
сопротивляемости организма. Рожа
возникает обычно у недоношенных
детей, у детей, страдающих расстройствами
питания, у лиц с экссудативными
процессами.
После внедрения
стрептококков в лимфатические сосуды
кожи - в ней возникает серозное
воспаление. Оно проявляется отеком,
яркой эритемой и мелкоочаговой
инфильтрацией. В центре рожистого
воспаления экссудат стерилен, но на
периферии, в пограничном валике, и
даже по краю здоровой кожи имеется
большое количество стрептококков,
которые часто находятся внутри
клеток. Действие стрептококкового
токсина на сосуды в воспалительном
очаге приводит к развитию
микрокапиллярного васкулита,
артериита и флебита. Поражение
токсином вегетативной иннервации
ведет к тромбированию сосудов.
размножению
соединительнотканных элементов и
к стойкому лимфостазу. При отсутствии
специфического лечения выздоровление
наступает вследствие выработки
антитоксина и нейтрализации токсина
в воспалительном очаге. Ликвидация
воспалительного процесса обеспечивается
фагоцитозом, интенсивность которого
и определяет сроки выздоровления.
Раннее
лечение пенициллином приводит к
гибели стрептококка в самом начале
развития патологического процесса,
который не доходит до воспалительных
изменений сосудов и развития
выраженной экссудации.
Клиника
рожи у детей
Местный
воспалительный процесс чаще
располагается на коже лица и на
голенях, но может быть на любом
участке тела, реже на слизистых
оболочках. В зависимости от кратности
заболевания рожу делят на первичную,
повторную и рецидивирующую. По
глубине процесса выделяют эритематозную
и буллезную формы (последняя теперь
встречается очень редко).
Первичная
рожа
Первичная
рожа начинается, как правило, остро
с симптомов общей интоксикации.
Температура тела повышается до
39-40° С. На месте возникновения
рожистого воспаления появляется
яркая краснота. Она начинается с
небольшого пятна, которое быстро
распространяется. Краснота обычно
ограничена плотным приподнятым
фестончатым краем, который резко
отличается от неизмененной окружающей
кожи (пограничный валик). Кожа на
месте красноты плотна и болезненна.
Регионарные лимфатические узлы
увеличены, эластичны, болезненны.
Общее состояние больного нарушено,
он беспокоен, иногда бредит, пульс
учащается, тоны сердца приглушены.
Без
лечения пенициллином состояние
прогрессивно ухудшается и воспалительная
краснота растет. После начала лечения
улучшение наступает через несколько
часов. Температура снижается, явления
общего токсикоза исчезают, краснота
бледнеет, пограничный валик стирается
и через 2-3 дня все явления проходят.
Рецидивы
Рецидивы
в прошлом были очень часты, в настоящее
время у детей они стали реже. При
достаточной дозировке пенициллина
и при достаточно продолжительном
курсе лечения происходит полная
санация кожи, однако это не исключает
повторные заболевания.
Частые
рецидивы рожи при одной и той же
локализации процесса могут приводить
к нарушениям лимфообращения,
разрастанию соединительной ткани
и развитию тяжелого последствия
рожи - слоновости.
Диагноз,
дифференциальный диагноз рожи у
детей
Диагностика
рожи основана на типичных признаках
острой эритемы, наличии пограничного
валика, регионарного лимфаденита и
общей интоксикации. При роже, как
при всякой стрептококковой инфекции,
в крови имеются лейкоцитоз, нейтрофилез
и повышенная СОЭ.
Из ошибок
диагностики рожи преобладает ее
гипердиагностика, когда за рожу
принимают флегмону, фурункул, иногда
солнечную эритему. Флегмона отличается
отсутствием пограничного валика,
максимальной краснотой в центре и
постепенным побледнением к периферии,
большей припухлостью, болезненностью
и плотностью. Опоясывающий лишай
несколько напоминает рожу яркой
гиперемией и наличием пузырьков, но
при этом нет пограничного валика,
пузырьки и краснота располагаются
по ходу нервов, в крови наблюдаются
лейкопения и лимфоцитоз.
Лечение
рожи у детей
Все
больные рожей подлежат лечению
антибиотиками, прежде всего
пенициллином, который вводят
внутримышечно. Чтобы избежать
инъекций, можно назначать внутрь
оксациллин, ампициллин и др.
Заниженные
дозы, преждевременная отмена
антибиотиков не дают полной санации
кожи в области воспалительного очага
и способствуют сохранению латентной
инфекции и рецидивам. Методика
лечения та же, что и при других формах
стрептококковой инфекции.
Антибиотикотерапию необходимо
продолжать в течение нескольких
дней и после нормализации
температуры.
Высокая, быстрая
эффективность антибиотикотерапии
устранила необходимость применения
местного лечения, и при первичной
роже оно обычно не применяется.
Для
лечения повторной и особенно
рецидивирующей рожи необходимы
повторные курсы различных антибиотиков,
витаминотерапия и физиотерапевтические
процедуры (УВЧ, кварц).
Если болезнь
запущена, сопровождается буллезным
массивным процессом, то можно
применить кортикостероиды. Они
способствуют скорейшему снятию
интоксикации и вместе с антибиотиками
приводят к более быстрому купированию
местного процесса. Детям назначают
преднизолон внутрь 1-2 мг/кг в день с
последующим снижением дозы в течение
5-6 дней.
Госпитализация больных
рожей не обязательна. При лечении
на дому постельный режим назначают
на 5-6 дней, диета общая с добавлением
витаминов (А, С, витамины группы
В).
Профилактика
рожи та
же, что и при любой другой форме
стрептококковой инфекции.
|



 ельвиоперитонит характеризуется
местной реакцией воспаления в малом
тазу: расстройствами микроциркуляции,
повышенной проницаемостью сосудов,
выходом за пределы сосудистого русла
фибриногена, альбумина, лейкоцитов,
образованием серозного или гнойного
выпота. В пораженном очаге происходит
накопление гистамина, серотонина,
органических кислот, повышение
концентрации гидроксильных и
водородных ионов. Эндотелий брюшины
подвергается дистрофическим
изменениям. Вследствие острого
воспаления происходит формирование
спаек между брюшиной, органами малого
таза, петлями кишечника, сальником,
мочевым пузырем.
ельвиоперитонит характеризуется
местной реакцией воспаления в малом
тазу: расстройствами микроциркуляции,
повышенной проницаемостью сосудов,
выходом за пределы сосудистого русла
фибриногена, альбумина, лейкоцитов,
образованием серозного или гнойного
выпота. В пораженном очаге происходит
накопление гистамина, серотонина,
органических кислот, повышение
концентрации гидроксильных и
водородных ионов. Эндотелий брюшины
подвергается дистрофическим
изменениям. Вследствие острого
воспаления происходит формирование
спаек между брюшиной, органами малого
таза, петлями кишечника, сальником,
мочевым пузырем.  Как вырастить
детей здоровыми?Пожалуй,
главная мечта родителей - красивый
и здоровый ребенок. ЛамифарэнСкидка
20%Бесплатная
консультацияДоставка
в подарокОтзывыlamifarenshop.kzЕсть
противопоказания. Посоветуйтесь
с врачом.
Как вырастить
детей здоровыми?Пожалуй,
главная мечта родителей - красивый
и здоровый ребенок. ЛамифарэнСкидка
20%Бесплатная
консультацияДоставка
в подарокОтзывыlamifarenshop.kzЕсть
противопоказания. Посоветуйтесь
с врачом. агноительные
процессы кисти, которые обычно
объединяют одним названием «флегмона»,
возникают в результате распространения
инфекции на клетчаточные образования
кисти при гнойных процессах на
пальцах или же при непосредственном
проникновении микробов через
повреждения. Наблюдаются флегмоны
кисти преимущественно
у подростков и очень редко—у
маленьких детей. В зависимости от
анатомической локализации процесса
различают разные
формы флегмон.
Последние могут быть поверхностными
и глубокими, располагаются на
ладонной стороне (преимущественно)
и на тыле кисти (весьма редко).
агноительные
процессы кисти, которые обычно
объединяют одним названием «флегмона»,
возникают в результате распространения
инфекции на клетчаточные образования
кисти при гнойных процессах на
пальцах или же при непосредственном
проникновении микробов через
повреждения. Наблюдаются флегмоны
кисти преимущественно
у подростков и очень редко—у
маленьких детей. В зависимости от
анатомической локализации процесса
различают разные
формы флегмон.
Последние могут быть поверхностными
и глубокими, располагаются на
ладонной стороне (преимущественно)
и на тыле кисти (весьма редко). В Израиле
эта болезнь излечимаГосбольница
«Рамбам» приглашает на лечение.
Медицина мирового уровня.
ЧитайОтзывы
пациентовДоступные
ценыОнлайн
консультацияГоворим
по-русскиrambam-health.org.ilАдрес и телефонЕсть
противопоказания. Посоветуйтесь
с врачом.
В Израиле
эта болезнь излечимаГосбольница
«Рамбам» приглашает на лечение.
Медицина мирового уровня.
ЧитайОтзывы
пациентовДоступные
ценыОнлайн
консультацияГоворим
по-русскиrambam-health.org.ilАдрес и телефонЕсть
противопоказания. Посоветуйтесь
с врачом. Абсцесс
с уровнем жидкости слева
Абсцесс
с уровнем жидкости слева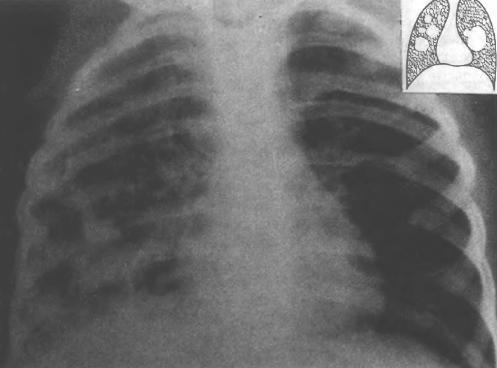
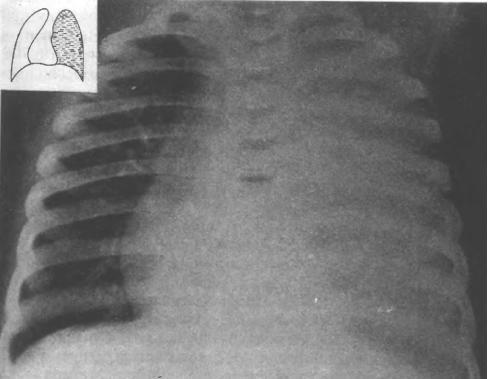 Интенсивное
гомогенное затемнение всего левого
легочного поля, включая синус.
Средостение смещено вправо.
Интенсивное
гомогенное затемнение всего левого
легочного поля, включая синус.
Средостение смещено вправо.