
Акушерство_экзамен_2017
.pdf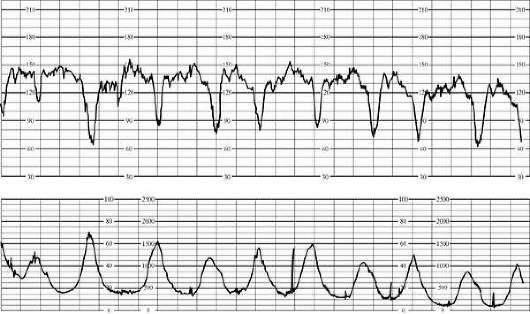
Dip 0 обычно возникает в ответ на сокращения матки, реже спорадически, продолжается 2030 с и имеет амплитуду 30 в минуту и более. Во втором периоде родов диагностического значения не имеет.
Dip 1 (ранняя децелерация) является рефлекторной реакцией сердечнососудистой системы плода на сдавление головки или пуповины во время схватки. Ранняя децелерация начинается одновременно со схваткой или с запаздыванием до 30 с и имеет постепенные начало и конец (рис. 6.20). Длительность и амплитуда децелераций соответствуют длительности и интенсивности схватки. Dip 1 одинаково часто встречается при физиологических и осложненных родах.
Рис. 6.20. Ранние децелерации
Dip II (поздняя децелерация) является признаком нарушения маточно-плацентарного кровообращения и прогрессирующей гипоксии плода. Поздняя децелерация возникает в связи со схваткой, но значительно запаздывает - до 30-60 с от ее начала. Общая продолжительность децелераций обычно составляет более 1 мин. Различают три степени тяжести децелераций: легкую (амплитуда урежения до 15 в минуту), среднюю (16-45 в минуту) и тяжелую (более 45 в минуту). Кроме амплитуды и общей продолжительности поздней децелерации, тяжесть патологического процесса отражает время восстановления базального ритма. По форме различают V-, U- и W-образные децелерации.
Dip III носит название вариабельной децелерации. Ее появление обычно связывают с патологией пуповины и объясняют стимуляцией блуждающего нерва и вторичной гипоксией. Амплитуда вариабельных децелераций колеблется от 30 до 90 в минуту, а общая продолжительность - 30-80 с и более. Децелерации очень разнообразны по форме, что значительно затрудняет их классификацию. Тяжесть вариабельных децелераций зависит от амплитуды: легкие - до 60 в минуту, средней тяжести - от 61 до 80 в минуту и тяжелые - более 80 в минуту.
В практике наиболее удобна оценка состояния плода время родов по шкале, предложенной Г.М. Савельевой (1981) (табл. 6.2).
Таблица 6.2. Шкала оценки сердечной деятельности плода в родах (Савельева Г.М., 1981)
Период |
Параметры |
Норма |
Начальные |
родов |
сердечной |
|
признаки |
|
деятельности |
|
гипоксии |
Первый |
Базальная ЧСС |
120-160 |
Брадикардия (до 100) |
|
(БЧСС) |
|
Тахикардия |
|
в минуту |
|
(не более 180) |
|
Мгновенные |
2-10 |
Периодическая |
|
колебания ЧСС |
|
монотонность (0-2) |
|
(МКЧСС) |
|
|
|
в минуту |
|
|
|
Реакция на схватку |
Отсутствует; увеличение |
Кратковременные |
|
|
амплитуды МКЧСС; ранние |
поздние урежения |
|
|
урежения |
|
|
|
|
(20-30 с) |
Второй |
БЧСС |
110-170 |
Брадикардия |
|
в минуту |
|
(90-110) |
|
МКЧСС |
2-8 |
Периодическая |
|
|
|
монотонность |
|
в минуту |
|
|
|
Реакция на потугу |
Ранние урежения (до 80 в |
Поздние урежения (до 60 |
|
|
минуту); |
в минуту); |
|
|
W-образные вариабельные |
W-образные |
|
|
урежения (до 75-85 в |
вариабельные урежения |
|
|
минуту); |
(до 60 в минуту) |
|
|
кратковременные учащения |
|
|
|
(до 180 в минуту) |
|
Выраженные
признаки
гипоксии
Брадикардия (менее 100)
Стойкая монотонность (0-2)
Длительные поздние
урежения
(31-50 с)
Брадикардия (менее 100
с прогрессирующим падением частоты);
тахикардия (более 180) Стойкая
монотонность;
выраженная аритмия Длительные
поздние урежения (до 50
в минуту);
длительные W-образные вариабельные урежения (до 40 в минуту)
При использовании кардиотокографии во время родов необходима постоянная оценка сердечной деятельности плода на всем их протяжении.
Ультразвуковое сканирование (эхография). Ультразвуковое исследование (УЗИ) является в настоящее время единственным высокоинформативным, безвредным и неинвазивным методом, позволяющим объективно наблюдать за развитием эмбриона с самых ранних этапов и проводить динамическое наблюдение за состоянием плода. Метод не требует специальной подготовки беременной. В акушерской практике используют трансабдоминальное и трансвагинальное сканирование.
Установление беременности и оценка ее развития в ранние сроки являются важнейшими задачами ультразвуковой диагностики в акушерстве (рис. 6.21).

Рис. 6.21. Эхограмма. Беременность малого срока
Диагностика маточной беременности при УЗИ возможна с самых ранних сроков. С 3-й недели в полости матки начинает визуализироваться плодное яйцо в виде эхонегативного образования округлой или овоидной формы диаметром 5-6 мм. В 4-5 нед возможно выявление эмбриона - эхопозитивной полоски размером 6-7 мм. Головка эмбриона идентифицируется с 8-9 нед в виде отдельного анатомического образования округлой формы средним диаметром 10-11 мм.
Наиболее точным показателем срока беременности в I триместре является копчико-теменной размер (КТР) (рис. 6.22). Когда эмбрион еще не виден или выявляется с трудом, для определения срока беременности целесообразно использовать средний внутренний диаметр плодного яйца.

Рис. 6.22. Определение копчико-теменного размера эмбриона/плода
Оценка жизнедеятельности эмбриона в ранние сроки гестации основывается на регистрации его сердечной деятельности и двигательной активности. При УЗИ регистрировать сердечную деятельность эмбриона можно с 4-5-й недели. Частота сердечных сокращений постепенно увеличивается с 150-160 в минуту в 5-6 нед. до 175-185 в минуту в 7-8 нед с последующим снижением до 150-160 в минуту к 12 нед. Двигательная активность выявляется с 7-8 нед.
При изучении развития плода во II и III триместрах беременности измеряют бипариетальный размер и окружность головки, средний диаметр грудной клетки, диаметры или окружность живота, а также длину бедренной кости, при этом определяют предполагаемую массу плода (рис. 6.23).
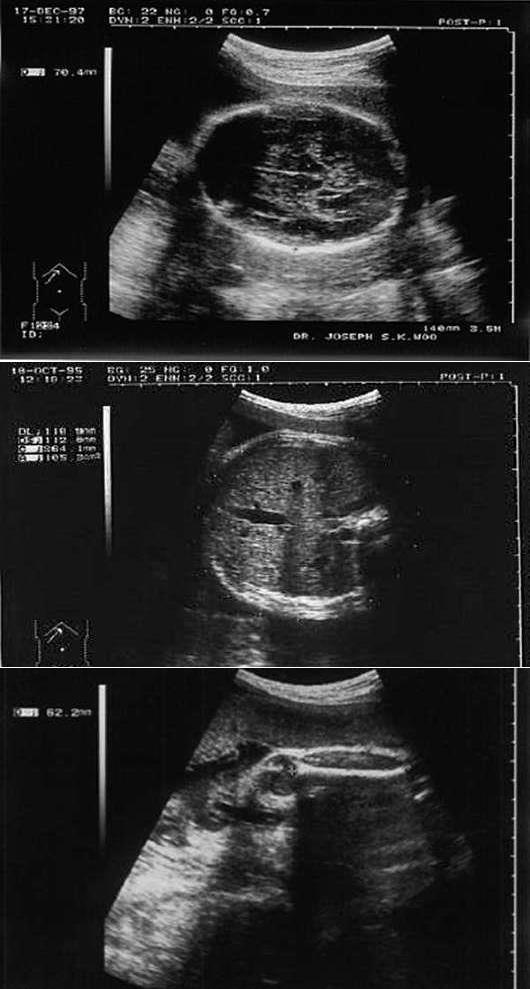

Рис. 6.23. Фетометрия (А - определение бипариетального размера и окружности головки плода, Б - определение окружности живота плода, В - определение длины бедренной кости)
С применением современной ультразвуковой аппаратуры стала возможна оценка деятельности различных органов и систем плода. Можно антенатально диагностировать большинство врожденных пороков развития. Для их детальной оценки используют трехмерную эхографию, дающую объемное изображение.
УЗИ дает возможность точно установить локализацию, толщину и структуру плаценты. При сканировании в режиме реального времени, особенно при трансвагинальном исследовании, четкое изображение хориона можно получить с 5-6 нед беременности.
Важным показателем состояния плаценты является ее толщина с типичным ростом по мере прогрессирования беременности. К 36-37 нед рост плаценты прекращается. В дальнейшем при физиологическом течении беременности толщина плаценты уменьшается или остается на том же уровне, составляя 3,3-3,6 см.
Ультразвуковые признаки изменений в плаценте по мере прогрессирования беременности определяют по степени ее зрелости по P. Grannum (табл. 6.3, рис. 6.24).

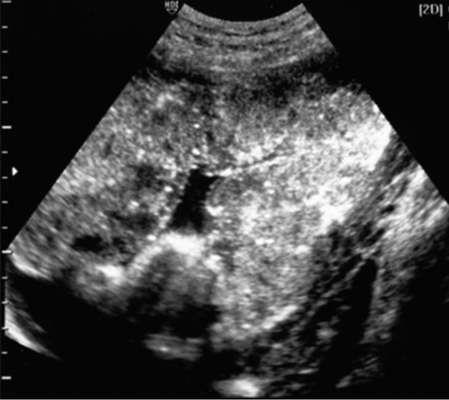
Рис. 6.24. Ультразвуковая картина степеней зрелости плаценты (А - "0" степень, Б - 1 степень, В - 2 степень, Г - 3 степень)
Таблица 6.3. Ультразвуковые признаки степени зрелости плаценты
Степень |
Хориальная |
Паренхима |
Базальный |
зрелости |
мембрана |
|
слой |
плаценты |
|
|
|
0 |
Прямая, гладкая |
Гомогенная |
Не идентифицируется |
I |
Слегка волнистая |
Небольшое количество |
Не идентифицируется |
|
|
эхогенных зон |
|
II |
С углублениями |
Линейные эхогенные |
Линейное расположение |
|
|
уплотнения |
небольших эхогенных зон |
|
|
|
(базальный пунктир) |
III |
С углублениями, |
Округлые уплотнения с |
Большие и отчасти слившиеся |
|
достигающими |
разрежениями в |
эхогенные зоны, дающие |
|
базального слоя |
центре |
акустическую тень |
Допплерометрическое исследование кровотока в системе мать-плацента-
плод. Существу-ют количественный и качественный методы оценки допплерограмм кровотока в исследуемом сосуде. В акушерской практике широко применяется качественный анализ. Основное значение при этом имеет не абсолютная величина скорости движения крови, а соотношение скоростей кровотока в систолу (С) и диастолу (Д). Наиболее часто используют систоло-диастолическое отношение (СДО), пульсационный индекс (ПИ), для вычисления которого дополнительно учитывают среднюю скорость кровотока (ССК), а также индекс резистентности (ИР) (рис. 6.25).
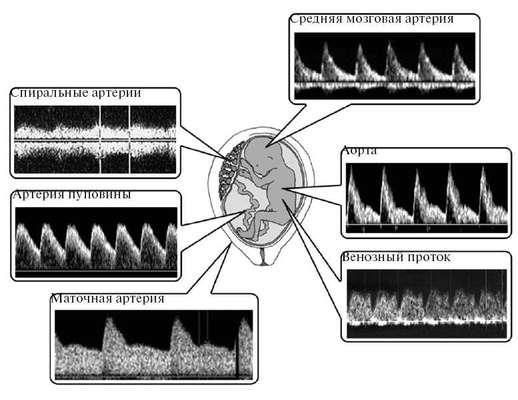
Рис. 6.25. Допплерометрия кровотока в системе мать-плацента-плод
Наибольшую практическую ценность во время беременности имеет исследование маточноплацентарного кровотока: в маточных артериях, их ветвях (спиральных, аркуатных, радиальных) и артерии пуповины, а также плодовой гемодинамики: в аорте и церебральных сосудах плода. В настоящее время важное значение приобрело исследование венозного кровотока у плода в ductus venosus.
На протяжении неосложненной беременности постепенное снижаются показатели периферического сосудистого сопротивления, что выражается уменьшением индексов кровотока.
Повышение сосудистого сопротивления, проявляющееся в первую очередь снижением диастолического компонента кровотока, приводит к увеличению указанных индексов.
В акушерской практике используют также допплерэхокардиографию плода. Наибольшее практическое значение она имеет при диагностике врожденных пороков сердца.
Цветное допплеровское картирование (ЦДК) - совмещение двухмерной эхоимпульсной информации и цветовой информации о скоростях потоков крови в исследуемых органах. Высокая разрешающая способность приборов позволяет визуализировать и идентифицировать мельчайшие сосуды микроциркуляторного русла. Это делает метод незаменимым в диагностике сосудистой патологии, в частности, для выявления ретроплацентарного кровотечения; сосудистых изменений в плаценте (ангиома), их анастомозов, приводящих к обратной артериальной перфузии у близнецов, обвития пуповины. Кроме того, метод позволяет оценить пороки развития сердца и внутрисердечные шунты (из правого желудочка в левый через дефект межжелудочковой перегородки или регургитация через клапан), идентифицировать анатомические особенности сосудов плода, особенно малого калибра (почечные артерии, виллизиев круг в головном мозге плода). ЦДК обеспечивает возможность исследования кровотока в ветвях маточной артерии (вплоть до спиральных артерий), терминальных ветвях артерии пуповины, межворсинчатом пространстве.
Определение биофизического профиля плода. Ультразвуковые приборы, работающие в режиме реального времени, позволяют не только осуществлять оценку анатомических особенностей плода, но и получать достаточно полную информацию о его функциональном состоянии. В настоящее время для оценки внутриутробного состояния плода применяют так называемый биофизический профиль плода (БФПП). Большинство авторов включают в это понятие данные нестрессового теста и показатели, определяемые при ультразвуковом сканировании в режиме реального времени: дыхательные движения, двигательную активность, тонус плода, объем околоплодных вод, степень зрелости плаценты (табл. 6.5).
Параметры |
2 балла |
1 балл |
0 баллов |
Нестрессовый |
5 и более |
От 2 до 4 акцелераций с |
1 акцелерация и менее |
тест |
акцелераций с |
амплитудой не менее 15 |
за 20 мин |
|
амплитудой не |
в минуту и |
|
|
менее 15 в минуту и |
продолжительностью не |
|
|
продолжительность |
менее 15 с, связанные с |
|
|
ю не менее 15 с, |
движениями плода за 20 |
|
|
связанные с |
мин |
|
|
движениями плода |
|
|
|
за 20 мин |
|
|
Двигательная |
Не менее 3 |
1 или 2 |
Отсутствие |
активность |
генерализованных |
генерализованных |
генерализованных |
плода |
движений в течение |
движения плода в |
движений плода в |
|
30 мин |
течение 30 мин |
течение 30 мин |
Дыхательные |
Не менее 1 эпизода |
Не менее 1 эпизода |
Отсутствие дыхательных |
движения плода |
дыхательных |
дыхательных движений |
движений или |
|
движений |
продолжительностью от |
дыхательные движения |
|
продолжительность |
30 до 60 с за 30 мин |
продолжительностью |
|
ю не менее 60 с за |
|
менее 30 с за 30 мин |
|
30 мин |
|
|
Мышечный |
1 эпизод |
Не менее 1 эпизода |
Конечности в разогнутом |
тонус |
возвращения |
возвращения |
положении |
|
конечностей плода |
конечностей плода из |
|
плода |
из разогнутого в |
разогнутого в согнутое |
|
|
согнутое положение |
|
|
|
и более |
положение |
|
Количество |
Вертикальный |
2 кармана и более |
Карман околоплодных |
околоплодных |
карман свободного |
околоплодных вод |
вод менее 1 см |
вод |
участка вод 2-8 см |
величиной 1-2 см |
|
Степень |
Соответствует |
- |
III степень зрелости в |
|
гестационному |
|
сроке до 37 нед |
зрелости |
сроку |
|
|
плаценты |
|
|
|
Таблица 6.5. Критерии оценки БФПП
Высокие чувствительность и специфичность БФПП объясняются сочетанием маркеров острого (нестрессовый тест, дыхательные движения, двигательная активность и тонус плода) и хронического (объем околоплодных вод, степень зрелости плаценты) нарушения состояния плода. Реактивный НСТ даже без дополнительных данных указывает на удовлетворительное
