
Sportivnaya_meditsina
.pdf
Глава 4. Врачебно-педагогический контроль за занимающимися физической культурой и спортом |
103 |
утомляемость, недомогание, субфебрильная температура тела, боль в суставах, потливость, ухудшение сна, головная боль, боль в области сердца, нарушения ритма сердца, невротические состояния и др.
Учитывая сказанное, целенаправленное выявление очагов хронической инфекции и их санация являются одним из важных аспектов первичного и ежегодных углубленных медицинских обследований спортсменов.
4.1.2.3. Принципы допуска к занятиям спортом лиц с пограничными состояниями
Пограничное состояние - состояние, которое может как приобретать, так и не приобретать основные признаки болезни. Последнее зависит от:
-степени выраженности морфологических или функциональных изменений;
-индивидуального характера реакции организма на их наличие;
-внешних условий, провоцирующих или не провоцирующих их проявление.
Из многообразия пограничных состояний применительно к практике спортивной медицины особое значение имеют:
•предгипертонические состояния;
•клинико-электрокардиографические синдромы предвозбуждения желудочков, при которых вероятно (но не обязательно) возникновение серьезных нарушений ритма сердца;
•проявления дисплазии соединительной ткани.
Предгипертоническиесостояния. Гипертоническая болезнь, названная «болезнью цивилизации», в настоящее время занимает одну из первых строк в структуре заболеваемости и смертности населения во всех экономически развитых странах. На долю смертности от болезней системы кровообращения, включая гипертоническую болезнь, согласно отечественной статистике, приходится более 50% всего массива смертности. Данная проблема особенно актуальна, поскольку в по-
следние годы наблюдается прогрессирующее увеличение заболеваемости и смертности от болезней системы кровообращения в детском и подростковом возрасте.
В связи с этим особого внимания в аспекте допуска к занятиям спортом заслуживают так называемые гиперреакторы
ипредгипертоники.
Применительно к взрослым - это лица с цифрами систолического АД в состоянии покоя 130-139 и диастолического - 85-89 мм рт.ст., а также неадекватной реакцией на прессорные пробы (холодовая, с задержкой дыхания и физической нагрузкой - см. главу 3).
У детей и подростков для точного диагностирования артериальной гипертензии используют перцентильные распределения показателей АД с учетом возраста, пола и длины тела, представленные в табл. 4.1.
Нормальное АД соответствует значениям систолического и диастолического АД, не попадающим в 10 и 90 перцентили, «высокое нормальное»- - находится между 90-м и 94-м перцентилем, повышенное АД имеет значения выше 95-го перцентиля.
Выявление повышенного артериального давления в первую очередь ставит задачу определить, является ли гипертензия первичной (эссенциальной) или вторичной (симптоматической). Согласно критериям Всемирной организации здравоохранения, под термином «первичная», или «эссенциальная», артериальная гипертензия подразумевается высокое АД при отсутствии очевидной причины его появления. Под термином «вторичная», или «симптоматическая», артериальная гипертензия - повышение АД, причина которого может быть выявлена.
Структура причин, вызывающих артериальную гипертензию, резко отличается в разные периоды детства. У детей раннего и дошкольного возраста повышение артериального давления как правило имеет вторичный симптоматический характер. Наиболее частыми причинами в дан-

104 |
|
|
|
|
|
|
|
|
|
|
|
|
Спортивная медицина |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Таблица 4.1 |
|
|
Величины АД, соответствующие 90 и 95 центилю в зависимости |
|
|||||||||||||
|
|
|
|
от возраста и перцентиля роста |
|
|
|
|
|
||||||
Возраст |
Перцентиль |
|
|
Систолическое |
АД |
|
|
|
Диастолическое |
АД |
|
||||
(лет) |
АД |
в соответствии с перцентилем роста |
|
в соответствии с перцентилем роста |
|||||||||||
|
|
5 |
10 |
25 |
50 |
75 |
90 |
95 |
5 |
10 |
25 |
50 |
75 |
90 |
95 |
|
|
|
|
|
|
Мальчики |
|
|
|
|
|
|
|
||
1 |
90 |
94 |
95 |
97 |
98 |
100 |
102 |
102 |
50 |
51 |
52 |
53 |
54 |
54 |
55 |
|
95 |
98 |
99 |
101 |
102 |
104 |
106 |
106 |
55 |
55 |
56 |
57 |
58 |
59 |
59 |
2 |
90 |
98 |
99 |
100 |
102 |
104 |
105 |
106 |
55 |
55 |
56 |
57 |
58 |
59 |
59 |
|
95 |
101 |
102 |
104 |
106 |
108 |
109 |
110 |
59 |
59 |
60 |
61 |
62 |
63 |
63 |
3 |
90 |
100 |
101 |
103 |
105 |
107 |
108 |
109 |
59 |
59 |
60 |
61 |
62 |
63 |
63 |
|
95 |
104 |
05 |
107 |
109 |
111 |
112 |
113 |
63 |
63 |
64 |
65 |
66 |
67 |
67 |
4 |
90 |
102 |
103 |
105 |
107 |
109 |
110 |
111 |
62 |
62 |
63 |
64 |
65 |
66 |
66 |
|
95 |
106 |
107 |
109 |
111 |
113 |
114 |
115 |
66 |
67 |
67 |
68 |
69 |
70 |
71 |
5 / |
90 |
104 |
105 |
106 |
108 |
110 |
112 |
112 |
65 |
65 |
66 |
67 |
68 |
69 |
69 |
|
95 |
108 |
109 |
110 |
112 |
114 |
115 |
116 |
69 |
70 |
70 |
71 |
72 |
73 |
74 |
6 |
90 |
105 |
106 |
108 |
110 |
111 |
113 |
114 |
67 |
68 |
69 |
70 |
70 |
71 |
72 |
|
95 |
109 |
110 |
112 |
114 |
115 |
117 |
117 |
72 |
72 |
73 |
74 |
75 |
76 |
76 |
7 |
90 |
106 |
107 |
109 |
111 |
113 |
114 |
115 |
69 |
70 |
71 |
72 |
72 |
73 |
74 |
|
95 |
110 |
111 |
113 |
115 |
116 |
118 |
119 |
74 |
74 |
75 |
76 |
77 |
78 |
78 |
8 |
90 |
107 |
108 |
110 |
112 |
114 |
115 |
116 |
71 |
71 |
72 |
73 |
74 |
75 |
75 |
|
95 |
111 |
112 |
114 |
116 |
118 |
119 |
120 |
75 |
76 |
76 |
77 |
78 |
79 |
80 |
9 |
90 |
109 |
110 |
112 |
113 |
115 |
117 |
117 |
72 |
73 |
73 |
74 |
75 |
76 |
77 |
|
95 |
113 |
114 |
115 |
117 |
119 |
121 |
123 |
76 |
77 |
78 |
79 |
80 |
80 |
81 |
10 |
90 |
98 |
99 |
100 |
102 |
104 |
105 |
106 |
73 |
74 |
74 |
75 |
76 |
77 |
78 |
|
95 |
101 |
102 |
104 |
106 |
108 |
109 |
110 |
77 |
78 |
79 |
80 |
80 |
81 |
82 |
11 |
90 |
100 |
101 |
103 |
105 |
107 |
108 |
109 |
74 |
74 |
75 |
76 |
77 |
78 |
78 |
|
95 |
104 |
105 |
107 |
109 |
111 |
112 |
113 |
78 |
79 |
79 |
80 |
81 |
82 |
83 |
12 |
90 |
102 |
103 |
105 |
107 |
109 |
110 |
111 |
75 |
75 |
76 |
77 |
78 |
78 |
79 |
|
95 |
106 |
107 |
109 |
111 |
113 |
114 |
115 |
79 |
79 |
80 |
81 |
82 |
83 |
83 |
13 |
90 |
104 |
105 |
106 |
108 |
110 |
112 |
112 |
75 |
76 |
76 |
77 |
78 |
79 |
80 |
|
95 |
108 |
109 |
110 |
112 |
114 |
115 |
116 |
79 |
80 |
81 |
82 |
83 |
83 |
84 |
14 |
90 |
105 |
106 |
108 |
110 |
111 |
113 |
114 |
76 |
76 |
77 |
78 |
79 |
80 |
80 |
|
95 |
109 |
110 |
112 |
114 |
115 |
117 |
117 |
80 |
81 |
81 |
82 |
83 |
84 |
85 |
15 |
90 |
106 |
107 |
109 |
111 |
113 |
114 |
115 |
77 |
77 |
78 |
79 |
80 |
81 |
81 |
|
95 |
110 |
111 |
113 |
115 |
116 |
118 |
119 |
81 |
79 |
83 |
83 |
84 |
85 |
86 |
16 |
90 |
107 |
108 |
110 |
112 |
114 |
115 |
116 |
79 |
82 |
80 |
81 |
82 |
82 |
83 |
|
95 |
111 |
112 |
114 |
116 |
118 |
119 |
120 |
83 |
83 |
84 |
85 |
86 |
87 |
87 |
17 |
90 |
128 |
129 |
131 |
133 |
134 |
136 |
136 |
81 |
81 |
82 |
83 |
84 |
85 |
85 |
|
95 |
132 |
133 |
135 |
136 |
138 |
140 |
140 |
85 |
85 |
86 |
87 |
88 |
89 |
89 |
|
|
|
|
|
|
Девочки |
|
|
|
|
|
|
|
|
|
1 |
90 |
97 |
98 |
99 |
100 |
102 |
103 |
104 |
53 |
53 |
53 |
54 |
55 |
56 |
56 |
|
95 |
101 |
102 |
103 |
104 |
105 |
107 |
107 |
57 |
57 |
57 |
58 |
59 |
60 |
60 |
2 |
90 |
99 |
99 |
100 |
102 |
103 |
104 |
105 |
57 |
57 |
58 |
58 |
59 |
60 |
61 |
|
95 |
102 |
103 |
104 |
105 |
107 |
108 |
109 |
61 |
61 |
62 |
62 |
63 |
64 |
65 |
3 |
90 |
100 |
100 |
102 |
103 |
104 |
105 |
106 |
61 |
61 |
61 |
62 |
63 |
63 |
64 |
|
95 |
104 |
104 |
105 |
107 |
108 |
109 |
110 |
65 |
65 |
65 |
66 |
67 |
67 |
68 |
4 |
90 |
101 |
102 |
103 |
104 |
106 |
107 |
108 |
63 |
63 |
64 |
65 |
65 |
66 |
67 |
|
95 |
105 |
106 |
107 |
108 |
109 |
111 |
111 |
67 |
67 |
68 |
69 |
69 |
70 |
71 |
5 |
90 |
103 |
103 |
104 |
106 |
107 |
108 |
109 |
65 |
66 |
66 |
67 |
68 |
68 |
69 |
|
95 |
107 |
107 |
108 |
110 |
111 |
112 |
113 |
69 |
70 |
70 |
71 |
72 |
72 |
73 |
Глава4.Врачебно-педагогический |
контроль за занимающимися физической культурой |
и спортом |
|
|
105 |
||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
продолжениетабл.4.1 |
|||
Возраст |
Перцентиль |
|
|
Систолическое |
АД |
|
|
|
Диастолическое |
АД |
|
||||
(лет) |
АД |
в соответствии с перцентилем роста |
|
в соответствии с перцентилем роста |
|||||||||||
|
|
5 |
10 |
25 |
50 |
75 |
90 |
95 |
5 |
10 |
25 |
50 |
75 |
90 |
95 |
6 |
90 |
104 |
105 |
106 |
107 |
109 |
110 |
111 |
67 |
67 |
68 |
69 |
69 |
70 |
71 |
|
95 |
108 |
109 |
110 |
111 |
112 |
114 |
114 |
71 |
71 |
72 |
73 |
73 |
74 |
75 |
7 |
90 |
106 |
107 |
108 |
109 |
110 |
112 |
112 |
69 |
69 |
69 |
70 |
71 |
72 |
72 |
|
95 |
110 |
110 |
112 |
113 |
114 |
115 |
116 |
73 |
73 |
73 |
74 |
75 |
76 |
76 |
8 |
90 |
108 |
109 |
110 |
111 |
112 |
113 |
114 |
70 |
70 |
71 |
71 |
72 |
73 |
74 |
|
95 |
112 |
112 |
113 |
115 |
116 |
117 |
118 |
74 |
74 |
75 |
75 |
76 |
77 |
78 |
9 |
90 |
110 |
110 |
112 |
113 |
114 |
115 |
116 |
71 |
72 |
72 |
73 |
74 |
74 |
75 |
|
95 |
114 |
114 |
115 |
117 |
118 |
119 |
120 |
75 |
76 |
76 |
77 |
78 |
78 |
79 |
10 |
90 |
112 |
112 |
114 |
115 |
116 |
117 |
118 |
73 |
73 |
73 |
74 |
75 |
76 |
76 |
|
95 |
116 |
116 |
117 |
119 |
120 |
121 |
122 |
77 |
77 |
77 |
78 |
79 |
80 |
80 |
11 |
90 |
114 |
114 |
116 |
117 |
118 |
119 |
120 |
74 |
74 |
75 |
75 |
76 |
77 |
77 |
|
95 |
118 |
118 |
119 |
121 |
122 |
123 |
124 |
78 |
78 |
79 |
79 |
80 |
81 |
81 |
12 |
90 |
116 |
116 |
118 |
119 |
120 |
121 |
122 |
75 |
75 |
76 |
76 |
77 |
78 |
78 |
|
95 |
120 |
120 |
121 |
123 |
124 |
125 |
126 |
79 |
79 |
80 |
80 |
81 |
82 |
82 |
13 |
90 |
118 |
118 |
119 |
121 |
122 |
123 |
124 |
76 |
76 |
77 |
78 |
78 |
79 |
80 |
|
95 |
121 |
122 |
123 |
125 |
126 |
127 |
128 |
80 |
80 |
81 |
82 |
82 |
83 |
84 |
14 |
90 |
119 |
120 |
121 |
122 |
124 |
125 |
126 |
77 |
77 |
78 |
79 |
79 |
80 |
81 |
|
95 |
123 |
124 |
125 |
126 |
128 |
129 |
130 |
81 |
81 |
82 |
83 |
83 |
84 |
85 |
15 |
90 |
121 |
121 |
122 |
124 |
125 |
126 |
127 |
78 |
78 |
79 |
79 |
80 |
81 |
82 |
|
95 |
124 |
125 |
126 |
128 |
129 |
130 |
131 |
82 |
82 |
83 |
83 |
84 |
85 |
86 |
16 |
90 |
122 |
122 |
123 |
125 |
126 |
127 |
128 |
79 |
79 |
79 |
80 |
81 |
82 |
82 |
|
95 |
125 |
126 |
127 |
128 |
130 |
131 |
132 |
83 |
83 |
83 |
84 |
85 |
86 |
86 |
17 |
90 |
122 |
123 |
124 |
125 |
126 |
128 |
128 |
79 |
79 |
79 |
80 |
81 |
82 |
82 |
|
95 |
126 |
126 |
127 |
129 |
130 |
131 |
132 |
83 |
83 |
83 |
84 |
85 |
86 |
86 |
ном случае являются болезни почек, патология почечных сосудов, надпочечников и другие. Своевременная диагностика заболевания, вызвавшего у ребенка повышение артериального давления, имеет принципиальное значение, так как при некоторых из них (поражение сосудов почки, опухоль надпочечников) возможно полное устранение артериальной гипертензии после проведения хирургического вмешательства.
В школьном и особенно подростковом возрасте структура артериальной гипертензии резко меняется: уменьшается представленность симптоматической артериальной гипертонии, и на первый план выступает первичная артериальная гипертония (80-90% случаев заболевания).
Удетей и подростков повышение АД
вбольшинстве случаев имеет нестойкий,
обратимый характер. В его основе лежит нарушение нейровегетативных регулирующих влияний, т.е. речь пока идет о нейроциркуляторной дистонии по гипертоническому типу.
Здесь могут быть выделены три подгруппы:
1)дети с феноменом «гипертонии на белый халат»;
2)дети с лабильной формой гиперто-
нии;
3)дети со стабильной формой гипертонии.
Удетей с «феноменом гипертонии на белый халат» имеются только кратковременные подъемы АД во время обследования ребенком врачом. В спокойной же обстановке уровень АД у таких детей не отклоняется от нормы. Для разделения лабильной и стабильной форм артериальной

1 0 6 |
Спортивная медицина |
гипертонии необходимо суточное мониторирование АД.
| ОБРАТИТЕ ВНИМАНИЕ!
! Особую группу риска составляют дети и подростки,имеющиенаследственнуюпред- 5расположенность к гипертонической бо- \ лезни.
Вопросы экспертизы при допуске к занятиям спортом детей и подростков с «феноменом гипертонии на белый халат» и лабильной формой гипертонии - необходимо иметь в виду, что им не показаны следующие виды спорта:
•предполагающие использование статических нагрузок (тяжелая атлетика, борьба и т.п.);
•связанные с частой микротравматизацией головного мозга и шейного отдела позвоночника (бокс, кикбоксинг, борьба, восточные единоборства);
•требующие значительного увеличения массы тела (атлетическая гимнастика, культуризм, тяжелая атлетика, отдельные виды легкой атлетики).
Приоритетными для подобных детей являются циклические виды спорта, направленные на преимущественное развитие выносливости.
При этом необходимо проведение специальных бесед с родителями о необходимости снижения у подобных детей калорийности питания, в частности, потребления жиров примерно на у3 от условной нормы, а также некоторое ограничение поваренной соли на фоне повышенного содержания продуктов, богатых калием калий (фасоль, горох, картофель, щавель, хрен, абрикосы, черная смородина, петрушка, редька).
Стабилизация цифр артериального давления на уровне 95-го перцентиля для соответствующих ростовых показателей должна служить основанием для прекращения активных занятий спортом и перехода на оздоровительные формы физической культуры.
Когда же речь идет о квалифицированных спортсменах с лабильной формой артериальной гипертонии, решение вопроса о продолжении тренировочных занятий возможно только при условии проведения всестороннего клинического и инструментального обследования, обязательно включающего ЭКГ с нагрузкой и ЭхоКГ. В тех случаях, когда ЭхоКГ не выявляет признаков выраженной гипертрофии и (или) нарушений диастолической функции, а при пробе с нагрузкой не выявляются патологические типы реакции аппарата кровообращения и аритмии сердца, может быть разрешено продолжение тренировок при условии постоянного врачебного наблюдения.
Лица со стойкой артериальной гипертензией не должны заниматься спортом. Ошибочной и опасной является тактика, в соответствии с которой спортсмен с артериальной гипертензией продолжает тренироваться и участвует в соревнованиях, получая препараты, направленные на снижение АД. Такой подход чреват серьезными осложнениями, вплоть до внезапной смерти во время тренировок или соревнований (Земцовский Э. В., 1995).
Клинико-электрокардиографические синдромы предвозбуждения желудочков Вольфа-Паркинсона-Уайта (WPW) и Клерк-Леви-Кристеско (CLC). Диагноз синдромов предвозбуждения желудочков ставится на основании типичных электрокардиографических изменений. В настоящее время накоплен большой материал, свидетельствующий об их ауто- сомно-доминантном типе наследования.
Клинико-электрокардиографические синдромы предвозбуждения желудочков обусловлены существованием дополнительных проводящих путей и могут проявляться (или не проявляться на протяжении всей жизни - в этом случае они носят название не синдромы, а феномены) тяжелыми трудно купируемыми пароксизмальными тахикардиями (частота сердечных сокращений в состоянии покоя - от 150 до 250 уд./мин).

Глава 4. Врачебно-педагогический контроль за занимающимися физической культурой и спортом |
107 |
Во время приступа тахикардии пациенты жалуются на резкую слабость, головокружение,потемнениевглазах,шумвушах,которые могут быть связаны со снижением АД вследствие уменьшения сердечного выброса и минутного объема кровообращения на фоне очень большой ЧСС. В ряде случаев они предъявляютжалобына чувство нехваткивоздуха, появление кардиалгии, парестезии или потливости.
Обморочные состояния при приступе - более редкое, но грозное осложнение, часто свидетельствующее о необходимости хирургического лечения.
Приступы могут заканчиваться развитием острого инфаркта миокарда.
Вопросыэкспертизы спортивной трудоспособности при обнаружении дополнительных проводящих путей, согласно мнению отечественных специалистов, в значительной мере определяются тем, на какой стадии занятия спортом выявлены нарушения и сопровождаются ли они пароксизмальными расстройствами ритма.
При наличии пароксизмальных нарушений ритмазанятия спортомдолжны быть запрещены независимо отхарактераэтих
расстройств и уровня квалификации спортсменов. Лечение подобных больных находится в компетенции специалистакардиолога.
Если же пароксизмальные нарушения ритма отсутствуют, но факт функционирования дополнительных проводящих путей (феномены Ty°W или укороченного интервала P-Q) установлен, то подход зависит от уровня квалификации спортсмена.
На стадии спортивного отбора функционирование дополнительных проводящих путей является основанием для отстранения от занятий спортом и рекомендаций заниматься оздоровительными физическими тренировками.
В случае же выявления дополнительных функционирующих проводящих путей у спортсменов, достигших высокого уровня спортивного мастерства, вопрос о возможности дальнейших занятий спор-
том решается после специального медицинского обследования (Земцовский Э.В., 1995).
IЗАПОМНИТЕ!
СиндромыWPWuCLCопаснывпланевозникновениятяжелых,труднокупируемыхпароксизмальныхтахикардии,когдаЧССвсостояниипокояможетдостигать250уд/мин.
Дисплазия соединительной ткани - аномалия тканевой структуры, в основе возникновения которой лежит генетически обусловленное нарушение соотношения между содержанием коллагенов различного типа (на сегодняшний день их насчитывается более 14).
Принято выделять дифференцированные (достаточно четко очерченные) и недифференцированные проявления дисплазии соединительной ткани. К первым относятся синдромы Марфана, гипермобильности суставов и несовершенный остеогенез. Среди недифференцирован-
ных - синдром соединительнотканной
дисплазии сердца - пролапс клапанов,
аневризмы межпредсердной перегородки и синусов Вальсальвы, аномально расположенные хорды, а также другие проявления соединительнотканных дисплазии: в ортопедии - нетравматические привычные вывихи и дисплазия тазобедренных суставов, в хирургии - грыжи различной локализации, в клинике внутренних болезней - опущение почек, в гинекологии - опущение стенок влагалища, в неврологии - аневризмы сосудов головного мозгаит.д.
Для экспресс-выявления синдрома дисплазии соединительной ткани рекомендуют использовать следующие маркеры.
•Длину тела более 95 центилей по перцентильной шкале.
•Относительное удлинение конечностей (частное от деления размаха рук на длину тела больше 1,03).
•Массу тела менее 10 центилей по перцентильной шкале.
108 |
Спортивная медицина |
• Индекс Варге меньше нормы. [Индекс Варге рассчитывают по формуле:
ИВ = (масса тела, г /рост2, см) - (возраст, годы/100).
В норме индекс Варге равен или больше 1,5; у здоровых лиц в возрасте от 7 до 17 лет он существенно выше 1,5, а у здоровых в возрасте 21-55 лет превышает 2,0; при полном симптомокомплексе синдрома Марфана индекс Варге не достигает 1,3.]
•Переразгибание в коленных суставах более чем на 10°.
•Переразгибание в локтевых суставах более чем на 10°.
•Переразгибание кисти (при пассивном тыльном сгибании кисти она располагается параллельно предплечью).
•Признак большого пальца (при положении кисти под углом 90° к предплечью большой палец активно может быть приведен к предплечью).
•Признак запястья (при обхвате запястья первым и пятым пальцами последние заходят друг за друга).
•Второй палец кисти длиннее четвер-
того.
•Арахнодактилию (длинные, паукообразные пальцы).
Q Деформацию грудной клетки (воронкообразная или килевидная грудь, а также комбинированные дефекты при отклонении от передней поверхности грудной клетки более чем на 1 см).
•Изменения положения позвоночника во фронтальной плоскости в различных его отделах.
•Сглаженность (выпрямление) грудного кифоза.
•Грудной гиперкифоз.
•Поперечное плоскостопие (маркерами поперечного плоскостопия являются: а) деформация и «распластывание» переднего отдела стопы; б) отведение большого пальца внутрь; в) увеличение угла расхождения между пальцами.
•Продольное плоскостопие.
•Х- и О-образные ноги.
•Изменение формы пяток (девиация пяточной кости внутрь или наружу).
•Варикозное расширение вен.
•Близорукость.
•Подвывих хрусталика.
•Высокое небо.
•Атрофические полосы на коже в области поясницы, плеча, бедра или груди (если они не могут быть объяснены значительным изменением массы тела или другими физическими факторами).
•Пролапс митрального клапана и др.
I ЗАПОМНИТЕ!
Наличиешестииболеемаркеровдисплазии соединительнойтканиявляетсяпоказаниемдляконсультациикардиолога,проведенияэхокардиографииивключенияданного атлетавгруппуповышенногорискаповоз- I можностиразвития сердечно-сосудистой патологии и травмирования опорно-дви- !гательногоаппарата.
Синдром Марфана.
Лицасданнымсиндромоммогутвстретиться в числе отобранных для занятий всеми видами спорта, но чаще всего -ба- скетболом, волейболом, прыжками в высоту, длину, тройным, плаванием.
Впервые данный синдром был описан французским педиатром А.Марфаном. Клиническая картина синдрома Марфана проявляется весьма характерными и постоянными признаками поражения глаз, опорно-двигательного аппарата и сердечно-сосудистой системы. У некоторых пациентов встречайся поражение одной или двух систем. Большинство авторов признают его аутосомно-доминант- ный тип наследования.
При морфологическом исследовании наблюдаются расслоение средней оболочки крупных сосудов, разрыхление эндотелиального слоя, образование в эндотелиальном и субэндотелиальном слоях подушкообразных выступов в просвет сосуда. Эластический каркас аорты и легочного ствола развит слабо. Миокард - с дистрофическими изменениями, вакуолизацией, местами с резким набуханием волокон. В костной ткани - разрежен-

Глава 4. Врачебно-педагогический контроль за занимающимися физической культурой и спортом |
109 |
ность костных балок и неравномерное отложение извести; нарушена структура хрящевой ткани за счет образования коллагеновых пучков, расслаивающих межуточное вещество.
Для больных с синдромом Марфана характерны высокий рост, удлиненные пропорции тела, арахнодактилия (паукообразные пальцы), неловкостьдвижений, лицо треугольной формы, заостренное книзу, часто с печальным выражением близко посаженных глаз, заостренный нос, асимметричныйрисунокноздрей, искривление носовой перегородки, высокая переносица, большие ушные раковины, деформация грудной клетки и позвоночника, переразгибание суставов, плоскостопие. Со стороны сердечно-сосудистой системы часто диагностируются пролапс митрального и аортального клапанов, дефекты перегородки сердца, расширение или даже аневризма (выпячивание) аорты. Аневризмы возможны не только в различных отделах аорты, но и в крупных
ветвях легочной артерии, сонных, бедрен-
ных, лучевых, локтевых артериях и других периферических сосудах. Патология
органа зрения может выражаться в близорукости, подвывихе хрусталика и др. Характерны повышенная эластичность кожи, легкое образование кровоподтеков, кровотечений, недоразвитость скелетной мускулатуры.
Кроме поражения скелета, глаз и собственно сердечно-сосудистой системы, диффузное нарушение соединительной ткани может обусловить развитие паховых и диафрагмальных грыж, поражение легких - спонтанный пневмоторакс и др.
Внекоторых случаях характерный симптомокомплекс развивается относительно поздно и его впервые распознают у лиц, прошедших службу в армии, активно занимающихся спортом, беременных.
Взависимости от выраженности вышеперечисленных признаков синдрома Марфана он подразделяется на 2 типа: астенический (преимущественно детский) и неастенический.
На фоне длительного латентного течения лица с синдромом Марфана могут на протяжении многих лет активно заниматься спортом и внезапно погибнуть от разрыва аневризмщ аорты или ее расслоения. Даже при выраженной форме синдрома Марфана многие лица обладают большой физической выносливостью в сочетании с волевым характером и высоким интеллектом.
ЗАПОМНИТЕ!
Нераспознанный неастенический синдром Марфана может стать причиной внезапной смерти спортсмена.
Средняя продолжительность жизни больных с синдромом Марфана составляет от у2 Д° 2/з средней продолжительности жизни в популяции. Основные причины смерти - разрыв расслаивающей аневризмы аорты и застойная сердечная недостаточность. По данным Магоп и соавт. (1980), проанализировавших 29 случаев внезапной смерти среди молодых (от 13 ДО 30 лет, средний возраст 19 лет) хорошо тренированных атлетов, в двух случаях причиной внезапной смерти явился разрыв аорты на фоне синдрома Марфана.
Вопросы экспертизы. При подозрении на синдром Марфана (дети высокого роста, занимающиеся такими видами спорта, как баскетбол, волейбол, прыжки в высоту, астенического телосложения, с плоской грудной клеткой, деформацией грудной клетки и др.) должно быть проведено медико-генетическое консультирование. Лица с синдромом Марфана к занятиям спортом не допускаются.
Синдром гипермобильности суставов. Лиц с умеренно выраженным вариантом этого синдрома нередко отбирают для занятий спортивной и художественнойгимнастикой,акробатикой,прыжками на батуте, плаванием.
Впервые повышенную подвижность суставову людей отметил Гиппократ. В 1891 г. московский врач А.Н. Черногубов назасе-

1 1 0 |
Спортивная медицина |
дании Московского дерматовенерологического общества сделал сообщение о своеобразном заболевании, симптомами которого были повышенная растяжимость кожи, разболтанность суставов со склонностью к их подвывихам, хрупкость сосудов и легкая ранимость кожи, что было расценено как проявление системной неполноценности соединительной ткани. После описаний Элерсав 1901 г. и Данлов 1908 г. это заболевание было названо синдромом Элерса-Данло («гиперэластическая кожа», «каучуковый человек»).
В настоящее время убедительно доказана наследственная предрасположенность к возникновению гипермобильности суставов и синдрома гипермобильности.
Этиология и патогенез гипермобильности суставов окончательно не выяснены. Существует предположение о ее связи с изменением структуры и соотношения различных типов коллагена (уменьшение количества «толстых» и увеличение «тонких» коллагеновых волокон).
С возрастом гипермобильность уменьшается, особенно быстро в детстве.
Лица с гипермобильностью суставов предрасположены к возникновению различных мышечно-скелетных изменений, в частности болей в суставах, вывихов суставов, воспалений синовиальной оболочки, повреждений связок, сухожилий и менисков, синдрома «шатающейся спины», остеохондроза позвоночника. Кроме того, у них достоверно чаще обнаруживаются пролапс митрального клапана, варикозное расширение вен нижних конечностей, грыжи, переломы костей, у женщин - опущение матки, нарушения менструального цикла, невынашивание беременности.
Характерны также увеличенная эластичность и истончение кожи, кровоподтеки вследствие хрупкости артериальной сосудистой стенки, мышечная гипотония, опущение века, косоглазие. Встречаются патология толстого кишечника, легких, мочевыводящих путей и желчного пузы-
ря (деформации, нарушения моторной функции).
У лиц женского пола чаще наблюдаются разлитая боль в пояснице и суставах (коленях, плечах, локтях, кистях рук) и пролапс митрального клапана, у лиц мужского пола - разрывы сухожилий, связок, повреждения менисков и межпозвоночных дисков.
Критериями диагностики синдрома гипермобильности суставов (по Carter, Wilkinson, 1964) являются:
1) возможность пассивного приведения I пальца кисти к предплечью;
2)пассивное переразгибание пальцев кисти так, что они располагаются параллельно предплечью;
3)переразгибание в локтевом суставе более 10°;
4)переразгибание в коленном суставе более 10°;
5)пассивное переразгибание стопы (оценивается субъективно).
В последующем вместо второго и пятого критериев в данную систему оценки были включены следующие признаки:
а) пассивное переразгибание мизинца более 90°;
6) возможность коснуться пола ладонями при наклоне вперед с выпрямленными в коленных суставах ногами.
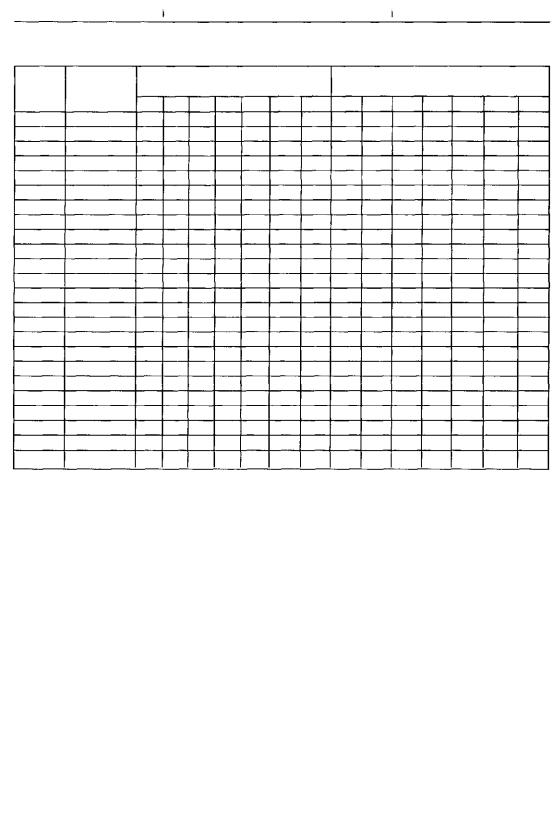
Таким образом, данные критерии включают 4 парных признака и 1 непарный (каждый признак соответствует 1 баллу). Максимальная сумма баллов (9) соответствует генерализованной гипермобильности суставов, 5-8 баллов - выраженной гипермобильности, 3-4 балла - легкой гипермобильности (рис. 4.1.).
Вопросыэкспертизы. Лицам с синдромом гипермобильности суставов перед допуском к занятиям спортом в обязательном порядке должна быть сделана эхокардиография для исключения патологии сердца, в первую очередь пролапса митрального клапана. При отсутствии аномалий сердца они могут быть допущены к занятиям спортом, однако при работе с ними тренер всегда должен помнить
Глава 4. Врачебно-педагогический контроль за занимающимися физической культурой и спортом |
111 |
о том, что в подобных случаях необходимо обеспечить гармоничное развитие мышечной системы и только после этого переходить к специализированным нагрузкам.
Пролапс митрального клапана. Одними из частых проявлений соединительнотканной дисплазии являются малые аномалии развития сердца, которых в настоящее время насчитывается около 14. Основное место среди них занимает пролапс митрального клапана, представляющий собой патологическое состояние, при котором за счет слабости сухожильных хорд во время систолы происходит выбухание (пролабирование) створок митрального клапана в полость левого предсердия.
Чаще он наблюдается у лиц, страдающих астенией.
Различают врожденный (первичный) и приобретенный (вторичный) пролапс митрального клапана.
Врожденный пролапс митрального клапана может сочетаться с другими врожденными пороками сердца и сосудов, иными заболеваниями (например, болезнью Марфана) или же выступать в качестве изолированного заболевания.
Причинами приобретенного пролапса могутбытьмиокардит,перикардит,ишемическая болезнь сердца, инфаркт миокарда,травмыгруднойклетки,кардиохирургические операции и т.п.
По выраженности пролабирования выделяют три степени:
I степень > 3 мм;
II степень > 6 мм;
III степень > 9 мм. - - ^ „ Пролапс может протекать бессимптом-
но или сопровождаться определенными жалобами на головокружение, обмороки, чувство дискомфорта в грудной клетке, иногда - колющие или давящие боли в области сердца, общую слабость, учащенное сердцебиение, одышку, чувство страха смерти.
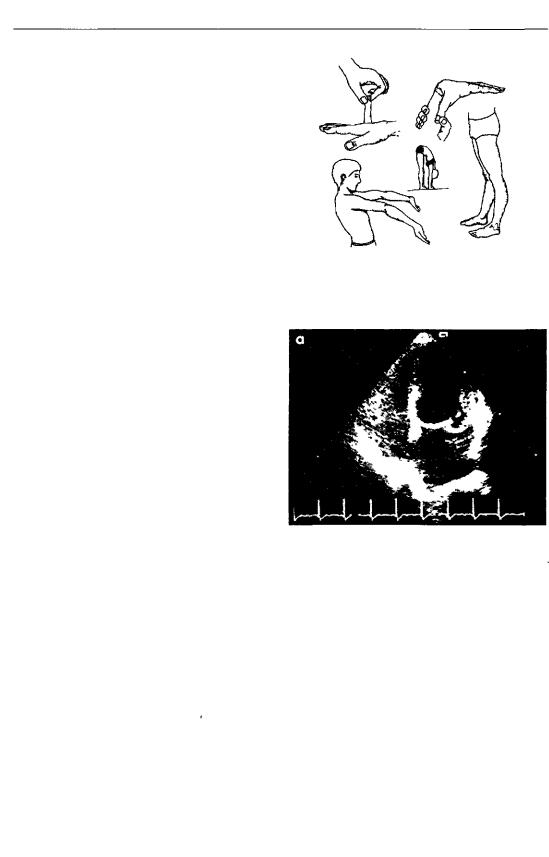
Основным методом диагностики пролапса митрального клапана является эхокардиография (рис. 4.2).
Рис. 4.1. Изменения объема движений при синдроме гипермобильностисуставов
Рис. 4.2. УЗИ сердца: пролапс митрального клапана
К возможным осложнениям пролапса митрального клапана относятся:
•инфекционный эндокардит (воспаление эндокарда);
•нарушения ритма сердца;
•тромбоэмболические осложнения (закупорка тромбом сосудов мозга);
•внезапная смерть.
Известны также случаи развития инфаркта миокарда у молодых людей (в том числе и спортсменов) с пролапсом митрального клапана при нормальных коронарных сосудах. В подобных ситуациях ишемию миокарда связывают с одним из трех факторов: сдавлением огибающей

112 |
Спортивная медицина |
ветви левой коронарной артерии пролабирующей створкой клапана или фиброзным кольцом, спазмом коронарных артерий или микроэмболами с поверхности пораженных створок.
Вопросы экспертизы. Для решения вопроса о допуске к занятиям спортом лиц с пролапсом митрального клапана необходим индивидуальный подход с учетом в каждом конкретном случае возраста, специфики вида спорта, спортивной квалификации и спортивного стажа. Необходимо иметь в виду, что прогноз ухудшаетсяпривыявлениипролапсамитрального клапана в детском возрасте.
Особого внимания заслуживают дети высокого роста, занимающиеся такими видами спорта, как баскетбол, волейбол, прыжки в высоту. У них нередко отмечаются признаки дисплазии соединительной ткани (астеническое телосложение, плоская грудная клетка, деформации грудной клетки и др.). В этих случаях необходимо проведение медико-генетиче- ских консультаций для исключения наследственной патологии (например, болезни Марфана).
К занятиям спортом могут быть допущены лица с нерезко выраженным (не выше I степени) первичным идиопатическим пролапсом митрального клапана при отсутствии:
а обратного тока крови больше +;
•структурных изменений клапанов;
•изменений на ЭКГ;
•ишемии миокарда в ходе велоэргометрического теста;
•патологической реакции на физическую нагрузку;
•нарушений ритма.
Травмоопасные виды спорта, независимо от степени пролапса, исключены.
Эти спортсмены требуют систематического врачебного наблюдения с проведением 1-2 раза в год эхокардиографии, велоэргометрического теста и суточного мониторирования ЭКГ. Следует иметь в виду также необходимость тщательной санации у них очагов хронической инфек-
ции (хронический тонзиллит, кариес зубов и др.), а при проведении любых хирургических вмешательств - профилактической антибактериальной терапии, учитывая возможность развития бактериального эндокардита.
Дополнительные хорды левого желудочка.Чаще всего дополнительные хорды обнаруживаются в левом желудочке в виде единичных образований, соединяющих межжелудочковую перегородку со свободной стенкой левого желудочка, но встречаются и множественные. Их локализация в полости левого желудочка отличается многообразием: ложные хорды могут соединять между собой головки папиллярных мышц или чаще одну из головок со свободной стенкой левого желудочка. Иногда ложные хорды соединяют различные участки свободной стенки левого желудочка, представляя собой в строго анатомическом смысле вариант сухожильных трабекул.
Ложные хорды представляют собой нитевидные структуры, как правило, имеющие сухожильное строение, реже содержащие внутри тонкий мышечный пучок. Показано, что дополнительные хорды левого желудочка содержат элементы проводящей системы сердца (клетки и волокна Пуркинье). В связи с этим в определенных ситуациях они служат дополнительными проводящими путями и как следствиемогутвызыватьжелудочковые аритмии вплоть до фибрилляции желудочков.
Основным методом их диагностики является эхокардиография.
Возможные осложнения - нарушения ритма сердца.
Вопросы экспертизы. Официально наличие дополнительных хорд левого желудочка не является противопоказанием для занятий спортом. Однако при этом необходимо иметь в виду следующее:
Q толерантность к физической нагрузке, определяемая на основе объема выполненной работы, у лиц женского пола с ложными хордами достоверно ниже, чем
