
(12)Женская половая система(Гистология)
.docxЖенская половая система.
Развитие женской половой системы.
Как и в мужском зародыше , первичные половые клетки (гоноциты) впервые появляются в стенке желточного мешка. Отсюда они мигрируют по кровеносным сосудам и внедряются в утолщение эпителия (половые шнуры) на поверхности первичной почки. Влияние окружающих эпителиоцитов, определяет направление дальнейшего развития гоноцитов – но теперь уже в сторону женских половых клеток. С этого момента половые клетки называются прооогониями, развитие половых клеток – оогенезом.
Таблица!!! (перепиши)
Яичник.
Яичник выполняет две функции – генеративную (оброзование зрелых женских половых клеток) и эндокринную (синтез женских половых гормонов). В репродуктивном периоде его строение претерпевает постоянные циклические изменения. Снаружи яичник одет покровным эпителием и состоит из коркового и мозгового вещества.
Оогенез ( за исключением завершающих этапов) проеткает в корковом веществе яичника и включается три фазы
-
Размножения
-
Роста
-
Созревания
Фаза размножения овогония происходит внутриутробно и завершается до рождения, поэтому на протяжении всей последующей жизни женщины яичник служит своеобразным хранилищем половых клеток и при хирургических операциях на нем требуется максимальное сохранение его коры, содержащей половые клетки. Большая часть образовавшихся внутриутробно половых клеток гибнет, меньшая вступает в фазу роста, превращаясь в первичные овоциты (тетраплоидные клетки) развитие которых блокируется на диплотенной стадии профазы первого деления мейоза. На стадии пахитены профазы ( как при сперматогенезе) происходит обмен сегментов хроматид, обеспечивающий генетическое разнообразие гамет.
Фаза роста овоцита складывается из двух периодов: малого и большого. Первый отмечается до полового созревания в отсутствие гормональной стимуляции; второй происходит только после него под воздействием фолликуло-стимулирующего гормона и характеризуется периодическим вовлечением фолликулов в циклическое развитие, завершающееся их созреванием. Длительность интервала до вовлечения фолликула в окончательное развитие может быть значительной (для некоторых более 45 лет), причем их половые клетки в течение этого времени подвергаются воздействию неблагоприятных факторов.
Фаза созревания начинается с возобновления деления первичных ооцитов в зрелых фолликулах непосредственно перед наступлением овуляции (выход яйцеклетки в брюшную полость). При первом делении созревания образуются вторичный овоцит ( с диплоидным содержанием ДНК) и мелкая почти лишенная цитоплазмы клетка – первое полярное тельце. Вторичный овоцит сразу же вступает во второе деление созревания, которое однако, останавливается в метафазе. При овуляции вторичный ооцит выделяется из яичника и поступает в маточную трубу, где в случае оплодотворения спермием завершает фазу созревания с образованием гаплоидной зрелой женской половой клетки (яйцеклетки) и второго полярного тельца. Полярные тельца нежизнеспособны и в дальнейшем разрушаются. В отсутствие оплодотворения половая клетка подвергается дегенерации на стадии вторичного овоцита.
Строение яичника взрослой женщины в репродуктивный период
С поверхности покрыт мезотелием, под которым располагается оболочка, образованная плотной соединительной тканью – белочной оболочкой. Под ней лежит корковое вещество, а в центре мозговое вещество. Мозговое вещество образовано рыхлой соединительной тканью, эпителиальным тяжами – остатки канальцев первичной почки. В корковом веществе большое количество кровеносных, лимфатических сосудов и нервных элементов. Основу (строму) коркового вещества образует рыхлая соединительная ткань. В строме в большом кол-ве располагаются различные фолликулы, желтые и белые тела на разных стадиях развития. В течение репродуктивного периода в яичнике происходит рост овоцита первого порядка в фолликуле.
Главный компонент коркового вещества это фолликулы находящиеся на различной стадии созревания. Каждый фолликул содержит одну женскую половую клетку, а также фолликулярные клетки эпителиальной природы. Последние лежат на базальной мембране, которая окружает фолликулярный эпителий с наружной стороны. Различают 4 вида фолликулы:
-
примордиальные
-
первичные
-
вторичные
-
третичные (граафовы пузырьки)
Примордиальные фолликулы – покоящиеся фолликулы от 30000-400000. Расположены в субкапсулярной зоне по размерам - самые мелкие. Фолликулярные клетки плоские, лежат вокруг половой клетки в один слой.
Первичные фолликулы ( проснувшиеся фолликулы), вступившие в созревание, по размеру крупнее примордиальных. Вокруг половой клетки появляется блестящая оболочка, образованная гликопротеинами и глюкозамингликанами. Фолликулярные клетки – кубической формы и лежат в 1-2 слоя.
Вторичные фолликулы. Следующая стадия фолликула, размера увеличивается еще больше. Их образование уже связано с гормональным фоном ( воздействие ФСГ). Под его влиянием фолликулярные эпителиоциты начинают усиленно делится. Фолликулярный эпителий становится многослойным, синтезирует фолликулярную жидкость, которая содержит эстрогены. В нем появляется одна или несколько мелких полостей, заполненных жидкостью. Вокруг фолликула формируется дополнительная оболочка тека. Причем, данный признак (наличие теки) появляется раньше, чем полости, и является определяющим при идентификации вторичного фолликула.
Третичный фолликул достигший своего максимального развития фолликул. По размеру – самый крупный и выпячивает поверхность яичника. Основной объем фолликула занят большой полость. С жидкость. Могут присутствовать также малые полости, еще не успевшие слиться с основной полостью. Как и вторичный фолликул окружен текальной оболочкой.
Строение теки – (покрышка вторичного и третичного фолликула) имеет два слоя –
-
внутренний слой а) содержит интерстициальные (текальные) клетки с округлым ядрами,б) в них происходят начальные стадии образования эстрогенных гормонов (конечные стадии протекают в фолликулярных клетках)
-
Наружный слой. Образован плотной волокнистой соединительной тканью. Клетки (фибробласты) имеют узкие ядра.
Кроме фолликулов в коре яичников могут присутствовать структуры, образующиеся из фолликулов
В менструальном цикле -> большая часть превращается в атрезирующие фолликулы > атретические тела > скопления интерстициальных клеток.
2 путь – а) половые клетки б) желтое тело (менструальное желтое тело или желтое тела беременности> белое тело (соединительнотканный рубец.
При образовании лютенизирующего гормона в гипофизе происходит разрыв фолликула и выходи из яичника половой клетки – овуляция. Половая клетки устремляется яицевод, где происходит деление и созревание ее. На месте лопнувшего фолликула происходит образование желтого тела. Его клетки продуцируют прогестерон.
Образование желтого тела.
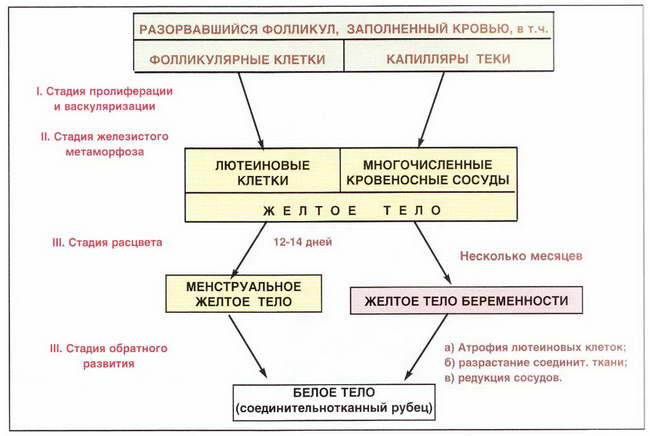 Фолликулы
разрываются, яйцеклетка выходит, фолликул
наполняется кровью
Фолликулы
разрываются, яйцеклетка выходит, фолликул
наполняется кровью
Фолликулярные клетки и текалютеоциты и начинается усиленно делится и происходи васкуляризация.
Процессе желеститого . . .. . .. . клеток фолликулярного эпителия образуются лютеиновые клетки. Они крупные округлые, с ячеистой цитоплазмой, содержат желтый пигмент (лютеин) и вырабатывают гормон прогестерон. Эти клетки лежат практически сплошной массой. Как и друге эндокринные образования, желтое тело содержит многочисленные кровеносные сосуды, врастающие из теки. Вокруг желтого тела – волокнистая соединительная ткань, где текальные клетки уже не наблюдаются.
Помимо прогестерона клетки желтого тела синтезирует в небольших количестках эстрогены, андрогены, окитоцин, релаксин. прогестерон тормозит образование ФСГ и созревание нового фолликула в яичнике, влияет на слизистую матки и молочную железу.
Интерстициальные клетки активно пролиферируют, их образуется большое кол-во и затем образуется атретическое тело (интерстициальная железа). Продуцирует эстрогены. Биологический смысл – предотвращение явлений гиперовуляции, достигается определенный фон в крови эстрогенов перед моментом полового созревания.
Все преобразования в фолликулы называются овориальным циклом. Н происходит под влиянием гормонов в 2 фазы:
Фолликулярная фаза. Под влиянием ФСГ.
Лютеиновая. Под влиянием ЛГ, ЛТГ.
Изменения в яичниках вызывают изменения в других органах женской половой системы – яйцеводах, матке, влагалище, молочных железах.
Постменструальный период: 1-11 сутки(5-15)
Предменструальный период 12-24 сутки(16-28)
Менструация 25-28(1-4 сутки)
Пролиферация ->декреция
Яйцеводы.
Стенка яйцевода состоит : слизистой мышечной и серозный облочкек. При этом слизистая образует крупные разветвленные продольные складки, которые закрывают большую часть просвета трубы. Эпителий слизистой – однослойный, мышечная оболочка из двух слоев: циркулярного и продольного.
Матка. Имеет три оболочки : эндометрий , миометрий, периметрий. Когда я учился на первом курсе препод всегда на себе показывал на себе маточные трубы и прочее.
Эндометрий образован однослойным призматическим эпителием и собственной пластинкой. реснитчатые эпителиоциты и секреторные эпителиоциты. Собственная пластинка образована рыхлой волокнистой соединительной тканью , в ней находятся многочисленные маточные железы, трубчатые формы, выпячивания собственной пластинки. Их количество размеры, глубина, активность секреции зависит от фазы овориально-менструального цикла.
Строение энодметрия в предменструальном цикле. Подразделяется на два слоя: поверхностный Функциональный (большой по толщине) – отторгается при менструации; узкий базальный слой – сохраняется при менструации. Один гинеколог сказал менструации это плач матки по неоплодотворенной яйцеклетке.
Многочисленные маточные железы, пронизывающие эндометрий, распространяются на оба слоя эндометрия ( и даже подчас внедряются в мышечную оболочку). Поэтому после менструации в базальном слое сохраняются донышки этих желез, что делает возможным их последующие восстановление.
У большинства женщин достигших половой зрелости, ментсруации повторяются регулярно через 28 дней. В оварильно-менструалльной цикле различают три периода или фазы: менструальный (фаза дескмации эндометрия), которым заканчивается предыдущий менструальный цикл, постменструальный период ( фаза пролиферации эндометрия) и ,наконец, предменструальный период (функциональна фаза или фаза секреции).
ЭНДОМЕТРИЙ -
Менструальный период (МП).На протяжении предменструальной фазы под влиянием прогестерона кровеносные сосуды эндометрия достигают максимального развития. По мере того как к концу предменструального периода жёлтое тело в яичнике начинает атрофироваться, прекращается выработка прогестерона. Вследствие этого начинаются спазмы спиралевидных артерий, результатом чего оказывается значительное уменьшение притока крови к эндометрию……
Постменструальный период (ПП).Этот период начинается вслед за окончанием менструации. В этот момент эндометрий представлен только базальным слоем, в котором остались дистальные отделы маточных желёз. Начинается регенерация функционального слоя, поэтому данный период называется пролиферативной фазой. Продолжается с 5-го по 14-15 день цикла. Маточные железы в ПП растут быстро, но не секретируют. Рост эндометрия стимулируется эстрогенами, которые продуцируются растущими фолликулами. Следовательно, во время ПП в яичнике происходит рост очередного фолликула, который достигает стадии зрелого (третичного) к 14-му дню цикла.
Предменструальный период (ПрП). В конце ПП после овуляции в яичнике образуется жёлтое тело, вырабатывающее прогестерон. Он активирует маточные железы, начинающие секретировать. Толщина эндометрия увеличивается. В клетках соединительнотканной стромы тоже откладываются глыбки гликогена и капельки липидов. Некоторые из этих клеток дифференцируются в децидуальные. Если произошло оплодотворение, то эндометрий участвует в формировании плаценты. Если же оплодотворение не состоялось, то функциональный слой эндометрия разрушается и отторгается при очередной менструации.
МИОМЕТРИЙ. Самая толстая оболочка стенки матки, включает 3 нерезко разграниченных мышечных слоя:
-
Подсосудистый (слизистый) – внутренний слой, с косым расположением пучков гладкомышечных клеток;
-
Сосудистый (средний) – наиболее широкий, содержит крупные сосуды (во время родов после отделения плаценты способствуют прекращению кровотечения). Пучки гладкомышечных клеток лежат циркулярно или спирально;
-
Надсосудистый (подсерозный) – наружный, с косым или продольным расположением пучков гладкомышечных клеток.
ПЕРИМЕТРИЙ имеет типичное строение серозной оболочки (мезотелий с подлежащей соединительной тканью). Он покрывает матку не полностью, в тех участках, где он отсутствует имеется адвентиция.
Шейка матки. Отличается тем, что её просвет имеет вид узкого канала, а та часть шейки, которая выступает во влагалище, покрыта слизистой оболочкой с обеих сторон – внутренней (со стороны канала) и наружней (со стороны влагалища). Слизистая оболочка канала шейки (цервикальный канал) покрыта однослойным призматическим эпителием. Слизистая оболочка наружной поверхности (влагалищная часть шейки матки) покрыта многослойным плоским неороговевающим эпителием. Мышечная оболочка шейки матки представлена мощным циркулярным слоем гладкомышечных клеток, составляющих сфинктер матки, при сокращении которого выжимается слизь из шеечных желез. При расслаблении этого мышечного кольца возникает аспирация (всасывание), способствующая втягиванию в матку спермы.
Влагалище мышечно-фиброзная трубка длинной 8-10 см.
-
Слизистая оболочка – эпителий многослойный плоский, частично ороговевающий. Поверхностные клетки богаты гликогеном. Собственная пластинка образует сосочки. В рвс ткани эластические волокна и лимфоциты.
-
Мышечная оболочка – продольные пучки гладких миоцитов.
-
Адвентиция – образована рвс тканью. Содержит венозные сплетения.
Цитологическая классификация влагалищного эпителия.
-
Базальные клетки – мелкие, округлые, резко базофильные, с тёмными ядрами, высоким ядерно-цитоплазматическим соотношением;
-
Парабазальные – мелкие, округлые, овальные, базофильны, образуют «хвосты» (вытянутые участки);
-
Промежуточные – крупные, полигональные, со светлой базофильной или эозинофильной цитоплазмой;
-
Поверхностные – крупные, плоские, полигональные, эозинофильной (изредка базофильной) цитоплазма, мелкие тёмные (пикнотические) ядра.
Значение содержания клеток разных типов в мазке: базальные клетки могут оказаться в мазке лишь при травме эпителия, парабазальные лишь при резко выраженной эстрогенной недостаточности, промежуточные (признак созревания эпителия), поверхностные (максимальный уровень созревания).
Индекс созревания – соотношение парабазальных/промежуточных/поверхностных клеток, оценивает насыщенность организма эстрогенами, %. При резкой атрафии эпителия (вследствие дефицита гормонов) равен 100-0-0, при умеренной 70-30-0 максимальная доля поверхностных клеток соответствует времени овуляции (0-5-95), в течение большей части цикла представлены как поверхностные, так и промежуточные клетки.
Молочная железа.Является частью репродуктивной системы, её структура…
Представляет собой видоизменённые потовые железы кожи с апокриновым типом секреции. В каждой железе, или долек, которые разделены прослойками жировой и соединительной ткани. Каждая железистая долька имеет свой выводной проток. На своем значительном протяжении эти протоки расширены, образуя млечные синусы, перед кормлением здесь скапливается молоко. Концевые части протоков сужены и открываются в соске железы млечными отверстиями. Число отверстий (8-15) немного меньше числа долек, т.к. некоторые протоки сливаются друг с другом.
До полового созревания молочная железа состоит из небольшого числа долей, образованных короткими эпителиальными тяжами, которые располагаются среди волокнистой соединительной и жировой ткани, по сути, представляя собой систему протоков.
При половом созревании происходит рост и ветвление протоков. С каждым половым циклом они удлиняются, в основном, под действием эстрогенов. Под влиянием прогестерона конечные участки протоков («терминальные почки») умеренно пролиферируют, регрессируя в следующей фазе.
При беременности отмечается активация функции железы уже на ранних её сроках под влиянием высоких концентраций эстрагенов и прогестерона. При этом происходит резкое разрастание эпителиальной ткани железы с удлинением и ветвлением протоков и началом развития альвеол. Объём жировой и волокнистой соединительной тканей уменьшается. К концу беременности пролиферация эпителиальных клеток завершается, объём железы увеличивается за счёт их гепертрофии и накопления в альвеолах секреторного продукта с высоким содержанием белка и низким - жиров.
Лактирующая (функционально активная) железа образована дольками, состоящими из альвеол, между которыми располагаются внутридольковые протоки. Форма клеток в альвеолах варьирует в зависимости от степени и фазы секреции.
Эндометрий делится на 3 отдела: базальный, капсульный и париетальный. Первые два образуются в результате расслоения эндометрия при внедрении в него зародыша.
