
- •Современные подходы к лечению диффузных заболеваний печени
- •А.К.Толегенов
- •Патогенетические подходы к диуретической терапии асцита у больных циррозом печени (часть I)
- •Механизмы возникновения асцита у больных циррозом печени
- •Лекция: Симптоматология и диагностика хронических гепатитов и циррозов печени
- •Этиологическая классификация хронических гепатитов (Лос-Анжелес, 1994)
- •Клинико-морфологические варианты хронических гепатитов
- •Клинические синдромы при хронических гепатитах
- •Клинико-лабораторные синдромы хронических гепатитов
- •Мезенхимально-воспалительный синдром
- •Лабораторные признаки аутоиммунного гепатита
- •Лабораторные признаки вирусных гепатитов
- •Этиология циррозов печени
- •Морфологические варианты циррозов печени
- •Стадии течения циррозов печени
- •Клинические синдромы циррозов печени
- •Факторы патогенеза печеночной энцефалопатии
- •Стадии печеночной энцефалопатии
Что такое Отечно-асцитический синдром -
Асцит - накопление жидкости в брюшной полости. Наиболее часто синдром встречается при циррозе печени. Слово "асцит" образовалось от греческого ascos,что означает "мешок" или "сумка". Асцит известен врачам со времен Гиппократа. Единственным способом терапии асцита вплоть до XX в. был парацентез.
Что провоцирует Отечно-асцитический синдром:
|
|
|
|
|
|
Асцит может возникнуть неожиданно или развиваться медленно, в течение нескольких недель или месяцев. Внезапное возникновение асцита характерно для проявления печеночно-клеточной недостаточности на фоне геморрагического синдрома, шока, интоксикации и др. Постепенное развитие асцита обусловлено наличием длительно текущего, далеко зашедшего патологического процесса, часто При отсутствии определенного причинного фактора. При асците наблюдается увеличение в объеме живота, появление метеоризма, одышки. При большом количестве асцитической жидкости (15-20 л) появляются дополнительные симптомы: пупочные и паховые грыжи, геморроидальных вен, смещение диафрагмы вверх, верхушечного толчка - вверх и влево, повышение давления в яремной вене, набухание шейных вен. У таких больных могут определяться диафрагмальная грыжа, желудочно-пищеводный рефлюкс. В 6-7 % случаев у больных циррозом печени развивается правосторонний гидроторакс. |
|
|
|
|
|
Патогенез (что происходит?) во время Отечно-асцитического синдрома:
|
|
|
|
|
|
Патогенез асцита у больных циррозом печени является многофакторным. Портальная гипертензия и связанный с ней застой в системе воротной вены являются пусковыми факторами развития асцита. Кроме того, развитию асцита способствует каскад нейрогормональных, гемодинамических и вводно-электролитных сдвигов. В настоящее время патогенез асцита рассматривается как индивидуальное сочетание многочисленных патогенетических факторов прогрессирования основного патологического процесса, которые условно разделены на местные (регионарные) и общие (системные). К местным регионарным факторам относятся повышение печеночного сосудистого сопротивления вследствие взаимодействия комплекса органических и функциональных нарушений. По преимущественной локализации поражения при ХЗП можно выделить преси-нусоидальный, синусоидальный и постсинусоидальный уровни блока. В зависимости от обратимости изменений выделяют необратимые, или органические, поражения и потенциально обратимые, или функциональные, изменения. Внутрипеченочный блок оттока приводит к усиленному лимфообразованию. При этом лимфа может просачиваться через лимфатические сосуды глиссоновой капсулы прямо в брюшную полость или поступать в области ворот печени в грудной лимфатический проток. В результате развивающегося лимфатического застоя происходит пропотевание жидкости в брюшную полость. Одним из важных моментов патогенеза асцита является накопление у больных в циркулирующей крови нерасщепленных эндогенных вазодилататоров (глюкагон и др.), способствующих расширению мелких периферических артерий, а также открытию артериовенозных шунтов в органах и тканях, что помогает снижению кровенаполнения артерий, увеличению сердечного выброса, гиперволемии, повышению скорости портального кровотока и портальной гипертензии. Кроме того, следует помнить, что накопление асцитической жидкости сопровождается снижением эффективного кровотока в результате депонирования значительной части объема плазмы в сосудах брюшной полости. Эффект вазодилататоров повышается на фоне недостатка синтеза оксида азота, что способствует усилению вазоконстрикции в синусоидах и мелких разветвлениях воротной вены. Аналогичным образом действует значительная гиперпродукция эндотелинов набухшими эндотелиоцитами. Установлено, что асцит в первую очередь формируется внутрипеченочно, внутри печеночных синусоидов. Стенки эндотелиальной выстилки синусоидов имеют относительно большие поры-финестры, необходимые для обеспечения легкого доступа плазмы к гепатоцитам в пространстве Диссе. В перипортальной области имеются выстланные эндотелием, слепо начинающиеся лимфатические капилляры, благодаря чему жидкость из пространства Диссе может попасть в лимфатические капилляры, проходя эндотелиальную стенку. При формировании блока оттока из печени возникает синусоидальная гипертензия. В соответствии с законом Старлинга, повышение синусоидального давления является фактором, усиливающим проникновение элементов плазмы через стенку синусоида в перисинусоидальное пространство Диссе, а затем в лимфатические сосуды, которые компенсируют синусоидальную гипертензию за счет возрастания оттока лимфы из печени. К системным факторам, способствующим формированию ПГ, можно отнести гипоальбуминемию, активизацию симпатической нервной системы, повышение секреции компонентов ренин-ангиотензиналь-достероновой системы, антидиуретического гормона, предсердного натрийуретического пептида, снижение продукции простагландинов. Наряду с вышеуказанными изменениями важную роль в формировании асцита играет гиперальдостеронизм, природа которого довольно сложна и включает в себя следующие механизмы:
Известно, что концентрация альбумина в сыворотке крови является ведущим фактором, определяющим онкотическое давление. По мере прогрессирования патологического процесса, проявляющегося на морфологическом уровне дистрофически-некротическими процессами в паренхиме и синусоидах, нарушается синтез альбуминов и, как следствие, изменяется проницаемость синусоидального эндотелия. При этом значение гипоальбуминемии и сопутствующих ей изменений онкотических градиентов возрастает. У большинства больных хроническими гепатитами на цирротической стадии выявлены признаки активации симпатической нервной системы. Повышение уровня катехоламинов в сыворотке крови обнаружено у 60 % пациентов Считается, что снижение эффективного внутрисосудистого объема и гипоальбуминемия способствуют повышению секреции катехоламинов в целях поддержания важнейших го меостатических показателей. Секреция ренина в почках является одной из важнейших компенсаторных реакций в условиях гиповолемии. Выброс ренина происходит вследствие как гиповолемии, так и гипонатриемии. Ренин вызывает увеличение синтеза ангиотензина, являющегося мощным вазоконстриктором, и стимулирует секрецию альдостерона. Увеличение уровня альдостерона приводит к повышению реабсорбции натрия и воды в почках Снижение внутрисосудистого объема - сигнал к синтезу антидиуретического гормона опосредованно через волюморецепторы, предположительно расположенные в предсердиях. Физиологическим эффектом антидиуретического гормона является повышение объема циркулирующей плазмы. Большинство авторов сообщает о повышении уровня предсердного натрийуретического пептида при циррозе печени с асцитом. По-видимому, повышение концентрации натрийуретического пептида и увеличение задержки натрия при циррозе могут объясняться снижением чувствительности почек к данному гормону Одним из возможных участников патогенеза асцита рассматривается простагландин Ег, синтезирующийся, в частности, в почках и обладающий вазодилататорным действием. Считается, что степень задержки натрия может быть вызвана снижением продукции этого вазодилататора. При этом простагландины оказываются патогенетически связующим звеном между изменениями гемодинамики на локальном уровне и системными гуморальными реакциями. Следовательно, в развитии асцита при заболеваниях печени важную роль играют гемодинамические и метаболические факторы, проявляющиеся на фоне морфологической перестройки печени Появление асцита обусловлено выраженной задержкой натрия. Суточная экскреция натрия с мочой при асците не превышает 5 ммоль. Согласно теории "недостаточного наполнения сосудистого русла", задержка натрия и воды почками вторична и обусловлена расширением сосудистого русла внутренних органов. Причиной указанных явлений считается активизация ренин-ангиотензин-альдостероновой системы, симпатической нервной системы, простагландина Ег, способствующая изменению функции почек. При этом натрийуретическому фактору отводится второстепенная роль. Теория "избыточного наполнения сосудистого русла" предусматривает первичную задержку натрия с дальнейшим увеличением объема циркулирующей плазмы и переходом жидкости в межклеточное пространство. Важная роль отводится активному переносу жидкости через мембрану капилляров брюшины. Кроме того, формированию асцита способствуют повышение давления внутри синусоидов, что наблюдается ПРИ циррозе, усиленное образование лимфы при обструкции синусоидов, печеночных вен. |
|
|
|
|
|
Диагностика Отечно-асцитического синдрома:
|
|
|
|
|
|
Большое скопление жидкости в брюшной полости можно обнаружить обычными клиническими методами. При перкуссии выявляется притупление звука в боковых отделах живота. Перемещение больных на левый или правый бок вызывает смещение тупости к соответствующему фланку. При наличии осумкованной жидкости в брюшной полости, при слипчивом перитоните туберкулезной этиологии, кисте яичника перемена положения пациента тимпанит не изменяет. Асцитическую жидкость объемом менее 1,5 л определить клиническими методами не удаегся. В подобных случаях асцит можно определить с помощью УЗИ. Минимальное количество асцитической жидкости, определяемое указанным методом, составляет 200 мл. УЗИ в ряде случаев позволяет выявить заболевание, явившееся причиной развития асцита (цирроз печени, новообразование органов брюшной полости, панкреатит и др.). После клинического обнаружения асцига в неясных случаях показано проведение диагностического парацентеза с биохимическим и цитологическим исследованиями полученной жидкости. При парацентезе с помощью тонкой иглы получают 50-250 мл асцитической жидкости. Показаниями для проведения диагностического парацентеза являются;
В асцитической жидкости определяют уровень общего белка, альбумина, глюкозы, холестерина, триглицеридов, билирубина, активности амилазы, производят подсчет количества лейкоцитов, эритроцитов, атипических клеток, окраску бактерий по Граму, посев жидкости на микрофлору с определением чувствительности к антибиотикам В. A Runyon предлагает определять в асцитической жидкости сывороточно-асцитический альбуминовый градиент (СААГ). СААГ = (альбумин сыворотки) - (альбумин асцитической жидкости), СААГ 1,1 может свидетельствовать о том, что причиной асцита является портальная гипертензия, обусловленная циррозом печени. |
|
|
|
|
|
Лечение Отечно-асцитического синдрома:
|
|
|
|
|
|
Лечение отечно-асцитического синдрома при циррозе печени. При лечении асцита необходимо установить этиологию цирроза печени, выявить факторы, лежащие в основе его декомпенсации Выделяют базисную и диуретическую терапию. Мероприятия, проводимые в рамках базисной терапии, включают постельный режим, уменьшение потребления поваренной соли, ограничение приема жидкости, соблюдение диеты. Для поддержания натриевого баланса целесообразно ограничить поступление хлористого натрия до 500 мг в сутки Проведение диуретической терапии предусматривает ежедневный контроль ряда параметров. Все блюда готовят без добавления соли Целесообразно дополнить рацион белковой пищей с низким содержанием натрия. Энергетическая ценность диеты, содержащей 70 г белка (22 ммоль натрия в сутки - 500 мг NaCl), составляет 1500-2000 ккал/сут. Больным необходимо ограничивать прием жидкости до 750-1000 мг в сутки. Назначение постельного режима основано на том, что горизонтальное положение влияет на выработку ренина, ангиотензина и тонус симпатической нервной системы Вертикальное положение ведет к стимуляции симпатической нервной системы, уменьшению гломерулярной фильтрации, увеличению абсорбции натрия в канальцах. Начальный клинический эффект общих мероприятий оценивается после 4-го дня лечения. Терапия диуретиками проводится по ступенчатому принципу. Прием диуретиков можно осуществлять при отсутствии тяжелых электролитных сдвигов и нарушений функции почек. Диуретики подавляют факторы, вызывающие задержку натрия, и повышают экскрецию натрия и воды. В лечении больных асцитом чаще используют две группы диуретиков. В первую группу входят петлевые диуретики* фуросемид, буметанид, этакриновая кислота. Ко второй группе относятся спиронолактон, триамтерен, амилорид Больной с асцитом и отеками на фоне эффективной терапии должен терять не более 1 кг массы тела, при наличии асцита без отеков - не более 500 г в сутки. Монотерапия фуросемидом больных циррозом печени и асцитом нецелесообразна ввиду выраженных электролитных изменений Переход к следующей, более высокой ступени показан при потере массы тела больного на фоне лечения менее 1,5 кг за 4 дня терапии. Тактика при длительном лечении больных циррозом печени с асцитом.После ликвидации асцита возникает вопрос о длительном лечении указанной категории лиц. Больные должны придерживаться рекомендованной бессолевой диеты, проводить регулярный контроль за количеством выпитой жидкости и выделенной мочи, измерять массу тела. Доза диуретического препарата зависит от тяжести и стадии заболевания. При этом чаще используются 100-200 мг/сут спиронолактона и через день 40-80 мг/сут фуросемида в сочетании с препаратами калия. Один раз в месяц нужно исследовать содержание электролитов, азота, мочевины, проводить функциональные пробы печени, определять содержание белка в крови. Рефрактерный (ригидный) асцит. Термин "рефрактерный к лечению асцит" используется в том случае, когда при терапии, проводимой по всем правилам, масса тела не снижается. Если диуретическая терапия, проводимая, как минимум, в течение 4 нед, оказывается неэффективной и исключаются все причины, способные вызывать мнимую рефрактерность к лечению, можно думать о рефрактерном асците. Причинами данного синдрома чаще являютсядалеко зашедший патологический процесс в печени, большие поступления натрия в организм (с пищей, лекарственными препаратами), отсутствие ограничения приема жидкости, нарушение функции почек, не связанное с заболеванием печени, происхождение асцита (злокачественные новообразования, воспаление асцитической жидкости) и др. Эффективным методом лечения рефрактерного асцита является парацентез, при проведении которого удаляется 5-10 л жидкости на фоне введения бессолевого альбумина: по 6 г на 1 л удаляемой жидкости. В качестве симптоматической терапии таким больным показаны методы экстракорпоральной гемокоррекции: ультрафильтрация и реинфузия асцитической жидкости, перитонеовенозное шунтирование, имплантация TIPS, трансплантация печени. Прогноз. У 8-32 % больных с асцитом развивается спонтанный бактериальный перитонит. |
|
Современные подходы к лечению диффузных заболеваний печени
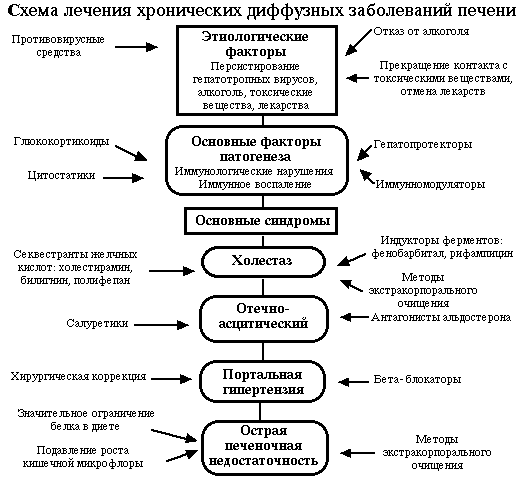
Представлена общая схема лечения диффузных заболеваний печени, основанная на современных представлениях по этой проблеме. Имеется три направления в лечении – этиотропное, патогенетическое и симптоматическое, последние два тесно переплетаются поскольку лечение того или иного синдрома также основано на знании его патогенеза.
Сохраняет свое значение базисная терапия заболеваний печени, основанная на рекомендациях по диете, режиму и применению определенного минимума лекарственных средств.
Диета. Химический состав диеты: белков 100-110, жиров 60-70 г, углеводов 450-550 г. Калорийность рациона составляет 3000-3200 ккал.
Разрешаются следующие блюда и продукты:
· Хлеб - белый и черный вчерашней выпечки.
· Первые блюда - супы овощные, молочные, щи, борщи, свекольники вегетарианские.
· Вторые блюда - из нежирных кусков говядины, куры, кролика, рыбы, отварные или в виде паровых котлет, рулетов, фрикаделей, а также бефсроганов или рагу из отварного мяса.
· Овощные блюда и гарниры - из овощей в любом виде, кроме жареных.
· Блюда из круп и макаронных изделий - каши, запеканки с добавление творога, изюма, кураги.
· Молочные продукты - молоко, кефир, простокваша, творог; сливки и сметана ограниченно.
· Жиры - сливочное масло ограниченно, растительные масло.
· Блюда из яиц - яйца не более 1 в день в блюдах, белковый омлет.
· Сладкие блюда - свежие фрукты, компоты, кисели, мед.
· Закуски - отварная рыба, вымоченная сельдь, ограниченно, неострый сыр, винегреты, салаты из овощей с растительным маслом.
· Напитки - слабый чай и некрепкий кофе с молоком, настои шиповника и смородины.
Запрещаются:
Очень холодная и очень горячая пища и напитки, мясные и рыбные и особенно грибные бульоны, жирные сорта мяса и рыбы, копчености, пряности, жирные блюда, блины, оладьи, какао, шоколад, мороженое, грибы, кислые сорта яблок, алкоголь.
Режим. Щажение по физическим нагрузкам - по возможности освобождение от тяжелой физической работы, в середине дня следует рекомендовать кратковременный отдых. В период выраженной активности процесса в печени постельный или полупостельный режим.
Лекарственные средства. Нет единства в подходах. Рекомендуются витамины В1, В6 и В12 парентерально,препараты, улучшающие кровообращение в печени - папаверин, нифедипин. Ряд авторов предлагают включать в этот комплекс при кишечных расстройствах ферментные препараты, а также средства, корригирующие кишечный дисбактериоз - вначале короткий курс антибактериальных препаратов, затем бактериальных - колибактерин, бификол.
Этиотропная терапия.
Этиотропная терапия алкогольных поражений печени заключается в полном и безусловном отказе от алкоголя. При токсических и лекарственных формах заболевания печени необходимо прекратить контакт с токсическим агентом, отменить “виновный” лекарственный препарат.
Для лечения поражений печени вирусами В и С доказана эффективность трех противовирусных средств – альфа-интерферона, ламивудина и рибавирина. Интерферон нейтрализует специфические макромолекулы, участвующие в процессе репликации вируса. Кроме того, под воздействием препарата повышается цитотоксический эффект Т-киллеров, усиливается активность макрофагов, стимулируется выработка антител, нейтрализующиз вирус и уничтожающих пораженные гепатоциты. Ламивудин ингибируют обратную транскриптазу вирусов, способен подавлять репликацию вируса гепатита В. Для лечения гепатита В рекомендуется интерферон, ламивудин или их сочетание , гепатита С – интерферон, в ряде случаев сочетание с рибавирином. Важнейшим условием эффективного действия противовирусных препаратов является их назначение тем больным, у которых вирус находится в стадии репликации, когда есть возможность его элиминации. Необходимо в процессе лечения проведение тщательного и динамического определения маркеров вирусного поражения печени.
В отношении схем терапии также нет полного единства. Ясно одно - лечение должно быть достаточно длительным - до 6-12 месяцев. Об эффективности терапии судят по уменьшению клинических проявлений, уменьшению выраженности цитолитического синдрома, а также по появлению признаков сероконверсии - переходу вируса в интегративную фазу.
Наиболее простая схема лечения альфа-интерфероном предусматривает его введение по 3 млн. ед. в/м 3 раза в неделю в течение 6-12 месяцев. Если через 3 месяца нет положительного эффекта, лечение можно прекратить, при положительном эффекте его продолжают до 12 месяцев. Ламивудин назначается по 100 мг/сутки также на длительное время – до 1 года. Рибавирин назначается в суточных дозах 1000-1200 мг в сочетании с интерфероном.
Противопоказания для назначения противовирусных средств - тяжелая депрессия в анамнезе, цитопения, гипертиреоз, злоупотребление алкоголем, аутоиммунные заболевания.
Патогенетическая терапия
Основу современной патогенетической терапии больных хроническими диффузными поражениями печени составляют три группы лекарственных средств: 1) иммунодепрессанты (глюкокортикоиды и цитостатические средства), это общепризнанная группа лекарственных средств для лечения заболеваний печени; 2) иммунномодуляторы (главным образом препараты тимуса), признается не всеми; 3) гепатопротекторы (препараты различных групп), дискуссионная группа препаратов.
Механизм благоприятного действия глюкокортикоидов при заболеваниях печени многообразен. Как иммуннодепрессанты глюкокортикоиды тормозят созревание иммуннокомпетентных лимфоцитов, повышают активность Т-супрессоров, уменьшают титр антител к специфическому печеночному липопротеину. Глюкокортикоиды обладают противовоспалительным действием, уменьшают процесс развития соединительной ткани в печени, оказывают стимулирующее действие на синтез альбуминов в гепатоцитах. Показаниями для назначения глюкокортикоидов является аутоиммунный гепатит, тяжелые формы других гепатитов, начальные стадии активного цирроза печени. Спорен вопрос о назначении глюкокортикоидов у больных вирусными поражениями, в основном они считаются противопоказанными за исключением крайне тяжелых форм заболевания. Начальные дозы преднизолона при монотерапии обычно 30-40 мг/сутки, по достижению эффекта они снижаются до поддерживающих и назначаются длительно. У больных циррозами печени начальные дозы в пределах 20 мг/сутки, такие же дозы назначаются, если вместе с преднизолоном применяется цитостатический препарат азатиоприн.
Азатиоприн чаще других цитостатиков применяется в гепатологии. Он подавляет клон активно пролиферирующих иммуннокомпетентных клеток и способствует элиминации поврежденных клеток. Основными критериями для назначения азатиоприна является тяжелое течение гепатита с выраженными, лабораторно доказанными иммунологическими нарушениями, цитолитическим и мезенхимально-воспалительным синдромом. Начальная доза обычно 100 мг/сутки с переходом к поддерживающей дозе 50 мг/сутки.
Иммуномодуляторы представляют собой средства, которые нормализуют извращенные иммунологические реакции, главным образом, стимулируют Т-супрессоры. Это приводит к уменьшению выработки антител и затиханию воспалительного процесса. Применяются в основном препараты тимуса - тималин (по 10мг/сутки в/м 5-10 дней), Т-активин (по 100 мг/сутки в/м 5-8 дней), тимоген (по 100 мг/сутки в/м 5-10 дней).
Гепатопротекторы
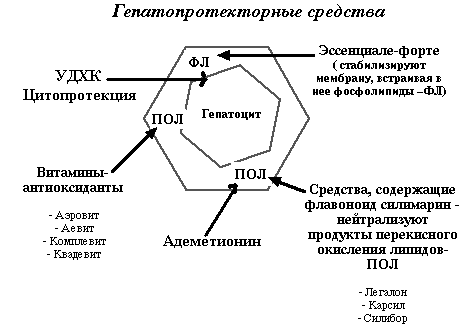
Это разнородная группа лекарственных средств, которые, главным образом, стабилизируют мембраны гепатоцитов. Механизм этого стабилизирующего действия различный. Эссенциальные фосфолипиды “встраиваются” в мембрану и таким образом укрепляют ее. Легалон (карсил), адеметионин уменьшают перекисное окисление липидов в мембране гепатоцитов. По-видимому, таков же механизм действия определенных поливитаминных препаратов - аэровита, комплевита, квадевита. К мембранопротекторам в настоящее время относят урсодезоксихолевую кислоту, которая обладает цитопротективными свойствами.
Показаниями для применения эссенциальных фосфолипидов считаются алкогольные, лекарственные и токсические поражения поражения печени. Также оправдано их назначение при жировой дистрофии печени неалкогольного происхождения. Есть данные о положительном влиянии эссенциальных фосфолипидов на течение хронических вирусных гепатитов, в том числе в комбинации с противовирусными препаратами. Начинают лечение с 10 внутривенных инъекций по 10-20 мл (2-4 ампулы), затем препарат назначается перорально по 2 капсулы 3 раза в день на протяжении приблизительно 3 – 4 недель.
Основные препараты группы силимарина - легалон (карсил), катерген, силибор. Легалон назначается по 1-2 драже 3 раза в день курсами продолжительностью 3-4 недели. Катерген назначается по 2 драже 3 раза в день курсами продолжительностью 3-4 недели. Силибор назначается в таблетках по 0,04, по 2 таблетки 3 раза в день курсами продолжительностью 3-4 недели. Производные силимарина целесообразно применять у больных заболеваниями печени токсической природы, а также хроническим гепатитом и циррозом печени с клиническими и биохимическими признаками умеренной активности. Осторожность следует соблюдать у больных с холестазом, поскольку есть сведения, что под воздействием препаратов холестаз может усиливаться. Длительность курса не должна превышать 4 недель, после этого при необходимости продолжать лечение целесообразно сменить препарат, например, назначить эссенциале или поливитамины.
Адеметионин эффективен при алкогольной болезни печени и холестазе, он значительного уменьшает зуд и снижает активность щелочной фосфатазы. Имеются сведения о выраженном положительном эффекте адеметионина при лекарственном холестазе, в том числе обусловленном применением a-интерферона. Начинается лечение с внутривенного или внутримышечного введения препарата в дозе 800 мг в день однократно на протяжении 14 дней. Затем назначается пероральный прием препарата по 800 мг дважды в день в течение 2-4 недель между приемами пищи.
Урсодезоксихолевая кислота (УДХК) традиционно применяется для растворения холестериновых желчных камней. В последнее время показания для ее применения расширены. Есть данные о положительном эффекте УДХК при первичном билиарном циррозе, при других заболеваниях, сопровождающихся внутрипеченочным холестазом: первичном склерозирующем холангите, хроническом гепатите с холестатическим компонентом (особенно алкогольном и лекарственном), муковисцидозе, атрезии внутрипеченочных желчных путей, посттрансплантационном холестазе, холестазе при парентеральном питании. Лечение длительное – до 1-2 лет, дозы 13-15 мг/кг веса в сутки. Побочные действия минимальные.
Лечение портальной гипертензии
Две задачи преследуются при синдроме портальной гипертензии - предупреждение кровотечений из расширенных вен пищевода и лечение отечно-асцитического синдрома.
Для снижения давления в системе воротной вены и уменьшения риска возникновения кровотечений применяются бета-блокаторы. Чаще всего используется индерал (анаприлин). Доза должна быть такой, чтобы частота пульса по сравнению с исходной снижалась на 25%.
В патогенезе отечно-асцитического синдрома у больных портальной гипертензией, особенно при циррозе печени, основное значение придается повышению гидростатического давления в системе воротной вены, снижению онкотического давления вследствие уменьшения синтеза альбуминов в печени, и развитию у больных вторичного гиперальдостронизма. Рекомендуется назначение верошпирона в дозе 150-200мг/сутки в 4 приема и на его фоне применение салуретиков - фуросемида (40 мг/сутки), гипотиазида (100мг/сутки), урегита (50 мг/сутки) раздельно или в виде мочегонных коктейлей из двух салуретиков в половинных дозах. При неэффективности подобной терапии для повышения онкотического давления вводят растворы полиглюкина, альбумина. Хорошим антиальдостероновым действие обладает прогестерон, который при торпидном к лечению отечно-асцитическом синдроме вводится в/м 0,5% по 3,0 мл 2 раза в течение 7-8 дней.
ОСОБЕННОСТИ ВЕДЕНИЯ ПАЦИЕНТА С ОТЕЧНО-АСЦИТИЧЕСКИМ СИНДРОМОМ
28 мая 2013 • Просмотров: 42 • 04:43Нет комментариев
