
Бастриков О.Ю. - Болезни органов пищеварения
.pdf
|
- 151 - |
|
|
|
|
|
|
криптоспоридии |
|
определение вегетативных форм возбудителя в |
|||||
|
|
кале или же в биоптатах слизистой оболочки. |
|||||
Лекарственно-обусловленный энтероколит |
|
|
|
|
|
|
|
Антибиотико-ассоциированный колит |
Возникает на фоне или после приема |
||||||
|
|
цефалоспоринов, |
макролидов, пенициллинов, |
||||
|
|
аминогликозидов. |
|
|
|
||
Псевдомембранозный колит (ПМК) |
При ПМК на слизистой оболочке желтоватые |
||||||
|
|
налеты, состоящее из фибрина, слизи, клеток |
|||||
|
|
воспаления. |
|
Диагноз |
подтверждается |
||
|
|
обнаружением токсина Clostridium difficile. |
|||||
Нестероидные |
противовоспалительные |
Клиническая |
картина |
и |
эндоскопические |
||
средства, цитостатики, слабительные средства |
изменения |
напоминают |
ЯК, |
течение |
|||
|
|
заболевания чаще легкое. |
|
|
|||
Лучевой энтерит |
|
При повышении дозы излучения до 65 Гр |
|||||
|
|
частота заболевания возрастает до 50%. |
|||||
|
|
Латентный период от нескольких месяцев до |
|||||
|
|
нескольких лет. Быстро развивается кишечная |
|||||
|
|
непроходимость за счет стенозирования тонкой |
|||||
|
|
и толстой кишок. |
|
|
|
|
|
Ишемический колит |
|
Обычно возникает у пожилых людей. |
|||||
|
|
Эндоскопические |
|
изменения: |
отек, |
||
|
|
кровоизлияния, |
повышенная |
ранимость |
|||
|
|
определяются в области селезеночного угла |
|||||
|
|
ободочной кишки. |
|
|
|
||
Лимфоцитарный колит |
|
Возникает после 60 лет. Гистологически: в |
|||||
|
|
слизистой оболочке |
лимфоплазмоцитарная |
||||
|
|
инфильтрация собственной пластинки. |
|||||
Коллагеновый колит |
|
Возникает после 60 лет, чаще у женщин. |
|||||
|
|
Гистологически: субэпителиальное отложение |
|||||
|
|
коллагеновых волокон. |
|
|
|
||
ЛЕЧЕБНАЯ ПРОГРАММА ПРИ НЕСПЕЦИФИЧЕСКОМ ЯЗВЕННОМ КОЛИТЕ:
−Лечебное питание.
−Базисная фармакотерапия (лечение препаратами, содержащими 5-аминосалициловую кислоту, глюкокортикоидами).
−Применение иммунодепрессантов.
−Применение вяжущих, адсорбирующих и антидиарейных средств.
−Коррекция метаболических нарушений и анемии.
−Дезинтоксикационная терапия.
−Антибактериальная терапия и лечение дисбактериоза кишечника.
−Нормализация функционального состояния центральной нервной системы, психокоррекция.
Особенности лечебного питания больных НЯК заключаются в механическом и химическом щажении пищеварительного тракта, а также в коррекции нутритивной недостаточности. Рекомендуется дробное питание не менее 5-6 раз в сутки с некоторым ограничением в рационе углеводов и жиров при одновременном увеличении квоты белка до 130150 г/сут. Решение этих задач достигается назначением лечебной диеты №4 – при обострении НЯК, по мере улучшения состояния больного назначается диета – №4б и 4в. Их энергетическая ценность составляет от 2000 до 3500 ккал. Все блюда готовят в вареном виде или на пару,
- 152 -
протирают (измельчают). Исключаются: соусы и пряности, сладости, свежие фрукты, цельное молоко, бобовые, спиртные напитки. Рекомендуемые продукты и блюда: вчерашний хлеб, сухари, мясо нежирных сортов (говядина, телятина, курица, индейка, кролик) в виде паровых котлет, кнелей, фрикаделек, суфле, нежирные виды рыб (треска, судак, окунь, сазан), сваренные в воде или на пару, протертые каши на воде или бульоне, яйца в ограниченном количестве, свежеприготовленный кальцинированный творог, масло сливочное 20-30 г/день, сахар 30-40 г/день, показаны кисели, отвары из ягод и фруктов, содержащих дубящие вещества (черника, черемуха, черноплодная рябина, черная смородина, шиповник), чай, черный кофе.
При тяжелых вариантах НЯК, сопровождающихся выраженной трофологической недостаточностью целесообразно проведение парентерального и/или поэтапного зондового энтерального питания. Энтеральное питание в период обострения НЯК позволяет уменьшить функциональную нагрузку на дистальные отделы тонкой кишки и толстую кишку, уменьшает проницаемость кишечного барьера, обеспечивает нормализацию обменных процессов кишечной микрофлоры, позволяет уменьшить активность воспалительного процесса и улучшить состояние кишечного эпителия. В качестве примеров используются следующие сбалансированные по химическому составу питательные смеси: «Нутризон», «Нутрикомп адн Браун стандарт», «Нутрилан», «Энтеро», «Модульная система Берламин-модуляр», «Преситин СУТ-50», «Модулен», «Нутрилон пепти ТСЦ», «Стрессон» и др. Парентеральное питание применяется как дополнительное в случаях выраженной недостаточности питания или как полное при наличии таких осложнений, как токсическая дилатация толстой кишки, высокая тонкокишечная непроходимость, свищи тонкой кишки, тяжелые нарушения всасывания. Применяют аминокислотные смеси, жировые эмульсии, электролиты, стандартные растворы глюкозы, витамины и минеральные вещества.
Цель фармакотерапии: провести курсовую терапию, обеспечивающую симптомную ремиссию заболевания (нормальный вес, пассаж оформленного кала, отсутствие лихорадки, анемии, эрозий и изъязвлений слизистой оболочки прямой кишки (ректороманоскопия проводится в процессе лечения и обязательно в стадии клинической ремиссии).
При выборе лекарственных средств и их оптимального сочетания необходимо основываться на следующих характеристиках заболевания у конкретного больного:
−распространенность (локализация) патологического процесса в кишечнике;
−степень тяжести обострения (легкая, средняя, тяжелая), которая коррелирует с распространенностью воспалительных изменений и клиническими проявлениями;
−эффективность использованных ранее лекарственных средств (при предыдущем обострении и до начала назначаемой терапии);
−наличие внекишечных проявлений (последние наиболее выражены при тяжелых формах
заболевания).
Базисные средства при НЯК – кортикостероиды и аминосалицилаты.
Препараты 5-аминосалициловой кислоты
- 153 -
Механизм действия: противовоспалительный и иммунокоррегирующий.
Показания – легкие и среднетяжелые формы НЯК, поддержание ремиссии заболевания.
Побочное действие – принципиально разграничивают два вида побочных эффектов: дозозависимые реакции повышенной чувствительности (аллергическая сыпь, лекарственно обусловленная лихорадка, бронхоспазм, перикардит, миокардит, острый панкреатит, интерстициальный нефрит, аллергический альвеолит) и дозозависимые побочные эффекты присущи преимущественно сульфасалазину и связаны с его сульфапиридиновым компонентом (панцитопения, агранулоцитоз, периферические нейропатии, диспепсические симптомы, лекарственный гепатит, нарушения сперматогенеза, кожный зуд).
боли в области живота, диарея, метеоризм, головные боли и головокружение, аллергические реакции Противопоказания – повышенная чувствительность к салициловой кислоте и её производным;
тяжелые нарушения функции печени и почек; язвенная болезнь желудка и 12-пк; геморрагический диатез.
Кортикостероиды
Механизм действия – подавление синтеза медиаторов воспаления (ИЛ-1, ИЛ-2, ИЛ-6, ИЛ-8, ФНО- α), усиление синтеза противовоспалительных медиаторов, подавление в очаге воспаления (миграции лейкоцитов и лимфоцитов, фагоцитоза, продукции провоспалительных цитокинов, реактивности фибробластов), иммуносупрессия (снижение количества лимфоцитов, снижение функции Т-х, Т-с, цитотоксических Т-лимфоцитов, угнетение системы комплемента, торможение образования ЦИК, снижение уровня иммуноглобулинов).
Показания – острые (фульминантные), среднетяжелые и тяжелые формы НЯК, а также поддержание ремиссий.
Побочное действие – акне, пурпура, гирсутизм, гипергликемия, подавление функции надпочечников, гипертензия, задержка жидкости, остеопороз, катаракта, глаукома, язвообразование, стероидный диабет, ожирение, кушингоидный синдром, дисменорея, развитие оппортунистических инфекций, реактивация туберкулеза, сепсис.
Противопоказания для системного применения – гиперчувствительность, ожирение III ст., ХПН, системный остеопороз, миастения, артерильняа гипертензия, декомпенсированный сахарный диабет, психические заболевания, глаукома, болезнь Иценко-Кушинга, туберкулез.
Режим дозирования: большинство клиницистов считают, что при тяжелой атаке НЯК преднизолон назначают из расчета 2 мг/кг веса больного, при атаке средней тяжести – 1-1,5 мг/кг веса. Всю суточную дозу назначают на утреннее время, допустим двукратный прием – 2/3 суточной дозы утром и 1/3 – днем. При назначении высоких доз (70-90 мг/сут) целесообразно распределить прием препарата на 3 приема (½ -утром, ¼ днем, ¼-вечером). Общие подходы к снижению ГКС: 1). чем выше исходная лечебная доза препарата, тем более быстрым темпом её можно снижать; 2). от высокой дозы «уходят» быстрее; достигнув средней дозы, темп снижения замедляют; при низкой дозе отмена препарата идет очень медленно; 3). чем дольше больной принимал гормоны, тем
- 154 -
медленнее уходят от приема.
Иммунодепрессанты (Азатиоприн и 6-меркаптопурин, Циклоспорин, Метотрексат) –
препараты резерва, назначаются при тяжелых, стероидозависимых или резистентных формах НЯК, когда терапия базисными средствами не эффективна.
Тактика лечения
Дистальный проктит:
МЕСТНОЕ ЛЕЧЕНИЕ:
−Препараты 5-аминосалициловой кислоты (5-АСК): Салофальк, Пентаса, Салазосульфапиридин (свечи, клизмы, пена): по 3-4 г/сут. или
−ГКС: Преднизолон (1 супп. рект. 5 мг): в свечах по 10 мг 2 р/день (утро, вечер) до 30-40 мг/сут. или Гидрокортизон (сусп. фл.-5 мл; 125 мг) препарат растворяется в 100 мл 0,9 % раствора натрия хлорида, вводят ректально капельно 2 р/день (утро, вечер) через катетер в течение 7
дней.
Продолжительность такого курса 8-12 недель; далее доза препарата уменьшается в 2 раза, и терапия продолжается в течение 2-3-х месяцев. После окончания курсового лечения в стадии ремиссии диспансерное наблюдение продолжается пожизненно, а лечение проводится «по требованию», то есть при обострении.
Легкая форма НЯК (преимущественно распространенный проктит или ограниченный проктосигмоидит):
−Препараты 5-АСК: Сульфасалазин (сульфасалазин ЕН) (табл. 500 мг): внутрь по 4-6 г/сут. 3-4 р/день после еды или Месалазин (салофальк, пентаса) внутрь по 3-4 г/сут. 3-4 р/день. Курс 8- 12 нед. При достижении ремиссии дозу снижают на 1 г/нед. и/или
−ГКС: Преднизолон (табл. 5 мг): внутрь дробно по 30-40 мг/сут. на 4-5 приемов (сразу после завтрака 10 мг, через 1 час - 10 мг, через 2 часа - 5 мг, через 3 часа - 5 мг) в течение месяца, далее постепенная отмена по 5-10 мг в неделю, поддерживающая терапия – 5 мг/сут. до клинического выздоровления.
−Местное лечение (см. выше)
Среднетяжелая форма НЯК (преимущественно проктосигмоидит, реже левосторонний колит):
−5-АСК: Сульфасалазин (сульфасалазин ЕН) (табл. 500 мг): внутрь по 6-8 г/сут. 3-4 р/день после еды или Месалазин (салофальк, пентаса) внутрь по 4 г/сут. 3-4 р/день. Курс 8-12 нед. При достижении ремиссии дозу снижают на 1 г/нед.
−ГКС: Преднизолон (табл. 5 мг): внутрь дробно по 40-60 мг/сут. на 4-5 приемов в течение месяца, далее постепенная отмена по 5-10 мг в неделю, поддерживающая терапия – 5 мг/сут. до клинического выздоровления в теч. 7-14 дней.
−Будесонид (Буденофальк) – топический кортикостероид (капс. 3 мг): внутрь по 3 мг 3 раза в день за 1/2 часа до еды с достаточным количеством жидкости (не менее одного стакана воды или слабого чая), или однократно утром сразу 3 капсулы (9 мг) в течение 8 недель, далее
- 155 -
отмена по 3 мг каждые 10 дней. По сравнению с традиционными ГКС системного действия Буденофальк обладает высокой степенью сродства к специфическим рецепторам ГКС, благодаря чему оказывает целенаправленное местное действие.
Если не удается с помощью этой комбинации лекарственных средств добиться регрессии заболевания и обеспечить ремиссию, то рекомендуется пролонгировать терапию преднизолоном до 3-х и более месяцев и дополнительно назначить иммунодепрессанты:
−Азатиоприн (табл. 0,05 г) внутрь из расчета 2-2,5 мг/кг/сут. в один прием на срок развития стабильной ремиссии под контролем общего анализа крови, уровня печеночных ферментов
или
−Циклоспорин (капс. 25, 50 и 100 мг): внутрь из расчета 5 мг/кг/сут. в теч. 4-6 мес.
−Местное лечение (см. выше)
Тяжелая форма НЯК (субтотальный колит, панколит):
−ГКС: Преднизолон (р-р амп.-1 мл; 30 мг): внутривенно по 60 мг 4 р/день до 360 мг/сут. или Гидрокортизон (пор. для приготовления раствора для инъекций амп.-25 и 100 мг): внутривенно по 100 мг 4 р/день в течение 7-14 дней. При отсутствии эффекта
−Циклоспорин (концентрат для инфузий 50 мг/мл; капс. 25, 50 и 100 мг): концентрат следует разбавлять в соотношении 1:20-1:100 0,9% р-ром натрия хлорида (5% раствором глюкозы), вводят внутривенно капельно по 4 мг/кг веса в течение 2-6 часов 1 р/день с переходом через 3- 7 дней на прием внутрь из расчета 5 мг/кг/сут. в теч. 4-6 мес. или
−Азатиоприн (табл. 0,05 г) внутрь из расчета 2-2,5 мг/кг/сут на срок развития стабильной
ремиссии.
При снижении активности процесса продолжается лечение как при среднетяжелой форме.
Поддерживающая терапия:
−Сульфасалазин (сульфасалазин ЕН) (табл. 500 мг) 2 г/сут или
−Салофальк (табл. 250 и 500 мг; гранулы 500 и 1000 мг; свечи 250 и 500 мг; клизмы 2 и 4 г)
1,0-1,5 г/сут местно или внутрь (1 г в таблетках + 500 мг в свечах) 1-2 года.
Оценка эффективности лечения: эффективность аминосалицилатов оценивают на 14-21-й день терапии; кортикостероидов – на 7-21 день; азатиоприна – через 2-3 мес.
Симптоматическое лечение
Применение вяжущих, адсорбирующих и антидиарейных средств способствует быстрейшему улучшению функционального состояния кишечника и купированию воспалительного процесса.
Вяжущие и обволакивающие средства: Висмута нитрат основной назначается внутрь в порошках по 0.5 г 3-4 раза в день за 30 мин до еды; Кальция карбонат назначается в порошках по 0.5 г 3 раза в день за 30 мин до еды).
Адсорбирующие средства используются в период выраженного обострения БК,
- 156 -
сопровождающегося значительными симптомами интоксикации: Энтеродез принимается внутрь в дозе 5 г 1-2 раза в день в течение 2-7 дней (до исчезновения интоксикации); перед употреблением энтеродез растворяется в 100 мл кипяченой воды.
Для ликвидации болевого синдрома применяют селективные спазмолитики Мебеверина гидрохлорид (Дюспаталин) (капс. ретард): внутрь по 200 мг 2 р/день за 20 мин до еды или селективные М-холинолитики Гиосцина бутилбромид (Бускопан) (драже 10 мг; р-р для инъекций 20 мг/мл): внутрь по 10–20 мг 3–5 р/день с небольшим количеством воды или парентерально (п/к, в/м, в/в) по 20-40 мг короткими курсами на период болевого синдрома.
Для улучшения процессов пищеварения используют прием заместительных пищеварительных ферментов Креон 10.000 Ед (капс. с мк/сф.) по 1 капс. 3 р/день во время еды.
Коррекция метаболических нарушений является важнейшим лечебным мероприятием у больных средней и тяжелой формой заболевания, способствует дезинтоксикации, улучшает микроциркуляцию. Применяется внутривенное введение альбумина, смесей аминокислот, плазмы, интралипида, солевых растворов, глюкозы. На фоне лечения препаратами 5-АСК назначаются витаминно-минеральные комплексы (витамины гр. В., вит. А, Е, С, Д, фолиевая кислота) парентерально или внутрь: Дуовит (драже №40) по 1 драже красного и синего цвета 2 раза в день после еды, курс 10-12 дней.
Коррекция анемии производится внутривенным капельным вливанием полифера (400 мл капельно), внутримышечным введением железосодержащего препарата феррум-лек, при тяжелой анемии – переливанием эритроцитарной массы.
Для борьбы с интоксикацией применяются: внутривенное капельное вливание растворов глюкозы, электролитов, неогемодеза, изотонического раствора натрия хлорида, раствора Рингера. Весьма эффективна в плане дезинтоксикации гемосорбция, кроме того, этот метод обладает иммуномодулирующим действием, способствует удалению иммунных комплексов.
Антибактериальная терапия при НЯК назначается при угрозе развития токсического мегаколон, септикопиемии, вторичной гнойной инфекции. Назначаются антибактериальные средства обязательно с учетом вида патогенной флоры и ее чувствительности к антибиотикам. Применяются полусинтетические пенициллины, цефалоспорины, метронидазол. Коррекция дисбактериоза (см. соотв. гл.)
Нормализация функционального состояния центральной нервной системы осуществляется совместно с психоневрологом, психотерапевтом. Необходимо создание благоприятного психологического климата, устранение стрессовых ситуаций, вселение уверенности в успехе лечения. Используют психотерапевтические и социотерапевтические мероприятия, которые включают суггестивные, гипнотические методики, гештальттерапевтические техники, снятие напряженности с помощью аутогенной тренировки, функциональную разрядку и концентрированную терапию движениями вплоть до групповой и индивидуальной психоаналитической терапии. Применяются также седативные средства, транквилизаторы, антидепрессанты.
- 157 -
Фитотерапия при НЯК – применяют лекарственные растения, обладающие вяжущим, противопоносным и противовоспалительным действием: кора дуба, трава зверобоя, корневища и корни кровохлебки, лапчатки, соплодия ольхи, плоды черемухи и черники.
Основные показания к хирургическому лечению:
−Неэффективность консервативной терапии
−Осложнения (токсический мегаколон, перфорация, массивное кишечное кровотечение, рак).
Диспансеризация
−Диспансеризацию осуществляет гастроэнтеролог или участковый терапевт.
−В состоянии ремиссии следует проводить 1 раз в год ректороманоскопию и обследование в полном объеме (копроцитограмма, посевы кала на флору, взвешивание больного). При наличии жалоб ректороманоскопия выполняется чаще. Целесообразна колоноскопия 1 раз в год (особенно при тотальном поражении толстой кишки).
−При длительном анамнезе болезни рекомендуется проводить 1 раз в год колоноскопию с биопсией различных участков слизистой оболочки для своевременного выявления дисплазии. При выявлении дисплазии колоноскопия проводится 1 раз в 6 месяцев и решается вопрос о хирургическом лечении.
−Больные с формой средней тяжести осматриваются врачом 2-3 раза в год, при тяжелой форме осмотры осуществляются 3-4 раза в год и чаще. Вопрос о колоноскопии решается индивидуально.
−После выписки из стационара все больные получают курсы поддерживающего и противорецидивного лечения. Сульфасалазин или 5-АСК назначаются в дозе 1.5-2 г/сут непрерывно в течение 2 лет. Кроме того, проводится общеукрепляющее лечение, а также применяются вяжущие и антидиарейные средства (по показаниям). При необходимости применяются глюкокортикоиды.
7.4. Болезнь Крона (БК)
Определение
Хроническое рецидивирующее заболевание, характеризующееся трансмуральным гранулематозным воспалением с сегментарным поражением разных отделов пищеварительного тракта.
БК – это заболевание, названное по имени американского гастроэнтеролога В.В.Crohn, который вместе с L.Ginzburg и G.Oppenheimer впервые опубликовал в 1932 г. подробное описание гранулематозного изменения в терминальном отделе подвздошной кишки (терминальный илеит).
Актуальность
Эпидемиологические закономерности сходны с таковыми при НЯК. Распространенность БК в мире ниже, чем НЯК: соотношение НЯК:БК в разных странах колеблется от 2:1 до 8-10:1. В последние годы отмечена четкая тенденция к росту заболеваемости БК. БК имеет 2 возрастных пика своего начала – 20-29 лет и 60-79 лет. Изолированное поражение толстой кишки при БК чаще
- 158 -
наблюдается у лиц старше 70 лет, сочетанное поражение тонкой и толстой кишки или изолированное поражение тонкой кишки чаще встречается у молодых.
Мужчины и женщины болеют с одинаковой частотой, но имеется тенденция к более частому заболеванию БК женщин. Распространенность БК в разных странах колеблется от 20 до 150 случаев на 100 тыс. населения. Ежегодное появление новых случаев болезни среди населения США и Западной Европы составляет 2–8 на 100 тыс. жителей. В Московской области заболеваемость составляет 2,7 на 100 тыс. населения (данные МОНИКИ). Заболевание характерно для промышленно развитых стран, в основном для городского населения.
Этиология и патогенез
Этиологические причины болезни не выяснены. Вместе с тем патогенез болезни изучен достаточно основательно. Патогенетическими звеньями при болезни Крона являются: генетическая предрасположенность, нарушение регуляции иммунного ответа в кишечнике, развитие дисбактериоза.
В последние годы появились доказательства наличия гена, ответственного за предрасположенность к БК и получившего название NOD2. В 2001 г. Hugot и соавт. и Ogura и соавт. независимо друг от друга доказали существование связи БК и гена NOD2, расположенного на длинном плече 16-й хромосомы в пределах локуса IBD1. NOD2 участвует в регуляции иммунного ответа и проницаемости кишечного барьера для кишечной микрофлоры. Позже название гена NOD2 было изменено на CARD15, поэтому в настоящее время в литературе встречается аббревиатура NOD2/CARD15.
Развитие иммунного воспаления при БК связывают с двумя основными факторами: вопервых, с Тх1 – доминирующим типом иммунного ответа и, соответственно, гиперпродукцией Тх1-провоспалительных медиаторов – ИЛ-2 и ИФН-γ. Во-вторых, с нарушением баланса цитокинов в слизистой оболочке кишки с преобладанием провоспалительных медиаторов преимущественно макрофагального происхождения (ФНО-α, ИЛ-1, ИЛ-6, ИЛ-8, ИЛ-12 и др.) и дефицитом регуляторных Тх2-цитокинов ИЛ-10 и ИЛ-4, а также ИЛ-11, растворимых ФНОрецепторов и ИЛ-1рa (см. рис.).
Среди цитокинов с воспалительным действием одним из наиболее активных является ФНО-α. Его считают ключевым в процессе воспаления при ревматоидном артрите, других аутоиммунных заболеваниях и БК. Этот цитокин существует в двух видах: в трансмембранной форме и в форме растворимого тримера. ФНО-α синтезируется разными типами клеток: макрофагами, Тх1-лимфоцитами, клетками эндотелия, но моноциты/макрофаги, безусловно, являются его основным источником. Очень важной функцией ФНО-α как провоспалительного медиатора является его участие вместе с ИФН-γ и ИЛ-1 в формировании гранулем при разных видах гранулематозного воспаления, в том числе при БК.
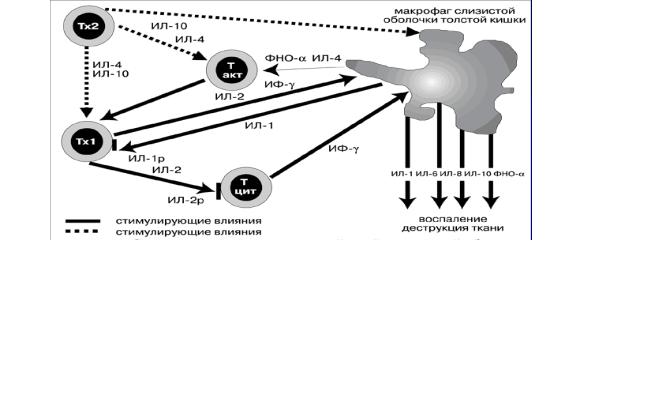
- 159 -
Рис. Схема межклеточных взаимодействий в слизистой оболочке кишечника при БК  (цит. по Е.А. Белоусовой)
(цит. по Е.А. Белоусовой)
Пояснение: активированный макрофаг выделяет ФНО-α и ИЛ-1, которые стимулируют дифференцировку активированных Т-лимфоцитов (Такт) в Тх1 и Тх2, в свою очередь, вырабатывают ИЛ-2 и ИФ-γ, в результате чего происходит активация Т-лимфоцитов с цитотоксическим действием (Тцит) и первичная деструкция ткани. Одновременно активируются макрофаги, выделяющие провоспалительные медиаторы (ИЛ-1, ИЛ-6, ФНО и др.), что приводит к дальнейшей деструкции слисзитой оболочки и воспалению. Тх2-цитокины (ИЛ-10 и ИЛ-4) ингибируют активацию Т-лимфоцитов, макрофашов, Тх1 и синтез соответствующих цитокинов
Классификация
Согласно МКБ-X БК относится к рубрике К 50 и подразделяется на:
К50.0 Болезнь Крона тонкой кишки
К50.1 Болезнь Крона толстой кишки
К50.8 Другие разновидности болезни Крона
К50.9 Другие разновидности болезни Крона
Венская классификация БК (1998) с доп.
I. Возраст к моменту установления диагноза:
•до 16 лет
•17-40 лет
•>40 лет
II. Локализация процесса:
•терминальный отдел подвздошной кишки
•ободочная кишка
•илеоколит
•верхние отделы ЖКТ
III. Характер течения и осложнения:
•нестриктурирующая, непенетрирующая форма (более характерна для поражения толстой кишки)
– сопровождается профузной диареей, признаками острого воспаления, уменьшением массы тела).
•стенозирующая (стриктурирующая) форма – чаще развивается при илеоцекальной или тонкокишечной локализации процесса и может привести к кишечной непроходимости.
•свищевая (пенетрирующая) форма – приводит к образованию абдоминальных инфильтратов, межкишечных свищей и абсцессов. При локализации процесса в прямой кишке или анальной
- 160 -
области формируются глубокие анальные трещины, парапроктиты с образованием свищей, ректовагинальные свищи.
Примечание: Каждый из подразделов по варианту течения дополняется наличием или отсутствием перианального поражения.
Тяжесть течения БК чаще всего определяют на основании индекса активности БК по Бесту (1976). Представляет собой количественный метод, основанный на анализе субъективных симптомов, и зависит от характеристики жалоб самим пациентом и их оценки лечащим врачом, при этом лабораторные показатели (за исключением гематокрита) не учитываются.
Подсчет баллов для определения тяжести БК (индекс Беста)
|
Критерии. Оценка в баллах |
Коэффициент |
1. Количество дефекаций жидким или мягким |
×2 |
|
калом на протяжении недели (сумма за 7 дней) |
|
|
2. |
Интенсивность болей в животе (от 0 до 3 |
×5 |
баллов) на протяжении недели (сумма за 7 |
|
|
дней) |
|
|
3. |
Самочувствие в течение недели (от 0 до 4 |
×7 |
баллов, сумма за 7 дней) |
|
|
4. |
Число осложнений из перечисленных: |
×20 |
артралгии или артриты; увеит; узловатая |
|
|
эритема, или гангренозная пиодермия, или |
|
|
афтозный стоматит; анальная трещина, свищи |
|
|
или абсцессы; другие свищи; лихорадка в |
|
|
течение последней недели |
|
|
5. |
Прием опиатов (0 баллов – нет, 1 балл – да) |
×30 |
6. Инфильтрат в брюшной полости (0 баллов – |
×6 |
|
отсутствует; 2 балла – сомнительный; 5 баллов |
|
|
– определяется) |
|
|
7. Гематокрит менее 47% для мужчин и менее |
×6 |
|
42% для женщин (разность между нормальной |
|
|
и фактической величиной) |
|
|
8. |
(1 – фактическая масса тела) ×100 |
×1 |
|
идеальная масса тела |
|
|
|
Сумма |
Оценка тяжести:
< 150 баллов – ремиссия БК 150-300 баллов – легкая форма 301-450 – среднетяжелая форма > 450 – тяжелая форма
Примеры формулировки диагноза:
1.Болезнь Крона с поражением терминального отела тонкой и проксимального отела толстой кишки. Обострение умеренной активности с наличием полиартралгий и узелковой эритемы. Железодефицитная анемия.
2.Болезнь Крона с поражением левостороннего отдела толстой кишки. Обострение выраженной активности. Афтозный стоматит. Полиартралгия. Кишечно-кожный свищ (фистула) в анальной области.
