
26. Интубация. Определение. Классификация. Показания. Инструментарий. Длительность применения.
Ответ:
Определение:
Интубация — это манипуляция, направленная на восстановление проходимости верхних дыхательных путей, посредством введения эндотрахеальной трубки в полость трахеи.
Применяется чаще всего у детей при дифтерии гортани (истинный круп), а также в случаях скоропроходящего стеноза при ложном крупе (см. Круп), ангионевротическом отеке гортани и т.д.
Классификация:
По способу установки интубацию делят на:
• Оротрахеальная интубация. Проводится толстой трубкой, которая значительно облегчает дыхание, но давит на окружающие ткани.
• Назотрахеальная интубация. Трубка тонкая и меньше давит, в отличие от предыдущей.
По длительности интубации выделяют:
• Кратковременная интубация — оротрахеальная интубация, применяемая для ингаляционного наркоза или по показаниям не более 5 суток
• Продленно-прерывистая интубация — используется при симптомах положительной динамики. Утром больной экстубируется, ночью — интубируется. Проводится не более 12 дней.
Показания к продленной интубации:
1. Беспокойство ребенка, не снимаемое седативными средствами.
2. Изменение частоты дыхания (нарастающее тахипное, в терминальной стадии - брадипное).
3. Нарастание частоты пульса
4. Нарушение терморегуляции, выражающее в стойкой гипертермии (часто не уменьшающейся после введения литической смеси и физического охлаждения).
5. Стеноз гортани, не купирующийся в течение 4-6 суток.
Инструментарий:
При интубации пользуются набором, состоящим из интубатора, экстубатора, роторасширителя и шести металлических или эбонитовых трубок. На каждой трубке имеются обозначения возраста больного, для которого эти трубки предназначены. Приступая к интубации, следует иметь наготове набор для трахеотомии. Перед операцией необходимо проверить легкость соскальзывания с мандрена интубационной трубки.
Длительность применения: см. выше в классификации
27. Трахеостомия. Показания. Классификации и методики выполнения.
Ответ:
Определение:
ТрахеоСТОМИЯ — операция, в ходе которой осуществляется образование стойкого сообщения полости трахеи с внешней средой, путем рассечения кожи, тканей трахеи и подшиванием стенки трахеи к коже. Применяется крайне редко, в том случае, если пациент некурабелен.
ТрахеоТОМИЯ — операция, в ходе которой осуществляется образование временного сообщения трахеи с внешней средой, осуществляемое путем рассечения кожи, тканей трахеи и введения в трахею канюли.
Показания:
I. Механическая асфиксия при непроходимости дыхательных путей в
верхнем отделе (стенозы гортани и трахеи), то есть по классическим показаниям.
II. Дренирование дыхательных путей при нарушении их проходимости
продуктами аспирации и секреции.
III. Для уменьшения «вредного» пространства и дренирования дыхательных путей при нарушении биомеханики дыхательного акта и в сочетании
с окклюзией трахеобронхиального дерева.
IV. Патология дыхания на фоне свободных дыхательных путей - для
уменьшения «вредного» пространства - патология центральной регуляции
дыхания с возникновением различных одышек (при опухолях мозга).
V. При отсутствии спонтанного дыхания - для искусственной вентиляции легких с помощью аппаратов.
Классификация:
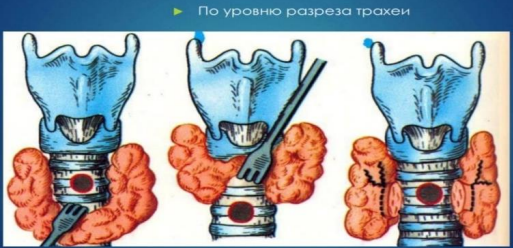
• По уровню рассечения трахеи относительно перешейка щитовидной железы различают верхнюю, среднюю и нижнюю трахеостомию.
• По направлению разреза трахеи — продольную, поперечную и П-образную (по Бьерку) трахеостомии.
Взрослым производят верхнюю трахеотомию, детям нижнюю, так как у них щитовидная железа расположена выше. Среднюю трахеотомию производят крайне редко, если невозможно произвести верхнюю или нижнюю, например, при особом анатомическом варианте расположения щитовидной железы или при опухоли щитовидной железы.
Техника выполнения:
Основные этапы трахеотомии: 1. положение больного 2. анестезия 3. разрез кожи и подкожной мышцы 4. расслоение мышц шеи 5. разрез трахеи 6. введение трахеотомической канюли 7. окончтельное положение канюли
Больной лежит на спине, под плечи подкладывается валик, голова запрокинута назад. Такое положение больного позволяет максимально приблизить гортань и трахею к передней поверхности шеи. Операцию производят как под эндотрахеальным наркозом, так и под местной анестезией. У детей, как правило, используется эндотрахеальный наркоз. Местную инфильтрационную анестезию выполняют 0,5—1 % раствором новокаина или 0,5 % раствором тримекаина. В экстремальных условиях оперируют без анестезии.
• Техника верхней трахеостомии.
Проводят послойный разрез кожи, подкожной клетчатки, поверхностной фасции и белой линии шеи длиной 4—6 см от щитовидного хряща вниз, после чего обнажают грудино-щитовидную мышцу(m. sternothyroideus) правой и левой половин шеи. Раздвинув мышцы, находят перстневидный хрящ и лежащий под ним перешеек щитовидной железы. Рассекают листок внутришейной фасции (f. endocervicalis) в поперечном направлении, после чего отделяют перешеек от трахеи и отодвигают его тупым путем книзу, обнажив таким образом верхние хрящи трахеи. После этого фиксируют гортань однозубым остроконечным крючком, чтобы прекратить судорожные движения. Взяв в руку остроконечный скальпель лезвием кверху, оперирующий кладет указательный палец сбоку лезвия и, не доходя до кончика 1 см (чтобы не повредить заднюю стенку трахеи вскрывает третий, а иногда и четвертый хрящи трахеи, направляя скальпель от перешейка к гортани (вверх). После поступления воздуха в трахею дыхание на некоторое время прекращается, наступает апноэ с последующим переходом в резкий кашель. Только после этого в трахеотомическую рану вставляют трахеорасширитель. Раздвигая его, берут трахеостомическую канюлю и, поставив ее поперек трахеи так, чтобы щиток был в сагиттальной плоскости, проводят в просвет трахеи. Расширитель извлекают, канюлю поворачивают так, чтобы щиток располагался во фронтальной плоскости с последующим продвижением канюли вниз и фиксацией ее вокруг шеи. Кожную рану ушивают до трахеостомической трубки.
• Техника нижней трахеостомии.
Разрез проводят от перстневидного хряща до вырезки грудины. Рассекают поверхностный листок собственной фасции шеи и проникают в надгрудинное межапоневротическое пространство (spatium interaponeuroticum suprasternale). Тупым способом разъединяют клетчатку и, отодвинув книзу венозную яремную дугу, рассекают глубокий листок собственной фасции шеи (лопаточно-ключичную фасцию) и обнажают мышцы (грудино-подъязычную и грудино-щитовидную) правой и левой половин шеи. Раздвинув мышцы в стороны, рассекают пристеночную пластинку внутришейной фасции (f. endocervicalis) и проникают в предтрахеальное пространство. В клетчатке этого пространства обнаруживают венозное сплетение и иногда низшую щитовидную артерию (a. thyroidea ima). Сосуды перевязывают и пересекают, а перешеек щитовидной железы оттягивают кверху. Трахею освобождают от покрывающего ее висцерального листка внутришейной фасции и рассекают четвертый и пятый хрящи трахеи. Скальпель необходимо держать, как указанно выше, и направлять его от грудины к перешейку, чтобы не повредить плечеголовной ствол. Дальнейшие приемы ничем не отличаются от указанных для верхней трахеостомии.
28. Коникотомия. Показания. Методика выполнения.
Ответ:
Определение:
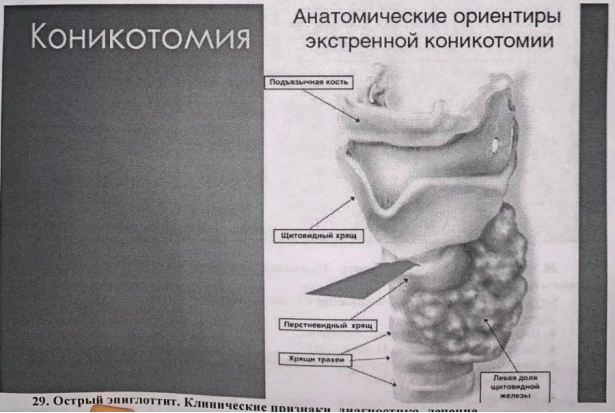
Коникотомия – хирургическое восстановление проходимости дыхательных путей с помощью покрытия гортани путем рассечения щито- перстневидной связки. Операцию производить в экстренных случаях.
Показания:
1) Стеноз просвета гортани различной этиологии (воспалительный, аллергический). 2) Обструкция гортани инородным телом. К коникотомии прибегают тогда, когда нет условий и времени для выполнения трахеотомии. (полевые условия).
Методика:
1)
Положение больного - лежа.
2) Сначала
пальпаторно определяют локализацию
дуги перстневидного хряща и нижнего
края щитовидного, углубление между ними
соответствует конической связке.
 3)
Скальпель с узким лезвием ставят
вертикально по средней линии шеи сразу
над дугой перстневидного хряща режущей
стороной кверху и одним движением
вкалывают на глубину 1,5 см, но не более
2 см, рассекая все слои передней поверхности
шеи и гортани; разрез можно начинать и
от нижнего края щитовидного хряща. Не
извлекая скальпель, разрез продлевают
на несколько миллиметров кверху до
нижнего края щитовидного хряща.
4)
После удаления скальпеля, в разрез
вводят вначале ранорасширитель типа
Труссо, а затем трахеотомическую трубку.
3)
Скальпель с узким лезвием ставят
вертикально по средней линии шеи сразу
над дугой перстневидного хряща режущей
стороной кверху и одним движением
вкалывают на глубину 1,5 см, но не более
2 см, рассекая все слои передней поверхности
шеи и гортани; разрез можно начинать и
от нижнего края щитовидного хряща. Не
извлекая скальпель, разрез продлевают
на несколько миллиметров кверху до
нижнего края щитовидного хряща.
4)
После удаления скальпеля, в разрез
вводят вначале ранорасширитель типа
Труссо, а затем трахеотомическую трубку.
29. Острый эпиглоттит. Клинические признаки, диагностика, лечение.
Ответ:
Определение:
Эпиглоттит – воспаление надгортанника и окружающих тканей, которое может привести к резкому нарушению проходимости дыхательных путей.
Клинические признаки:
Начинается с лихорадки и сильной боли в горле; также характерны болезненное и затрудненное глотание, слюнотечение, хриплое дыхание, приглушенный голос, раздражительность. Губы и кожа часто синеватые. Иногда пациент беспокоен. И взрослые, и дети принимают характерную позу – сидят, выпрямившись и вытянув шею вперед. Так они стремятся увеличить внезапно сузившийся из-за утолщения надгортанника просвет гортани.
Различают отечную, инфильтративную и абсцедирующую формы эпиглоттита.
При отечной форме заболевания у пациента наблюдается высокая температура (до 39°), сильная боль в горле, боль при пальпации шеи, сильный отек слизистой оболочки надгортанника.
При инфильтративном и абсцедирующем эпиглоттитах также наблюдается лихорадка, сильная боль в горле, сильная нехватка воздуха. Язык при этом покрыт серым налетом, надгортанник отечный.
Для абсцедирующей формы врач при ларингоскопии может видеть гной, просвечивающий через отечную слизистую оболочку.
