
3 курс / Патологическая физиология / Патофизиология_углеводного_обмена_Сахарный_диабет_КГМУ_М_М_Миннебаев
.pdfМИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
КАЗАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ КАФЕДРА ПАТОФИЗИОЛОГИИ
М.М.Миннебаев, Ф.И. Мухутдинова, С.В.Бойчук, ЛД.Зубаирова, А.Ю.Теплов.
ПАТОФИЗИОЛОГИЯ УГЛЕВОДНОГО ОБМЕНА.
САХАРНЫЙ ДИАБЕТ
(УЧЕБНО-МЕТОДИЧЕСКОЕПОСОБИЕДЛЯСАМОСТОЯТЕЛЬНОЙРАБОТЫ СТУДЕНТОВ)
КАЗАНЬ-2006 г.
http://www.kgmu.by.ru/
Рекомендовано к публикации Центральным координационным методическим Советом Казанского государственного медицинского университета.
ПАТОФИЗИОЛОГИЯ УГЛЕВОДНОГО ОБМЕНА. САХАРНЫЙ ДИАБЕТ. (Учебно-методическое пособие для самостоятельной работы студентов). Казань, 2006 год. — 24 с.
Составители: проф.М.М. Миннебаев, проф. Ф.И. Мухутдинова, проф. С.В.Бойчук, доц. Л.Д.Зубаирова, доц. А.Ю.Теплов.
Рецензенты: проф. А.П. Цибулькин, проф. Л.Н. Иванов.
Нарушение углеводного обмена составляют значительную долю клинических проявлений типических нарушений обмена веществ.
Часть их носит симптоматический и вторичный характер, а некоторые являются самостоятельными заболеваниями. Среди последних наиболее распространенной болезнью является сахарный диабет. В свете сказанного, рекомендуемое методпособие освещает основные этапы в обмене углеводов и возможные механизмы их нарушений.
Методпособие составлено с учетом соответствующего раздела учебной программы по патофизиологии.
http://www.kgmu.by.ru/
ЗНАЧЕНИЕ УГЛЕВОДОВ ДЛЯ ОРГАНИЗМА
1. Энергетическое. Одна молекула глюкозы освобождает680 кал энергии или 38 мол. АТФ. Вторая особенность использования углеводов как энергетического материала: часть глюкозы находится в виде гликогена (печени и мышц) для потребления всеми органами. В-третьих, часть угле водов (избыток) превращается в жир.
2.Часть глюкозы вступает в пентозный цикл, т.е. прямое окисление. Образующийся рибоза - 5 фосфат входит в состав молекулы рибонуклеотидов - АТФ, НАД, НАДФ, РНК и т.д. Кроме того, в пентозном цикле образуется НАДФН2 , который участвует как донатор водорода для многочисленных синтетических процессов(гормонов щитовидной железы, инсулина, при построении стероидов, высших жирных кислот).
3.Из углеводов образуется глюкуроновая кислота, которая используется в процессах дезинтоксикации печени.
4.Через глюкуроновую кислоту углеводы являются участниками синтеза мукополисахаридов, гиалуроновой кислоты, синтеза гепарина, а также углеводы входят в состав в состав гликопротеидов сыворотки крови.
НАРУШЕНИЯ ПРОЦЕССОВ ПИЩЕВАРИТЕЛЬНОГО ГИДРОЛИЗА И ВСАСЫВАНИЯ УГЛЕВОДОВ
Организм постоянно нуждается в поступлении углеводов. Из общей массы глюкозы крови 69% потребляет нервная система. Гликоген печени составляет 90-80 гр., что дает 300 ккал. В мышцах - около 280 гр., что дает 1000 - 1200 ккал. Средняя затрата энергии для взрослого человека составляет 2500 ккал, т.е. даже весь имеющийся запас гликогена в организме не покрывает эту минимальную затрату в средней суточной энергетике. Поэтому организм нуждается в постоянном подвозе углеводов с пищей, глюконеогенезе из жиров и белков(глюконеогенезе из жиров - глицерина, из белка - глюкогенных аминокислот: аланина, аспарагиновой кислоты и глютаминовой кислоты). В основном организм потребляет растительные углеводы, т.к. в мясе гликогена (животных углеводов) очень мало.
http://www.kgmu.by.ru/
В кишечнике под влиянием птиалина слюны, диастазы поджелудочной железы происходит распад полисахаридов и образуются моносахариды. Нарушение этого процесса переваривания происходит при нарушении поступления сока поджелудочной железыпри панкреатитах, закупорке протоков панкреаса камнем, опухолью и др. - в кишечник всасывание углеводов нарушается. Наличие в кале непереваренных зерен крахмала является одним из показателей нарушения усвоения полисахаридов. Патология всасывания углеводов особенно легко развивается в младенческом возрасте в результате недостаточно сформированной адаптации кишечника к - ин гредиентам пищи. Диспепсии в раннем детском возрасте обусловлены в результате позднего формирования(вернее запаздывания) ферментных систем кишечника. Процесс всасывания глюкозы, фруктозы идет с затратой энергии против градиента концентрации с помощью фосфориливания гексокиназой. Большая часть фосфорилированной глюкозы в стенке -ки шечника подвергается действию фосфатазы, т.е. дефосфорилируется, а освободившаяся глюкоза поступает в воротную вену. Нарушение всасывания углеводов наблюдается при воспалительных процессах в стенке кишечника, что затрудняет процессы фосфорилирования глюкозы.
При недостаточной функции коры надпочечников дефицит альдестерона сопровождается дефицитом натрия, что также нарушает процесс всасывания углеводов.
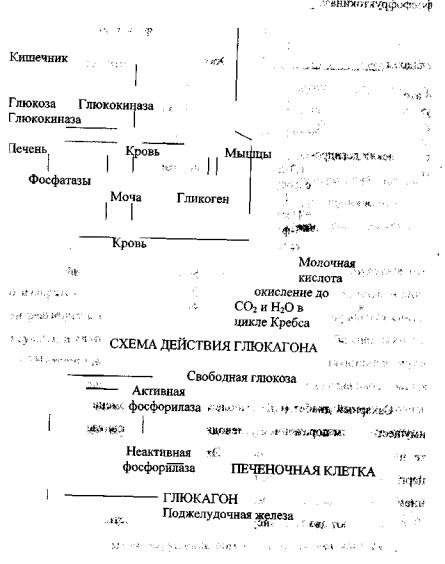
МЕТАБОЛИЗМ ГЛЮКОЗЫ В ПЕЧЕНИ
В печени постоянно происходит процесс образования гликогена и его распад (гликогенез и гликогенолиз). Синтез гликогена происходит как из экзогенных углеводов, так и молочной кислоты и продуктов других обменов - глюконеогенез и далее гликогенез. В мышцах гликоген образуется из глюкозы и молочной кислоты. Большое значение в синтезе гликогена имеет уровень глюкозы в крови (т.е. количество субстрата). Процессы синтеза гликогена зависят от деятельности фермента синтетазы. Синтез гликогена происходит только после фосфорилирования через АТФ. Синтез и
http://www.kgmu.by.ru/
распад в печени катализируется фосфорилазой (при избытке глюкозы усиливается образование гликогена, а при недостатке - его распад).
В мышцах нет фосфатазы, поэтому из мышц фосфорилированная глюкоза выйти не может, поэтому в мышцах депо гликогена используется только самими мышцами.
Патология гликогенообразования:
1. Усиленный распад гликогена - наблюдается:
а) в результате резкого усиления обмена веществ, затрата энергии не компенсируется экзогенным поступлением углеводов и синтезом гликоге на;
б) при психомоторном возбуждениичерез симпатическую нерв ную систему;
в) при усилении синтеза гормоновтироксина, адреналина, глюкагона - все эти гормоны активируют фосфорилазу. Активация фосфорилазы происходит и при сдвигах тканевой реакции в кислую сторону(при уси ленной мышечной работе);
г) при бактериальных интоксикациях, лихорадке, тиреотоксикозе, сахарном диабете, опухолях мозгового вещества надпочечников за счет возбуждения симпатического отдела нервной системы;
д) недостаточный синтез гликогена наблюдается при всех заболева ниях, сопровождающихся гипоксией печени. При всех видах гипоксии снижаются окислительные процессы, наблюдается дефицит АТФ. Печень получает 1/3 крови по печеночной артерии, а остальные 2/3 - по воротной вене, т.е. венозную кровь с низким содержанием кислорода, поэтому в пе чени парциальное давление кислорода очень низкое и она очень чувстви тельна гипоксии.
Комбинированная форма нарушения обмена гликогенанедостаточный синтез и ускоренный распад гликогенавстречается при гепатитах и экстремальных состояниях (тяжелые ожоги, шок, интоксикация). При этом происходит переключение тканевой энергетики с углеводного на жировой и белковый обмен. В этих условиях в результате гипоксии накапливаются недоокисленные продукты этих обменов, развивается кетоз, образуются биогенные амины и др. Нарушение синтеза гликогена в форме не-
http://www.kgmu.by.ru/
достаточности содержания его в мышцах наблюдается при псевдопаралитической миастении в результате нарушения передачи нервнотрофических импульсов в скелетной мышце. У таких больных содержание гликогена в мышцах снижается до нуля.
При всех снижениях уровня гликогена в печени возникает гипогли-
кемия. Ранним признаком снижения содержания гликогена в печени является кетоз, так как в печени компенсаторно мобилизуются и распадаются жиры: в кровь поступают их продукты распада - кетоновые тела, которые на периферии при недостатке углеводов не могут распадаться до конечных продуктов.
Стабилизация гликогена (снижение распада гликогена-гликогеноз или болезнь Гирке, Помпе). При болезни Гирке повсюду накапливается гликоген, даже в мозговой ткани. При этой болезни снижена активность фосфорилазы, а также глюко - 6-фосфатазы. В других случаях снижена активность и фосфатазы, переход глюкозы из печени резко затруднен, так как глюкоза не может в фосфорилированной форме-«выйги из печени». В крови наблюдается гипогликемия, снижается участие углеводов в энерге-
тическом балансе. В этих случаях терапевтический эффект дает применение глюкагона.
НАРУШЕНИЕ МЕЖУТОЧНОГО ОБМЕНА. НАРУШЕНИЕ РЕГУЛЯЦИИ ТРАНСПОРТНОГО ЗВЕНА ОБМЕНА ГЛЮКОЗЫ.
1.Резервирование гликогена и превращение жира в глюкозу усиливается под влиянием инсулина (чаще всего при возбуждении парасимпатической нервной системы), который одновременно тормозит глюконеогенез
испособствует утилизации глюкозы тканями.
2.Поступление глюкозы в кровь, что связано с распадом гликогена печени и глюконеогенезомусиливается под влиянием симпатических импульсов, гормонов-тироксина, глюкагона, адреналина; глюконеогенез усиливается глюкокортикоидами (глюкокортикоиды действуют на гексокиназу ингибируя ее, а инсулин, наоборот, стимулирует).
http://www.kgmu.by.ru/
3. Аэробная и анаэробная фазы энергетической утилизации глюкозы под влиянием симпатической нервной системы, тироксина, глюкагона, адреналина и глюкокортикоидов.
Все эти процессы (этапы) интегрируются сахарным центром, расположенным на разных уровнях ЦНС(кора, подкорка и др.). Проявлением дискоординации этих центров является гипо- и гипергликемия.
ГИПЕРГЛИКЕМИЯ бывает алиментарной, эмоциональной, гормональной. Эмоциональная - нервно-гуморальной природы. Гормональная - при тиреотоксикозе (активация фосфорилазы), при акромегалии, болезни Иценко-Кушинга.
Продолжительность реализации этих причин происходит лишь в тех случаях, когда усиленное поступление глюкозы сочетается с недостаточностью утилизации глюкозы периферией. А это наблюдается лишь при недостатке инсулина. Поэтому вышеперечисленные предпосылки гипергликемии не проявляются при достаточном количестве инсулина, но при длительных воздействиях факторов, вызывающих гипергликемию, может возникнуть вторичное снижение синтеза инсулина(истощение В-клеток поджелудочной железы). Наркоз-морфинный, эфирный, хлороформный - снимает сдерживающее влияние коры на подкорку, усиливается симпатическая импульсациягипергликемия. Наркоз барбитуратами - гипергликемию не дает, так как угнетается стволовая часть головного мозга. При гипергликемии наблюдается галактозурия, фруктозурия, пентозурия (при обильном приеме вишен, чернослива). Почечная глюкозурия бывает при нарушении реабсорбции глюкозы в почках. Алиментарная гипергликемия продолжается в течение 2-3 часов после приема больших количеств легкоусваиваемых углеводов. В развитии первой ее фазы большое значение имеет нервно-рефлекторный компонент(рефлекс с рецепторов полости рта, интерорецепторов слизистой желудка на симпатические нервырас- пад гликогена в печени). Второй этап - в результате поступления самой глюкозы из кишечника. Третья фаза-гипогликемическая за счет нарастания образования инсулина. Затем вновь следует вторичная гипергликемия с
последующим |
волнообразным |
затуханием. ГИПОГЛИКЕМИЯ |
развивается при: |
|
|
http://www.kgmu.by.ru/ |
|
|
|
|
|
|
|
|
|
||
а) возбуждении парасимпатической нервной системы за счет усиле |
|
|
|||||||||
ния синтеза гликогена в печени и усиления превращения глюкозы в жир |
|
|
|||||||||
усиливается; за счет усиленной секреции инсулина тормозится распад гли |
|
|
|||||||||
когена; |
|
|
|
|
|
|
|
|
|
|
|
б) стабильная гипогликемия бывает при опухолях в мозгу, локали |
|
|
|||||||||
зующихся в местах «сахарного центра», при опухолях В-клеток поджелу |
|
|
|||||||||
дочной железы; |
|
|
|
|
|
|
|
|
|
||
в) при усиленной мышечной работе, при гипофизарной кахексии- |
|
|
|||||||||
атрофия гипофиза, при разрушении надпочечников (при отсутствии глю- |
|
|
|||||||||
кокортикоидов резко |
растормаживается действие |
инсулина, т к как |
|
|
|||||||
глюко- |
|
|
|
|
|
|
|
|
|
|
|
кортикоиды угнетают активность глюкокоиназы); |
|
|
|
|
|
||||||
г) при тяжелых поражениях печени; |
|
|
|
|
|
||||||
д) при гиперфункции инсулярного аппарата. |
|
|
|
|
|
||||||
Проявлением гипогликемии прежде всего, является поражение |
|
|
|||||||||
функции ЦНС: в нервной ткани гликогена очень мало, нервная клетка |
|
|
|||||||||
получает энергию исключительно за счет углеводов. Вначале наступает |
|
|
|||||||||
возбуждение, а затем быстро оно переходит в торможение(при |
|
|
|||||||||
концентрации сахара в крови40-45% мг и ниже). При гипогликемии |
|
|
|||||||||
отдельные симптомы объясняются компенсаторным усилением секреции |
|
|
|||||||||
адреналина |
и |
возбуждением |
симпатической |
нервной |
системы |
|
|||||
(расширение |
зрачков, |
ускорение |
пульса |
и .), |
т.направленныед |
|
|
||||
препятствованию дальнейшего снижения уровня сахара в крови. В то же |
|
|
|||||||||
время, |
имеются |
|
симптомы |
повышенной |
|
возбудимости |
и |
||||
парасимпатической нервной системы (вазомоторные расстройства, непро- |
|
|
|||||||||
извольная |
|
дефекация |
и |
мочеиспускание, сонливость, |
судороги, |
|
|
||||
потливость, |
дрожь, |
амнезия, |
афазия, |
потеря |
сознания, |
коматозное |
|
|
|||
состояние). На фоне возбуждения симпатической нервной системы все же
преобладают |
симптомы |
возбуждения |
парасимпатической |
нервной |
||
системы. |
|
|
|
|
|
|
Для окислительного превращения пировиноградной кислоты необ- |
||||||
ходимо |
наличие |
фермента, простетическая |
группа |
которого- |
||
кокарбоксилаза-представляет собой пирофосфорный эфир тиамина (витамин В1). При недостаточности этого витамина нарушается межуточный обмен углеводов, накапливаются пировиноградная кислота и молочная кислота. При этом в первую очередь нарушается деятельность ЦНС, так как
http://www.kgmu.by.ru/
превращение углеводов составляет основу обмена, обеспечивающего энергетическим материалом функциональную деятельность нервной ткани.
Синтез ацетилхолина также связан с окислением пировиноградной кислоты, нарушение окисления пировиноградной кислоты при недостатке витамина В1 затрудняет образование ацетилхолина.
Сахар Глюкоза
Гликоген
Гликоген АТФ + киназа
Циклический
3,5-АМФ
Аденил-циклаза + АТФ

http://www.kgmu.by.ru/
альдозы
САХАРНЫЙ ДИАБЕТ
Сахарный диабет (СД)- заболевание общего обмена веществ с пре- |
|
||||
имущественным |
поражением |
углеводного |
обмена, развивается |
в |
|
результате |
инсулиновой |
недостаточности. Это |
заболевание |
||
характеризуется гипергликемией, глюкозурией, полиурией и осложняется кетозом и поражением сердечно-сосудистой системы.
Различают два типа инсулиновой недостаточности:
http://www.kgmu.by.ru/
1. Панкреатическая-в результате непосредственного поражения В-
клеток (диабет I типа);
2. Внепанкреатическая-секркция В-клеток нормальная, но инсулин
по пути к эффекторным органам или в самих эффекторных органах или
разрушается или инактивируется (диабет II типа).
ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ панкреатической инсулиновой
не-достаточности:
1. Все то, что подавляет уровень окислительных процессов в- В
клетках поджелудочной железы - их гипоксия - нарушение кровоснабже-
ния поджелудочной железы при атеросклерозе сосудов брюшной
полости,
при длительном спазме сосудов поджелудочной железы, образование за-
стойного |
очага в заднем гипоталамусе, где расположены высшие |
симпати- |
|
ческие центры, в результате эмоционально-психических реакций, при фиб-
розе В-клеток поджелудочной железы(например, при хронических пан-
креатитах). При гипоксии тормозится переход сульфгидрильных групп в
дисульфидные. |
|
|
|
2. Повышенное |
образование в |
организме |
аллоксана-в результате |
этого избирательно |
повреждаются |
В-клетки |
поджелудочной железы. |
Аллок-сан реагирует с сульфгидридными группами, поэтому нарушается синтез инсулина, и аллоксан оказывает диабетогенное действие. За счет
связыва-ния |
8Н-групп |
инактивируются |
тиоловые |
,ферменты |
||
участвующие в синте-зе инсулина. Повышенное образование в организме |
||||||
аллоксана |
наблюдается |
при |
нарушении |
обмена |
нуклеопротеидов- |
|
нарушение мочекислого обмена. Клиническим подтверждением этого |
||||||
является то, |
что подагра |
часто |
сопро-вождается |
развитием |
сахарного |
|
http://www.kgmu.by.ru/
диабета.
3. В эксперименте было показано, что при введении дитизона на-
блюдается развитие диабета. Дитизон вызывает образование хелатов с цинком; нарушается образование стойкого полимерного инсулина в - В
клетках. Таким образом, нарушение обмена цинка может явиться причиной диабета. Поэтому больным сахарным диабетом рекомендуется вводить вещества, содержащие много цинка.
4. Давно известно, что если внутрибрюшно кошке ввести большое количество глюкозы, то вначале у них развивается гиперфункция инкре торной функции поджелудочной железы, а затем перенапряжение и исто щение инсулярного аппарата-диабет у кошек. Отсюда у человека сахар ный диабет может развиваться в результате длительного перенапряжения и истощения инсулярного аппарата(злоупотребление легкоусваиваемыми углеводами). Диабет алиментарного происхождения. Диабет-это расплата за переедание. Излишнее употребление жира вызывает прямое угнетение В-клеток.
5. Аутоиммунное поражение В-клеток поджелудочной железы(чаще всего при развитии диабета в юношеском возрасте).
Итак, вышеперечисленные причины лежат в основе развития пан-
креатической инсулиновой недостаточности. В то же время, у многих лю-
дей в ЦНС развивается застойный очаг, многие люди переедают, многие имеют атеросклероз, но не все болеют диабетом. Для реализации всех этих причин нужны определенные условия, т.е. превращение возможности в действительность. Для этого необходима генотипическая функциональ-
ная неполноценность инсулярного аппарата поджелудочной железы. Это преддиабет. Люди с преддиабетом должны находится под диспансерным наблюдением.
http://www.kgmu.by.ru/
Процесс образования и секреции инсулина
Предшественником инсулина является проинсулин, состоящий из 84
аминокислотных остатков. Активная часть проинсулина-это та часть, ко-
торая состоит из 51 аминокислотного остатка. Первый этап образования активного инсулина-это отторжение неактивной части проинсулина с помощью ферментов (типа пептидаз). В активной форме инсулина
аминокис-лотные |
остатки |
группируются |
в |
две |
(цепииз-21А |
аминокислотного |
остат-ка) и |
В-цепи (состоит |
из 30 |
остатков). |
Обе эти |
цепи соединяются дисуль-фидными мостиками. Восстановление этих дисульфидных групп в суль-фидные ведет к утрате инсулином активности.
В настоящее время инсулин синтезирован искусственно. Для синтеза инсулина, образования дисуль-фидного мостика необходимо наличие сульфгидрильных групп. Глютати-он - донатор сульфгидрильных групп.
Инсулин имеет молекулярный вес6000, он является нестойким и устойчивость, способность резервироваться в В-клетках приобретается им при полимеризации этого первичного инсу-лина, получается инсулин полимеризованный (мол. вес 24-48 тыс.). Эта полимеризация происходит
при участии цинка. Для синтеза инсулина осо-бенно необходимы серосодержащие аминокислоты, так как они составля-ют около12 % всех аминокислотных остатков в молекуле этого гормона.
Поступление инсулина из В-клеток в кровь происходит при следую-
щих условиях: а) повышение уровня сахара в крови. Сахар - адекватный стимулятор секреции инсулина; б) возбуждение блуждающего нерва; в)
синтез секретина.
Инсулин стимулирует синтез белка; значит, при поступлении в орга-
низм белка усиливается секреция инсулина. Ежедневно у человека образу-
http://www.kgmu.by.ru/
ется примерно 55 единиц инсулина. Инсулин повышает проницаемость клеток для глюкозы, активируя фосфорилирование глюкозы, способствует ее окислению. Инсулин тормозит активность глюкозо-6-фосфатазы, тормо-
зит глюконеогенез из жиров и белков.
Связанный с белками инсулин действует только на жировую ткань,
он не предохраняет от диабета, поэтому может возникнуть так называемый
«диабет на фоне тучности». Причина повышенного связывания инсулина с белками не изучена.
ВНЕПАНКРЕАТИЧЕСКАЯ ИНСУЛИНОВАЯ
НЕДОСТАТОЧНОСТЬ
Факторы, которые могут инактивировать инсулин.
1. Часть инсулина в крови находится в связанном с белком состоя-
нии. Этот инсулин не проявляет своей активности в отношении мышц, пе-
чени, но активен в отношении жировой ткани. Связь белка с инсулином происходит в печени. При некоторых формах диабета соотношение сво-
бодной и связанной форм инсулина сдвигается в сторону увеличения свя-
занной формы инсулина. Когда и почему происходит увеличение связан-
ной формы инсулина неизвестно. Свободный инсулин активен в отноше-
нии всех инсулинчувствительных тканей.
2. Повышенная (абсолютная и относительная) циркуляция в крови гормональных антагонистов инсулина. Это глюкокортикоиды и СТГ. Глю-
кокортикоиды, кроме того, препятствуют влиянию инсулина на проницае-
мость жировой ткани и мышечной ткани для глюкозы, СТГ еще вызывает также перенапряжение инсулярного аппарата.
Ключевой реакцией в углеводном обмене является гексо- и глюко-
киназная реакция, т.е. фосфорилирование глюкозы. Глюкокортикоиды и СТГ инактивируют активный центр глюкокиназы. Инсулин же так изменя-
ет конформацию этого фермента, что глюкокортикоиды не могут подейст-
http://www.kgmu.by.ru/
вовать на этот фермент; однако, если количество глюкокортикоидов и СТГ повышено, то они могут инактивировать этот фермент. В крови натощак преобладает связанный инсулин, а после нагрузки глюкозой содержание свободного инсулина увеличивается. Так возникает «стероидный и гипо-
физарный диабет». Отсюда, явление «стероидного диабета» могут прохо-
дить после подавления функции гипофиза.
Кроме всего перечисленного, глюкокортикоиды активируют глюко-
неогенез-они индуцируют, активируют ключевой фермент глюконеогенеза
- фосфоэнол-пируват-карбоксилазу.
3. Наличие антагонистов инсулина негормональной природы. На-
пример, синальбумин. Синальбумин представляет собой полипептид -В
цепи инсулина. Он снимает действие инсулина на печень и мышцы, но не на жировую ткань. Кроме того, если в процессе образования инсулина ос-
тается свободной В-цепь, то она тоже тормозит действию инсулина, так как В-цепь действует по типу конкурентного ингибирования в клетке. Это имеет при избытке образования В-цепи инсулина и усиленном разрушении молекулы инсулина в поджелудочной железе.
4. В печени имеется фермент инсулиназа, разрушающий инсулин.
Если активность инсулиназы повышается, то может развиваться непан-
креатическая форма диабета, т.е. печеночная форма диабетасиндром Ма-
риака. В норме инсулиназа предохраняет организм от избыточного посту-
пления инсулина в общую циркуляцию и развития гипогликемии.
5. Эндогенный инсулин комплексируясь с белками, которые облада-
ют антигенными свойствами, может вызвать образование антител к эндо-
генному инсулину, то есть развивается аутоиммунный инсулинрезистент-
ный диабет. Такой диабет встречается и при длительном введении инсули-
на в организм. Его легко распознать, т.к. введение глюкокортикоидов бу-
дет тормозить образование аутоантител и вызывать клиническое улучше-
http://www.kgmu.by.ru/
ние состояния больного.
6. Образование антител к рецепторам инсулина, отсюда снижение чувствительности периферических тканей к инсулину.
ПАТОГЕНЕЗ ДИАБЕТА
Для рассмотрения патогенеза сахарного диабета нужно вспомнить пути действия инсулина - это печень, мышцы и жировая ткань.
1. Инсулин повышает проницаемость клеточных мембран для глюко-
зы.
2.Глюкоза метаболизируется под влиянием инсулина, так как инсу-лин активирует глюкокиназу.
3.Инсулин способствует переходу углеводов в жиры, способствуя синтезу триглицеридов.
4.Инсулин индуцирует образование фермента гликоген-синтетазы,
т.е. усиливает образование гликогена в печени и мышцах.
5.Инсулин тормозит активность фермента фосфатазы.
6.Инсулин тормозит глюконеогенез, т.е. образование глюкозы из глюкогенных аминокислот.
Итак, при недостатке инсулина в организме: а) мало сахара поступа-
ет в ткани; б) мало используется сахар в тканях; в) жир меньше превраща-
ется в углеводы; г) мало образуется гликогена; д) много сахара поступает в кровь; е) повышается образование сахара из глюкогенных аминокислот.
ЗНАЧЕНИЕ ГИПЕРГЛИКЕМИИ
1. Компенсаторно-приспособительное значение - за счет нее больше сахара поступает в клетки.
2. С другой стороны гипергликемия имеет и отрицательные стороны: а) стимулируются оставшиеся неповрежденными В-клетки,
http://www.kgmu.by.ru/
возникает их напряжение, затем перенапряжение, истощение и прогрессирование диабе-та; б) при высоком уровне сахара в крови происходит имбибиция субэндо-телия крупных сосудов, что может привести к повышению образования кислых мукополисахаридов, что сопровождается адсорбцией на мукополи-сахаридах бета-липопротеидов и ведет к развитию атеросклероза; в) при очень высоком уровне сахара в
крови может возникнуть гиперосмолярная кома и выход жидкости из ткани в кровь - эксикоз.
Как же быть с гипергликемией? Бороться с ней или нет? При относи-тельно небольшом повышении уровня сахара в крови и небольшой глюкозурии преобладает компенсаторная сторона гипергликемии, а если уровень сахара 200 мг и выше, то надо с ней бороться путем введения инсулина.
При сахарном диабете нарушается белковый обмен, т.к. инсулин за счет усиленного поступления аминокислот в клетку и доставки энергии обеспечивает процессы синтеза белка. Это отражается, прежде всего, на иммунологических свойствах организма, поэтому при не леченном диабете подавляется иммунитет. Воспалительные реакции у больных диабетом имеют свои особенности - развитие грануляционной ткани и рубцеобразо-
вание задерживаются. Воспалительный процесс протекает вяло, может быть язвообразование. При юношеском диабете возможна задержка роста и развития.
При СД нарушается и жировой обмен. При этом часть этих наруше-
ний связана с нарушением углеводного обмена. При инсулиновой недоста-
точности в жировую ткань мало поступает и используется глюкоза. Это
нарушает синтез триглицеридов, т.к. для их образования нужна НАДФН,
2
образующийся в пентозном цикле. При диабете липолиз превалирует над липосинтезом. Кроме того, нарушается синтез триглицеридов в жировой
http://www.kgmu.by.ru/
ткани из высших жирных кислот. Образуется много кетоновых тел, что
способствует усилению мобилизации жиров из жировой ткани в печень
(толчком к этому служит снижение запасов гликогена в печени).
Происходит нарушение отложения жира и в жировой ткани. В кровь
поступают жирные кислоты в большом количестве, в печени они разру-
шаются и в избытке образуют кетоновые тела. Кетоновые тела недоста-
точно окисляются и в других тканях потому, что для их окисления необхо-
дим эффективный цикл Кребса. А эффективный цикл Кребса может быть только при нормальном обмене углеводов. Отсюда развивается кетоз. Фак-
тором располагающим к кетозу является жировая инфильтрация печени.
Оказалось, что к жировой инфильтрации печени имеет непосредственное отношение другое начало, вырабатываемое в эпителии мелких протоков
поджелудочной железы - это липокаин. Он тормозит развитие жировой инфильтрации печени, потому что стимулирует образование фосфолипи-
дов (в |
составе |
которых |
жирные |
кислоты |
покидают ) ипечень |
|||
стимулирует |
образование |
бета-липопротеидов, в |
составе |
которых |
||||
жирные кислоты также покидают печень. Липокаин способствует |
||||||||
трансметилировнию, |
образованию |
холина |
и |
лецитина. Тотальный |
||||
панкреатический диабет связан с дефицитом инсулина и липокаина. |
||||||||
Кетоз |
|
это то |
страшное, что |
угрожает |
больному. Поэтому |
задача |
||
врача задерживать кетоз и жировую инфильтрацию печени. Применяют липокаин, липотропные вещества. Накопление кетоновых тел связано не только с недостаточностью окисления их и повышенным образованием,
но также и с тем, что ацетоуксусная кислота и бета-оксимасляная кислота не ресинтезируются в высшие жирные кислоты. В норме уксусная кислота и кетоновые тела ресинтезируются в высшие жирные кислоты(а
также используются тканями как энергетический материал; но в печени кетоновые тела не утилизируются - она только образует их).
При диабете ресинтез кетоновых тел в высшие жирные кислоты бло-
http://www.kgmu.by.ru/
• кируется. И эти кетоновые тела через уксусную кислоту могут быть ис-
пользовыны как источник для синтеза холестерина - отсюда гиперхолесте-
ринемия.
МИНЕРАЛЬНЫЙ ОБМЕН при сахарном диабете:
Его нарушение во многом связано с кетозом, так как выделение аце-
тоуксусной и бета-оксимасляной кислот происходит в виде солей с натри-
ем и калием, последние теряются. Клетки теряют калий, наблюдается ги-
перкалиемия.
Поражение сосудов и сердечной мышцы при диабете: |
|
||||
Поражение сердечной мышцы: |
|
|
|
||
а) |
тормозится |
ресинтез |
, АТФтак |
как |
нарушается |
фосфорилирование; б) |
сердечная мышца |
работает в |
основном |
за счет |
|
окисления высших жирных кислот и оно должно сопровождаться потреблением большого количества кислорода, т.к. в жирных кислотах мало кислорода, поэтому легко наступает гипоксия сердечной мышцы,
это и есть стенокардия напряжения обмена; в) при дефиците инсулина в сердечной мышце мало гликогена; г) нарушается синтез белка.
Поражения сосудов делятся на макро- и микроангиопатии. Макроан-
гиопатия - это атеросклеротическое поражение крупных сосудов. Микро-
ангиопатия - это поражение капилляров почекнефропатия и капилляров сетчатки глаза - рентинопатия. В почках при диабете развивается интер-
капиллярный гломерулярный склероз. Это связано с тем, что через почки проходит много сахара, последний имбибирует межклеточную ткань, раз-
вивается склероз. Ретинопатия развивается, по-видимому, в результате: а)
нарушения жирового обмена (повышенное образование холестерина и бе-
та-липопротеидов); б) диспротеинемии - образование белков, могущих быть аутоантигеном, тогда комплекс антиген-антитело выпадает в стенке капилляров. Применение анаболитических гормонов и веществ, снижаю-
