
5 курс / Паллиативная помощь / Analiz_PMP_v_Samarskoy_oblasti_v_2020_godu_i_perspektivy_na_2021
.pdfАНАЛИЗ паллиативной помощи детям в Самарской области в 2020 году и
перспективы на 2021 год.
На основании работы БФ «ЕВИТА», мониторинга среди родителей.
Паллиативная медицинская помощь оказывается неизлечимо больным детям, которые нуждаются в симптоматической терапии, психосоциальной помощи, длительном постороннем уходе.
Основной задачей паллиативной помощи является улучшение качества жизни пациента, при этом приоритетным направлением является достижение эмоционального равновесия и физического комфорта больного в результате проведения медицинского вмешательства, без причинения дополнительной боли и дискомфорта страдающему пациенту и его родственнику.
В2019 году произошли значительные изменения законодательства в сфере оказания паллиативной помощи, в том числе, благодаря активной позиции общественных организаций, по всей стране начата работа по разработке региональных программ развития паллиативной помощи, выделяются субсидии из федерального бюджета. Наша область не осталась в стороне и предприняла шаги для создания качественной и эффективной системы помощи неизлечимо больным детям и их семьям.
ВСамарской области в настоящее время работает четыре выездные паллиативные детские службы, в состав которых входят врачиреаниматологи, прошедшие обучение по оказанию паллиативной медицинской помощи (далее - ПМП), и психологи. Некоторые службы по запросу семьи неизлечимо больного ребенка на дом организовывают выезд на дом и врачей узких специальностей: хирургов, отоларингологов, эпилептологов, диетологов т.д.
Приоритетная программа Благотворительного фонда «ЕВИТА» (далее-
Фонд) – программа развития паллиативной помощи детям «Ты не один».
Внастоящее время у фонда 25 подопечных по программе детей,
воспитывающихся в семьях, и 87 детей -сирот с паллиативным статусом, воспитывающихся в самарском пансионате для детей-инвалидов.
В 2019 году совместными усилиями нам удалось пересмотреть порядок оказания паллиативной помощи в учреждениях здравоохранения: (ранее предусматривались койко-места в общих палатах для паллиативных детей) , но с ноября 2019 года БФ «ЕВИТА» оборудовал 6 паллиативных палат - 3 в СОКБ им. Середавина и 3 в Тольяттинской городской детской клинической больнице, которые полностью соответствуют потребностям таких пациентов одноместных палатах.
Кроме того, в августе 2019 года фонд организовал приезд в Самарскую область уникального хирурга из ФГБУ НМИЦ ДГОИ им. Дмитрия Рогачева Минздрава России Ильи Захарова, который провел мастер-класс для самарских врачей по установке низкопрофильных гастростом эндоскопическим способом детям с паллиативным статусом в самом тяжелом состоянии. Среди пациентов
Ильи Захарова так же были и трое детей из пансионата для детей-инвалидов «Самарский».
В2019 году на цели программы было потрачено 3 029 000 рублей. Закупали медикаменты, расходные материалы и уходовые средства, лечебное питание, технические средства реабилитации, медицинское оборудование, оборудовано 6 паллиативных палат в двух больницах, организован мастер-класс московского хирурга Ильи Захарова для самарских коллег по установке гастростом.
В2020 году на цели программы потрачено более 7 000 000 рублей. Помощь оказывалась в приобретении лечебного питания, расходных и уходовых средств, медицинского дорогостоящего оборудования, обучения родителей правилам ухода за паллиативными детьми, использованию оборудования, оплату узких специалистов ( няни, массажист, психолог). В Тольятти организовано обучение хирургов установке гастростом эндоскопическим способом.
Фонд оплачивает услуги узких специалистов, таких как массажист, психолог, которые оказывают услуги на дому, а так же предоставляет в семью нянь. Занимается социализацией родителей таких детей, организовывая мероприятия, флэш-мобы, поздравления с различными праздниками и днями рождениями.
Мы благодарны врачам, входящим в выездные бригады паллиативной помощи детям за сотрудничество и неравнодушие, ведь зачастую у государственных больниц нет возможности экстренно помочь, и тогда врачи направляют родителей в наш фонд. Так совместно мы помогаем неизлечимо больным детям и их родителям не потерять веру в жизнь, в медиков, в доброту и помощь!
В Фонд часто поступают обращения от родителей, чьи дети страдают неизлечимыми заболеваниями и нуждаются в оказании ПМП. К большому сожалению, нами были выявлены системные проблемы по оказанию ПМП и социальной помощи данной категории детей и их семьям в нашей области. И, несмотря на принятые меры для развития ПМП в регионе, до сих пор не решен ряд жизненно-важных вопросов, а именно:
1.До настоящего времени в Самарской области не существует полного и исчерпывающего списка детей, у которых установлена нуждаемость в оказании паллиативной помощи (так называемый «паллиативный статус»).
Согласно проведенному опросу родителей детей с неизлечимыми заболеваниями, ТМНР, часть из них сообщили, что получили отказ, другая часть сказала, что статус им присвоен, хотя объективных данных ( согласно критериям паллиативности) для этого нет.
Поликлиники на местах нередко отказывают в проведении врачебной комиссии по вопросу установления нуждаемости ребенка в оказании ПМП, ссылаясь на то, что у учреждения здравоохранения нет лицензии на оказание паллиативной помощи, или пугая родителей тем, что им придется вновь проходить медицинское освидетельствование для установления инвалидности ребенку, а это чревато тем, что будет изменена ИПРА и ребенок будет лишен социальных гарантий. Данные доводы совершенно безосновательны.
Другая проблема – «поголовное» присвоение статуса «нуждается в паллиативной помощи» без видимых на то оснований. Не каждый ребенок-инвалид, даже с ТМНР может быть таковым признан. Врожденные пороки развития, генетические заболевания, сердечно-сосудистой системы, нейромышечные, болезни обмена веществ. Важный показатель нуждаемости – жизнеугрожающее, сокращающее срок жизни, тяжелые проявления последствий.
Паллиативная помощь (ПП) направлена на улучшение качества жизни детей с угрожающими жизни и ограничивающими жизнь заболеваниями. Специалисты, работающие в паллиативной педиатрии, сходятся во мнении, что, несмотря на то, что уже более 600 диагнозов по МКБ-10 отнесены к тем, при которых ребенок может нуждаться в паллиативной помощи, большую роль играет клиническая оценка состояния ребенка и траектории болезни.
Классификация включает следующие группы детей:
1) дети с тяжелыми ограничивающими жизнь заболеваниями в терминальной стадии; Прогноз крайне неблагоприятный. Смерть возможна в любой момент
2)дети с хроническими прогрессирующими и угрожающими жизни заболеваниями, при которых преждевременная смерть неизбежна, но
прогнозируется в относительно отдаленном периоде при условии проведения определенных паллиативных мероприятий; Прогноз неблагоприятный в отдаленном периоде Дети с хроническими прогрессирующими и угрожающими жизни заболеваниями, при которых преждевременная смерть неизбежна, но прогнозируется в относительно отдаленном периоде при условии проведения определенных паллиативных и куративных мероприятий. Могут умереть в детском возрасте внезапно от осложнений болезни или от сопутствующих заболеваний, или перейти во взрослый возраст, или дожить до терминальной стадии заболевания и перейти в группу I.
3)дети с угрожающими жизнь заболеваниями, имеющие неопределенный прогноз (например, с последствиями ЧМТ, врожденных пороков развития до проведения операции, после которой ребенок может быть снят с паллиативного учета). Прогноз не ясен. Дети с угрожающими жизни заболеваниями, имеющие неопределенный прогноз (например, с бронхолегочной дисплазией, с последствиями ЧМТ и др.). Могут умереть в детском возрасте внезапно от осложнений болезни или от сопутствующих заболеваний, сняться с учета или перейти в группу II или в группу I
.
Категории заболеваний:
Категория 1.У ребенка заболевание, от которого он скорее всего умрет. Это угрожающее жизни заболевание, радикальное лечение которого оказалось или может оказаться для пациента безуспешным (рефрактерные и рецидивирующие злокачественные новообразования, хроническая почечная недостаточность и др.)
Категория 2. У ребенка заболевание или состояние, от которого он может умереть с высокой степенью вероятности. Требует длительного интенсивного лечения для продления жизни с высокой степенью вероятности летального исхода (первичный иммунодефицит, муковисцидоз, глубокая недоношенность и др.)
Категория 3. У ребенка прогрессирующее заболевание, от которого он неизбежно умрет. Для этих заболеваний не существует радикального излечения – с момента установления диагноза объем терапии является паллиативным (неоперабельные солидные опухоли, нервно-мышечные заболевания, нервно-дегенеративные заболевания, хромосомные аномалии, генетические болезни и т. п.).
Категория 4. У ребенка необратимое, но не прогрессирующее заболевание с тяжелой формой инвалидности и подверженностью осложнениям (тяжелые проявления
неврологического дефицита после радикальных онко- и нейрохирургических вмешательств, тяжелые формы ДЦП, последствия спинальной травмы, асфиксии и т. п.). ( Источник: Азбука Паллиативной помощи детям, БФ «Детский паллиатив», составители Савва Н.Н.)
Если промониторить реестр паллиативных детей Самарской области, выяснится, что части детей статус присвоен необоснованно. В частности, детям с ДЦП в стабильном состоянии.
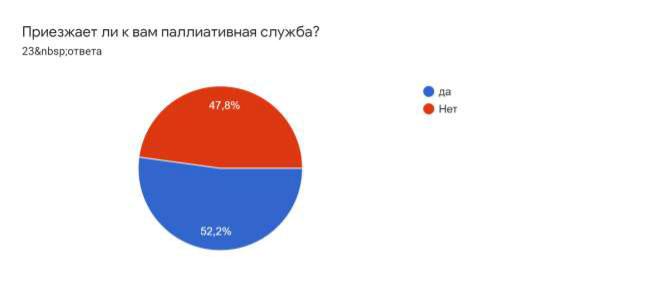
2. Не отработана схема маршрутизации в оказании ПМП детям.
Согласно опросу, проведенному БФ «ЕВИТА» среди родителей паллиативных детей, 47,8% респондентов ответили, что паллиативная помощь к ним ни разу не выезжала.
.
При присвоении поликлиникой паллиативного статуса ребенку информация, родители не уведомляются об этом даже в устной форме, информация о ребенке зачастую не передается в выездные паллиативные службы. А это значит, что статус – только формальность, и качество жизни семьи и ребенка никак не улучшается, ребенок лишается права на гарантии, прописанные в законодательстве.
Отмечены случаи отказа медицинских работников поликлиник выходить на дом для забора анализов у паллиативных детей.
Одна из серьезнейших проблем – это отказ в экстренной госпитализации паллиативных детей с острыми состоянияминарушениями дыхания, длительными судорогами, фебрильной лихорадкой.
3.Не налажено предоставление медицинских изделий паллиативным пациентам для использования на дому в соответствии с Приказом Минздрава России от 31.05.2019 года № 348 н «Об утверждении перечня медицинских изделий, предназначенных для поддержания функций органов и систем организма человека, предоставляемых для использования на дому».
В начале октября 2019 года Минздрав Самарской области дал поручение медицинским учреждениям собрать информацию о нуждах паллиативных пациентов в медицинских изделиях, согласно которому поликлиники должны были передать списки потребностей в выездную паллиативную службу. Однако, большинство заведующих поликлиник подошли к этому вопросу формально, не собрав или не передав собранные сведения дальше по инстанциям.
Несмотря на выделенные из федерльного бюджета денежные средства на развитие паллиативной помощи и закупку необходимого медицинского оборудования для использования на дому, такие жизненно важные аппараты как ИВЛ, откашливатели, кислородные концентраторы, аспираторы, а так же расходные медицинские материалы предоставляются далеко не всем детям, т.к. закуплено было не более 2-3 единиц такого оборудования. При этом, если бы по каждому ребенку было решение ВК о нуждаемости в тех или иных медизделиях, значительно проще было бы формировать бюджет на следующий год, понимая реальную потребность каждого ребенка. В январе 2021 года вышли методические рекомендации об обеспечении детей на дому медизделиями. (№ 15-1/И/1-143 от 13.01.2021 г)
Это подтверждается и данными опроса:
На вопросы: выдает ли вам паллиативная службы зонды, катетеры, гастростомы
– только 50% ответили, что получают это от государства, другие 50% - покупают сами или их обеспечивает фонд.
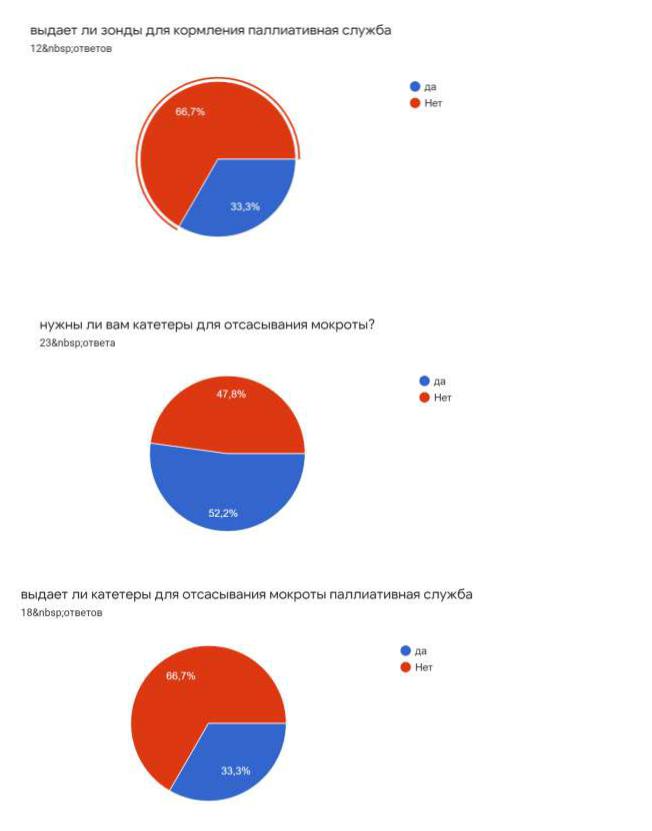
При этом, стоить отметить, что зачастую зонды для кормления привозятся не тех размеров, которые необходимы ребенку.
78,3% респондентов ответили, что пользуются медицинском оборудованием ( аспираторы, небулайзеры, кислородные концентраторы, пульсоксиметры, откашливатели, НИВЛ, ИВЛ).
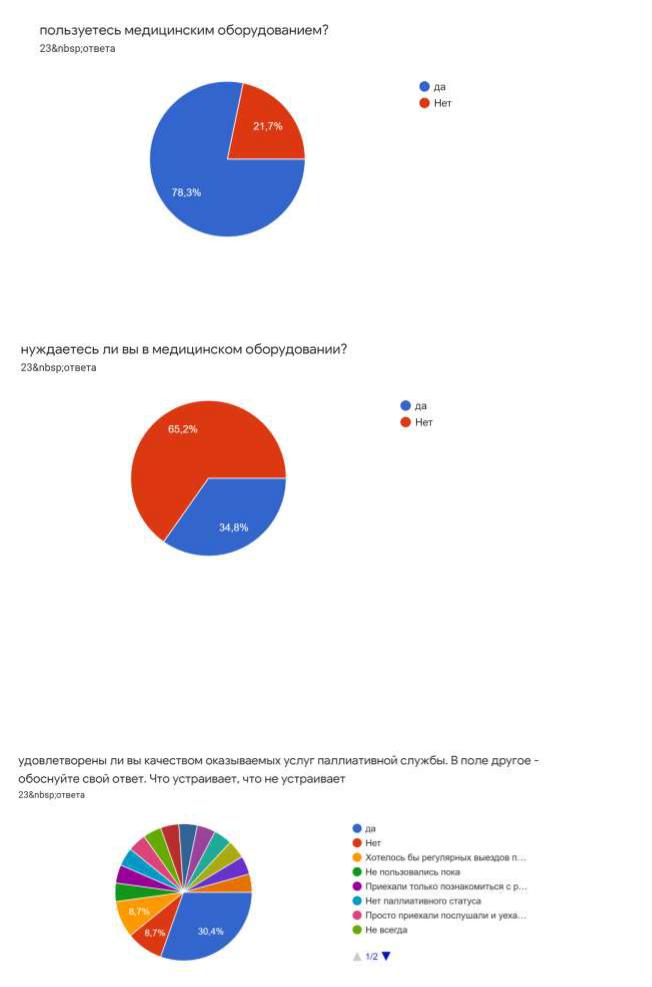
65,2% написали, что нуждаются в медицинском оборудовании,
4.Еще одна важная проблема – качество оказываемой помощи в рамках работы выездной паллиативной службы.
Согласно опросу, только 30,4 % опрошенных ответил, что полностью удовлетворены получаемой паллиативной помощью, отметив при этом, что им сами звонят, уточняют нужды, привозят необходимые расходные материалы.
Из них как положительное в работе паллиативной службы отметили:
-еженедельные визиты
-помощь в замене зонда/гастростомы на дому
-предоставление узких специалистов на дом для осмотра. -внимательное отношение к ребенку.
-выдача медоборудования.
71,4% - полностью не удовлетворены.
Основными причинами неудовлетворенности респонденты озвучили:
-приезжают, только послушать ( 38%)
-не оказывают никакой помощи – ( 38,5%)
-не приезжают вообще – (27%)
-не выдают медицинского оборудования, расходных средств, лечебного питания
– ( 87%)
-приезжают редко – (69%).
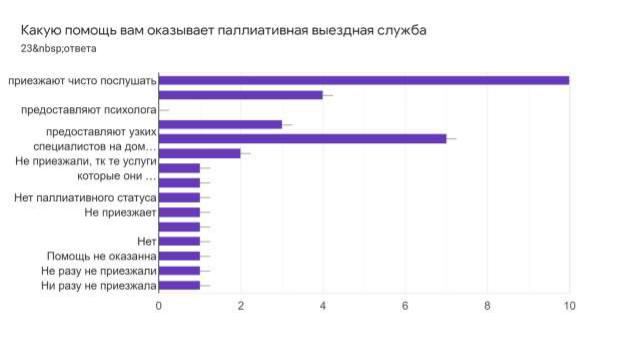
На вопрос какую помощь вы получаете от паллиативной службы, самый распространенных ответ:
-приезжают только послушать – 43,5%
-предоставляют узких специалистов на до - 30,4% Выдают медоборудование и расходные материалы – 17,4%
Меняют гастростому/трахеостому на территории больницы- 4,7%
34,8 % родителей ответили, что паллиативная служба приезжала к ним 5 и более раз за год, 30,4% – ответили, что не приезжала ни разу.
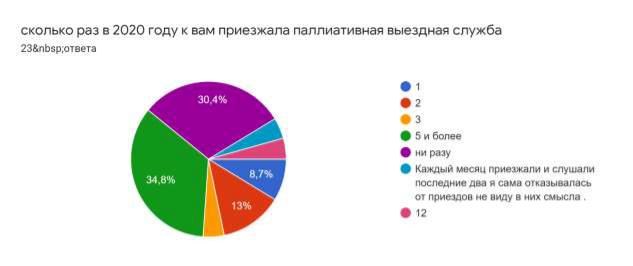
Выезд осуществляет, как правило, врач-реаниматолог, за редким исключением вместе с ним приезжает психолог. Врач только осматривает ребенка, никаких рекомендаций, в том числе письменных, не дает.
Что касается вызова паллиативной службы, то звонки принимаются только до 15.00, в выходные и праздничные дни – не принимаются, зачастую телефон паллиативной выездной службы выключен.
В открытом доступе нет ни одного телефона выездной паллиативной службы, родители узнают о такой службе друге от друга. Так же нет горячей телефонной
линии паллиативной службы.
Отсутствует единая позиция медицинских учреждений как в вопросах оказания медицинской помощи, так и в вопросах закупки медицинских изделий. Например, СОКБ им. Ивановой приобретают гастростомы для установки впервые и для замены, а СОКБ им. Середавина – не приобретают, в связи с этим – не меняют. Замены трахеостом происходят только в больницах, за редким исключением. Медицинское оборудование или не выдается, или выдается с опозданием.
5.Не во всех медицинских учреждениях Самарской области созданы условия для круглосуточного пребывания одного из родителей с ребенком в отделениях реанимации и интенсивной терапии, как это установлено частью 3
статьи 51 Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации".
На вопрос, какую помощь родители паллиативных детей хотели бы получать от выездной паллиативной службы, ответы были такие:
Чтобы выдавали лечебное питание – 89% Чтобы больше предоставляли помощи – 66,7% Мобильности – 61,1% Внимательности – 50%
Выдачи медицинского оборудования – 33%
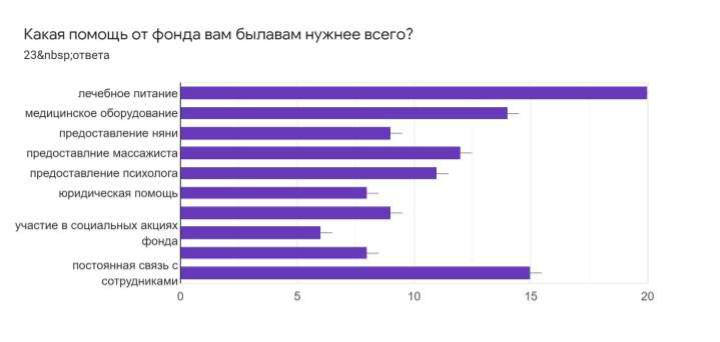
Среди пожеланий: замена трахеостом и гастростом на дому, предоставление узких специалистов для осмотра на дому и забор анализов, круглосуточная горячая линия, предоставление медсестры на несколько часов в неделю для ухода за ребенком.
Для сравнения, самые базовые потребности, которые закрыл Фонд в 2020 году.
Из всего вышесказанного следуют выводы:
-реестр детей с паллиативным статусом неполный/недостоверный.
-нет единой картины и прогнозирования по нуждаемости детей в медицинском оборудовании, закупки происходят в минимальных количествах, уходит драгоценной время, родители не получают жизненно-важное оборудование.
-выезды врачей зачастую носят формальный и хаотичный характер: приехать, послушать ребенка, уехать.
-не выдаются или выдаются в неполном объеме расходное оборудование – зонды, катетеры, гастростомы, средства ухода.
-большинство манипуляций ( замена трахеостом, гастростом, забор анализов) происходят стационарно, что противоречит и действующему - законодательству, и совершенно тяжело для родителей – ради 5 минутной процедуры везти ребенка через весь город, или через пол области.
-зачастую не предоставляются узкие специалисты, такие как невролог, диетолог, пульмонолог, и т.д., или предоставляются через 5-7 дней, когда проблема уже решена, так как ждать времени нет.
-нет обучения родителей уходу за детьми, пользованию оборудованием. -нет информированности о правах как родителей, так и врачей.
В2020 году Фонд получил поддержку Фонда президентских грантов на проекта «Вкус жизни: нутритивная поддержка тяжелобольных детей Самарской области с
