
4 курс / Оториноларингология / Оториноларингология_учебник_для
.pdf
половин грудной клетки при визуальном осмотре. Обязательно рентгенологическое исследование больного, при показаниях - трахеобронхоскопия.
Лечение. Иногда инородное тело удается извлечь с помощью прямой ларингоскопии. При наличии постороннего предмета в трахее и бронхах производят удаление через естественные пути - производится верхняя трахеобронхоскопия с применением общей анестезии. При глубоком залегании и длительном пребывании инородного
тела, выраженном нарушении внешнего дыхания, а также в случае неудачных попыток верхней бронхоскопии производят срочную трахеотомию. Дальнейшие попытки удаления постороннего предмета производят через трахеотомическое отверстие, т.е. нижнюю трахеобронхоскопию.
4.11. ОЖОГИ ГОРТАНИ И ТРАХЕИ
Ожоги гортани и трахеи бывают двух типов:
•термические и
•химические.
Термические ожоги возникают при случайном проглатывании горячих жидкостей (воды, молока и др.), попадании в рот пара, горячего воздуха. При термических ожогах обычно одновременно страдают лицо, глаза и другие участки тела, что ухудшает общее состояние. 
Химические ожоги возникают вследствие проглатывания или вдыхания концентрированных химических растворов. Из кислот наиболее тяжелые ожоги вызывает серная, соляная, азотная, хромовая. Чаще всего при этом поражается вестибулярный отдел гортани (надгортанник, черпалонадгортанные и вестибулярные складки, черпаловидные хрящи). На месте контакта химического агента со слизистой оболочкой возникает местная ожоговая реакция ткани в виде гиперемии, отека, образуется фибринозный налет.
Клиника. Течение ожогов различается в зависимости от их степени, локализации процесса, общего состояния организма.
Ожоги I степени характеризуются неравномерным побелением слизистой оболочки с последующей ее гиперемией и десквамацией эпителия. Общей интоксикации организма практически нет. С третьего дня начинается отторжение побелевших поверхностных слоев эпителия с обнажением гиперемированной ткани.
При ожогах II степени возникает выраженная интоксикация организма, на слизистой имеются различной протяженности отслоенный эпидермис, ожоговые буллы с транссудатом. На 7-8 день происходит отторжение эпидермиса с образованием эрозий, которые заживают практически без рубцов.
При ожоге III степени интоксикация особенно тяжела, имеется некроз ткани с образованием язв, грануляций с последующим рубцеванием и аррозивными кровотечениями.
Непосредственно после ожога на губах, слизистой оболочке полости рта и глотки имеются характерные ожоговые следы. У больного наблюдаются выраженные боли, чувство жжения, слюнотечение, приступы рвоты и кашля с одышкой и чувством нехватки воздуха. Затруднение дыхания сопровождается изменением голоса вплоть до афонии. Болевая симптоматика усиливается при глотательных и кашлевых движениях. Ожоги III степени, как правило, сопровождаются поражением и паренхиматозных органов, в первую очередь почек, что обычно и является причиной гибели больного.
Диагностика основывается на данных анамнеза, рассказа очевидцев происшествия, характерных данных осмотра, следов ожога, времени, прошедшего с момента ожога. Иногда в первые часы вещество,
Больше книг на нашем telegram-канале https://t.me/medknigi

вызвавшее ожог, распознается по запаху изо рта, характерному для ожогов уксусной кислотой, нашатырным спиртом, фенолом и др. Для судебно-медицинского заключения важно, что вещество, вызвавшее ожог, может быть определено в слюне и рвотных массах в первые часы после ожога. Уже на вторые сутки обожженные участки и их отделяемое теряют специфические черты. С первых часов заболевания проводится контроль за состоянием почек, печени.
Лечение (см. ожоги пищевода) должно начаться немедленно после ожога. Необходимо промывание желудка нейтрализующими растворами. При ожогах щелочами глотку и желудок промывают 3-4 стаканами разбавленного наполовину с водой столового уксуса или лимонным соком. При ожогах кислотами применяется вода с добавлением углекислой магнезии, столовой содой (двууглекислый натрий). При отсутствии требуемых медикаментов для полоскания полости рта и глотки, промывания желудка используется вода с добавлением половинного количества молока и белков сырых яиц (10-15 штук). Количество жидкости, используемой для промывания, должно быть значительным - 3-4 л.
С первого дня больному назначают адекватные анальгетики, антибиотики широкого спектра действия, кортикостероидные препараты, сердечные препараты, симптоматические средства. Прием пищи через рот у больного резко затруднен, поэтому необходимо наладить парентеральное питание, питательные клизмы. Для борьбы с обезвоживанием назначается массивная трансфузионная терапия, переливание препаратов крови.
При нарастании одышки возникает необходимость трахеотомии. Для профилактики сопутствующих рубцовых процессов пищевода показано длительное бужирование.
Прогноз в легких случаях благоприятный. В тяжелых случаях, когда концентрированная кислота или щелочь попали в желудок, гибель больного от почечной недостаточности наступает в течение нескольких дней.
У выживших больных развиваются обширные рубцовые стенозы глотки, гортани, пищевода, требующие длительного лечения, в том числе хирургического.
4.12. ИНОРОДНЫЕ ТЕЛА ПИЩЕВОДА
Попадание инородных тел в пищевод носит в основном случайный характер: вместе с плохо прожеванной пищей, при неосторожной, поспешной еде. Способствовать этому может отсутствие зубов и ношение зубных протезов, алкогольное опьянение, вредные привычки - удерживание зубами гвоздей, иголок, монет и т.д. Преднамеренно инородные тела могут заглатываться психически больными людьми.
Характер инородных предметов может быть самый разнообразный: мелкие рыбьи, птичьи кости, куски мяса, монеты, обломки игрушек, зубные протезы и др.
Инородные тела застревают в пищеводе в местах физиологических сужений, чаще всего в шейном сужении. Мощная поперечно-полосатая мускулатура обусловливает в этом отделе сильные рефлекторные сокращения пищевода. Второе место по частоте застревания инородных тел занимает грудной отдел и, наконец, третье - кардиальный.
Клиника при инородных телах пищевода определяется их величиной, рельефом поверхности, уровнем и расположением по отношению к пищеводу. Больного беспокоит боль за грудиной, усиливающаяся во время глотания пищи, а также ощущение инородного тела. В некоторых случаях нарушено прохождение пищи. Характерно вынужденное положение туловища: голова выдвинута вперед, поворачивается вместе с туловищем, на лице выражение испуга. Общее состояние больного может быть не нарушено.
Диагностика. Обследование необходимо начинать с осмотра гортаноглотки. Иногда инородное тело может оказаться в нёбных миндалинах, корне языка, в грушевидном синусе.
Больше книг на нашем telegram-канале https://t.me/medknigi

При непрямой ларингоскопии можно обнаружить важный признак инородного тела или травмы в первом сужении пище-
вода - скопление пенистой слюны в грушевидном синусе на стороне поражения. Можно наблюдать отек и инфильтрацию черпаловидного хряща. При надавливании на область гортани или трахеи иногда отмечается болезненность.
Информативно рентгеновское исследование пищевода с контрастом, позволяющее выявить не только инородные предметы, но и сужение или закупорку пищевода. При наличии перфорации пищевода, вызванной инородным телом, рентгенография может выявить скопление воздуха в околопищеводной клетчатке в виде светлого пятна между позвоночником и задней стенкой нижнего отдела глотки. Затекание в средостение контрастной массы, обнаруживаемое при рентгенографии, также является признаком перфорации.
Окончательное заключение о наличии инородного тела и его характеристику дает проведение эзофагоскопии с использованием бронхоэзофагоскопов Брюнингса, Мезрина, Фриделя, гибких фиброскопов.
Лечение. Эзофагоскопия является основным методом исследования пищевода и удаления инородных тел. Методика проведения эзофагоскопии описана в главе «Методы исследования ЛОР-органов».
Осложнение. Острый предмет, вклиниваясь в стенку пищевода, вызывает нарушение целостности слизистой оболочки и ее инфицирование. Возникшая инфильтрация захватывает мышечную стенку пищевода, а затем, возможно, и клетчатку средостения. Поскольку стенка пищевода не имеет снаружи капсулы или фасции, а окружена лишь клетчаткой, инородные тела могут сразу вызвать сквозную перфорацию с развитием медиастинита. Если перфорация произошла в верхних отделах пищевода, на шее сразу появляется подкожная эмфизема и крепитация мягких тканей.
Гнойные периэзофагиты и медиастиниты, отсутствие в первые часы положительной динамики на фоне массивной противовоспалительной терапии являются показанием к оперативному вмешательству и дренированию околопищеводной клетчатки, которая в зависимости от уровня поражения пищевода может быть чресшейной и торакальной.
Больше книг на нашем telegram-канале https://t.me/medknigi

ГЛАВА 5 ЗАБОЛЕВАНИЯ УХА
Non scholae, sed vitae discimus. Мы учимся не для школы, но для жизни.
5.1. КЛИНИЧЕСКАЯ АНАТОМИЯ И ФИЗИОЛОГИЯ УХА
Ухо человека состоит из трех отделов: наружного, среднего и внутреннего (рис. 5.1). Раньше всего, уже на 4-й нед внутриутробного развития, начинается формирование зачатка внутреннего уха. Первоначально оно представлено в виде ограниченного утолщения эктодермы в области ромбовидного мозга. К 9-й нед развития плода внутреннее ухо уже сформировано, однако рост лабиринта в основном заканчивается к концу первого года жизни. Во внутреннем ухе расположены два вида рецепторов - кохлеарный
(улитковый) и вестибулярный (статокинетический), соответственно различают кохлеарный и вестибулярный отделы внутреннего уха. Филогенетически более древним является вестибулярный отдел внутреннего уха, кохлеарный развивается позже. Наружное и среднее ухо начинают развиваться на 5-й нед внутриутробного развития из 1-й и 2-й жаберных щелей. К моменту рождения у плода уже имеется полностью сформированная барабанная полость с шестью стенками. Просвет ее выполнен миксоидной тканью, которая обычно рассасывается лишь через 6 мес и может быть хорошей питательной средой для развития инфекции.
5.1.1. Клиническая анатомия наружного уха
Наружное ухо представлено ушной раковиной и наружным слуховым проходом.
Ушная раковина (auricula) (рис. 5.2) располагается между височнонижнечелюстным суставом спереди и сосцевидным отростком сзади. Основу ее составляет пластинка эластического хряща толщиной 0,5-1 мм, покрытая с обеих сторон надхрящницей и кожей. Только
Рис. 5.1. Схема строения периферического слухового отдела: 1 - барабанная струна (Chorda tympani);2 - слуховые косточки; 3 - клетки сосцевидного отростка (Cellula mastoidalis);4 - барабанная полость (Cavum tympani); 5 - наружный слуховой проход (Meatus acusticus externus);6 - барабанная перепонка (Membrana tympani);7 - внутренняя яремная вена (V Jugularis interna); 8 - полукружные каналы (Canalis semicircularis); 9 - лицевой нерв (N. facialis); 10 - вестибулокохлеарный нерв (N. Vestibulocochlearis); 11 -
улитка (Cochlea); 12 - внутренняя сонная артерия (A. carotis interna); 13 - мышца напрягающая нёбную занавеску (M. tenzor veli palatini); 14 - евстахиева труба (Tuba auditiva); 15 - мышца поднимающая нёбную занавеску (M. levator veli palatine). Синим цветом обозначено наружное ухо, зеленым - среднее ухо, желтым – внутреннее ухо нижняя часть ушной раковины - мочка (lobulus) - лишена хрящевого остова и
Больше книг на нашем telegram-канале https://t.me/medknigi
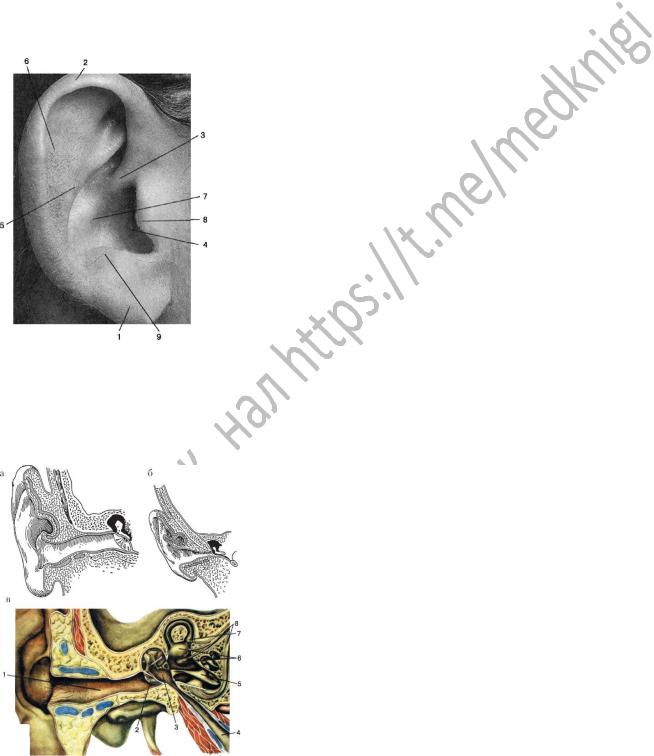
образована жировой клетчаткой, покрытой кожей. Наружная поверхность ушной раковины вогнутая, кожа на ней плотно сращена с надхрящницей. Внутренняя поверхность раковины выпуклая, здесь более развита соединительная ткань между кожей и надхрящницей. Свободный край ушной раковины представлен в виде закругленного валика - завитка (helix), который начинается своей ножкой (crus helices) над входом в наружный слуховой проход (porus acusticus externus) и тянется кверху, затем кзади и вниз. Внутри и параллельно завитку в виде валика располагается противозавиток (anthelix). Между ними имеется продольное углубление - ладья (scapha). Кпереди от противозавитка находится углубление, которое обозначается как полость ушной раковины (cavum conchae), воронкообразно углубляясь, оно ведет во вход в наружный слуховой проход. Спереди находится выступающая часть наружного слухового прохода - козелок (tragus), а сзади другой выступ - противокозелок (antitragus), внизу между ними имеется глубокая вырезка (incisura intertragica).
Рис. 5.2. Ушная раковина: 1 - мочка; 2 - завиток; 3 - ножка завитка; 4 - наружный слуховой проход; 5 - противозавиток; 6 - ладья; 7 - полость ушной раковины; 8 - козелок; 9 - противокозелок
Ушная раковина человека прикрепляется связками и мышцами к чешуе височной кости, сосцевидному и скуловому отросткам, 
Рис. 5.3. Наружное ухо взрослого (а) и новорожденного (б): в - фронтальный разрез уха; 1 - наружный слуховой проход; 2 -барабанная перепонка; 3 - барабанная полость со слуховыми косточками; 4 -
Больше книг на нашем telegram-канале https://t.me/medknigi

слуховая труба; 5 - улитка; 6 - мешочки преддверия; 7 - ампула полукружного канала; 8 - преддверноулитковый нерв
мышечный аппарат раковины у человека носит рудиментарный характер. В окружности входа в наружный слуховой проход кожа покрыта волосами (особенно заметны у пожилых людей) и содержит сальные железы.
Непосредственным продолжением полости раковины (cavum conchae) является наружный слуховой проход (рис. 5.3 а-в), протяженность которого у взрослых составляет около 2,5 см, просвет округлой или эллиптической формы имеет диаметр приблизительно 0,7-0,9 см. Наружный слуховой проход состоит у человека из двух отделов: наружного перепончато-хрящевого и внутреннего костного. Он заканчивается у барабанной перепонки, разграничивающей наружное и среднее ухо. Перепончатохрящевой отдел составляет две трети длины наружного слухового прохода, костный - одну треть. Основой перепончато-хрящевого отдела служит продолжение хряща ушной раковины, причем этот хрящ имеет вид желоба, открытого кзади и кверху. Перепончатая часть его образована плотной соединительной тканью, богатой эластическими волокнами. Хрящевой остов на своем протяжении прерывается вертикально идущими санториниевыми щелями (incisurae Santorini), закрытыми фиброзной тканью. В области санториниевых щелей слуховой проход снизу граничит с околоушной слюнной железой и этим определяется возможность перехода воспалительного процесса из наружного уха на околоушную железу и наоборот.
Перепончато-хрящевой отдел соединен с костной частью наружного слухового прохода плотной фиброзной тканью. Примерно в середине костного отдела располагается самая узкая часть наружного слухового прохода - перешеек (isthmus). Слуховой проход несколько изогнут в горизонтальной и фронтальной плоскостях, поэтому для осмотра костного отдела и барабанной перепонки он выпрямляется оттягиванием кзади и кверху ушной раковины вместе с наружной частью слухового прохода. У детей при осмотре ушную раковину оттягивают кзади и вниз.
Кожа в перепончато-хрящевом отделе имеет толщину 1-2 мм, содержит волосы, сальные и серные (церуменальные) железы. Последние представляют собой видоизмененные сальные железы.
Секрет серных и сальных желез, а также чешуйки отторгнутого эпидермиса образуют ушную серу, которая выпадает из слухового прохода при колебаниях стенок перепончато-хрящевого отдела
в момент жевания. Избыток серы и нарушение ее нормальной эвакуации приводит к формированию серной пробки. В костном отделе кожный покров лишен волос и желез, тесно связан с надкостницей, постепенно истончается до 0,1 мм и на барабанную перепонку переходит в виде эпидермиса.
Передняя стенка наружного слухового прохода граничит с суставом нижней челюсти, причем движения челюсти передаются на перепончато-хрящевую часть прохода. При наличии воспалительного процесса в области передней стенки жевание сопровождается резкой болезненностью. Падение и удар в подбородок могут привести к перелому передней костной стенки слухового прохода.
Верхняя костная стенка отделяет наружный слуховой проход от средней черепной ямки. Перелом основания черепа в этой области может сопровождаться кровотечением и ликвореей из слухового прохода.
Задняя стенка наружного слухового прохода отделяет его от ячеек сосцевидного отростка, в основании этой стенки проходит лицевой нерв. Верхнемедиальный отдел этой стенки граничит с передней стенкой пещеры сосцевидного отростка. При мастоидите в процесс вовлекаются задняя и верхняя стенки слухового прохода возле барабанной перепонки, что проявляется их «нависанием».
Нижняя стенка отграничивает наружный слуховой проход от околоушной слюнной железы. В костном отделе нижняя стенка удлинена по сравнению с верхней на 4-5 мм.
Больше книг на нашем telegram-канале https://t.me/medknigi

У новорожденного и в первые месяцы жизни наружный слуховой проход представлен в виде щели за счет того, что костная часть не развита и верхняя стенка почти вплотную прилежит к нижней. Барабанная перепонка детей первого года жизни образует острый угол с осью слухового прохода и располагается почти горизонтально (рис. 5.3 б).
Кровоснабжение наружного уха осуществляется из системы наружной сонной артерии. Ушная раковина снабжается кровью из a. auricularis posterior u a. temporalis superficialis. Эти же сосуды, а также a. auricularis profunda (ветвь a. maxillaries interna), обеспечивающая кровью более глубокие отделы и барабанную перепонку, образуют сплетение вокруг наружного слухового прохода. Питание хряща обеспечивается от сосудов надхрящницы.
Венозный отток - кпереди в v. facialis posterior и кзади в v. auricularis posterior.
Лимфа из наружного уха оттекает в направлении узлов, расположенных кпереди от козелка, на сосцевидном отростке и под нижней стенкой наружного слухового прохода. Далее лимфа попадает в глубокие шейные лимфатические узлы, которые при воспалении наружного слухового прохода увеличиваются и становятся болезненными при пальпации.
Иннервация наружного уха осуществляется ветвями тройничного нерва (n. auriculotemporalis - ветвь n. mandibularis) и шейного сплетения, а также ушной ветвью блуждающего нерва (r. auricularis n.
vagi). Вследствие вагусного рефлекса при раздражении задней и нижней стенок наружного слухового прохода у некоторых людей наблюдается кашель. Двигательная иннервация рудиментарных мышц ушной раковины, функциональная роль которых ничтожна, обеспечивается задним ушным нервом - веточкой лицевого нерва.
Барабанная перепонка (membrana tympani, myrinx) разделяет наружное и среднее ухо. Это прочная фиброзная полупрозрачная пластинка, по форме напоминающая овал, вытянутый сверху вниз. Вертикальный размер барабанной перепонки примерно 10 мм, ширина - 8-9 мм, толщина 0,1 мм, площадь около 55-60 мм2. У детей размеры барабанной перепонки почти такие же, как у взрослых, однако она имеет более округлую форму и значительно толще за счет толщины кожи и слизистой оболочки. По отношению к оси наружного слухового прохода барабанная перепонка располагается косо, образуя острый угол около 30° с нижней и передней стенками. Кроме того, барабанная перепонка воронкообразно втянута внутрь барабанной полости, так что центральный ее отдел - пупок (umbo) - соответствует месту наибольшего втяжения. В разных участках барабанная перепонка неодинаково отстоит от внутренней стенки барабанной полости: в центре - на 1-1,5 мм, в передненижнем отделе - на 4-5 мм, в задненижнем - до 6 мм (рис. 5.4 а, б).
Барабанная перепонка заключена в желобок волокнисто-хрящевого барабанного кольца (annulus tympanicus). Однако вверху желобок отсутствует, и она крепится непосредственно к чешуе височной кости в барабанной вырезке (incisura tympanica s. Rivini). Фиксированную в барабанном кольце часть барабанной перепонки, занимающую более 90% ее площади, обозначают как натянутую ее часть (pars tensa), а небольшой участок, расположенный в области ривиниевой вырезки, носит
название ненатянутой части, или шрапнеллевой мембраны (pars flacida, s. membrana Shrapnelli).
Больше книг на нашем telegram-канале https://t.me/medknigi

Рис. 5.4. Микроскопическая структура барабанной перепонки (а); проекция элементов среднего уха на барабанную перепонку (б)
Натянутая часть барабанной перепонки состоит из трех слоев: наружного - кожного (эпидермального), внутреннего - эпителиального, являющегося продолжением слизистой оболочки барабанной полости, и среднего соединительнотканного, представленного радиальными и
циркулярными фиброзными волокнами. Радиальными волокнами к барабанной перепонке прикреплена рукоятка молоточка, плотно сращенная с ее внутренним и средним слоями. Нижний конец рукоятки молоточка чуть ниже середины барабанной перепонки образует воронкообразное углубление - пупок (umbo). Рукоятка молоточка продолжается кверху и несколько кпереди и образует в верхней трети видимый снаружи короткий отросток (processus brevis), от которого кпереди и кзади отходят соответственно передняя и задняя складки, разделяющие натянутую и ненатянутую части барабанной перепонки.
При искусственном освещении барабанная перепонка имеет перламутрово-серый цвет, на ее поверхности различают ряд опознавательных пунктов:
•рукоятку;
•короткий отросток;
•переднюю и заднюю складки;
•пупок;
•световой конус, образующийся в результате отражения света, падающего на поверхность барабанной перепонки.
Для удобства описания выявленных при отоскопии изменений барабанную перепонку условно делят на четыре квадранта, образованных пересечением линии, проходящей вдоль рукоятки молоточка через пупок, и перпендикуляра к ней, также проходящего через пупок. Различают передневерхний,
Больше книг на нашем telegram-канале https://t.me/medknigi

задневерхний, передненижний и задненижний квадранты. Световой конус, имеющий вид блестящего равнобедренного треугольника, располагается в передненижнем квадранте.
Кровоснабжение барабанной перепонки идет со стороны наружного уха из a. auricularisprofunda (от a. maxillaris) и со стороны среднего уха из a. tympanica. Сосуды барабанной перепонки расположены в виде двух сетей: наружной, связанной с сосудами наружного уха и разветвляющейся в кожном слое, и внутренней, разветвляющейся в слизистой оболочке барабанной перепонки. Сосуды наружной и внутренней поверхностей барабанной перепонки анастомозируют между собой. Вены наружной поверхности барабанной перепонки
впадают в наружную яремную вену, вены внутренней поверхности - в сплетение вокруг слуховой трубы, поперечный синус и в вены твердой мозговой оболочки.
Лимфоотток осуществляется к предушным, позадиушным и задним шейным лимфатическим узлам. Иннервация барабанной перепонки идет от ушной ветви блуждающего нерва (r. auricularis n. vagi), а также барабанной ветви языкоглоточного нерва и n. auriculotemporal.
5.1.2. Клиническая анатомия среднего уха
Среднее ухо представляет собой систему сообщающихся воздухоносных полостей:
•барабанная полость;
•слуховая труба (tuba auditiva);
•вход в пещеру (aditus ad antrum);
•пещера (antrum) и связанные с ней ячейки сосцевидного отростка (cellulae mastoidea).
Центральное положение как по своему топографическому положению, так и по значению в клинической картине занимает барабанная полость. Замкнутая воздухоносная система среднего уха вентилируется через слуховую трубу, соединяющую барабанную полость с полостью носоглотки.
Барабанная полость (cavum tympani) представляет пространство, заключенное между барабанной перепонкой и лабиринтом. По форме барабанная полость напоминает неправильную четырехгранную призму объемом около 1 см3, с наибольшим верхненижним размером (высота) и наименьшим - между наружной и внутренней стенками (глубина). В барабанной полости различают шесть стенок (рис. 5.5):
•наружную и внутреннюю;
•верхнюю и нижнюю;
•переднюю и заднюю.
Наружная (латеральная) стенка представлена барабанной перепонкой, отделяющей барабанную полость от наружного слухового прохода, и граничащими с ней сверху и снизу костными отделами (рис. 5.6). Кверху от барабанной перепонки в образовании латеральной стенки участвует пластинка верхней стенки наружного слухового прохода шириной от 3 до 6 мм, к нижнему краю которой (incisura
Rivini) прикрепляется барабанная перепонка. Ниже уровня
Больше книг на нашем telegram-канале https://t.me/medknigi

Рис. 5.5. Схематичное изображение барабанной полости (наружная стенка отсутствует): а - внутренняя стенка; б - передняя стенка; в - задняя стенка; г - нижняя стенка; д - верхняя стенка; 1 - латеральный полукружный канал; 2 - лицевой канал; 3 - крыша барабанной полости; 4 - окно преддверия; 5 - полуканал мышцы, напрягающий барабанную перепонку; 6 - барабанное отверстие слуховой трубы; 7 - канал сонной артерии; 8 - мыс; 9 - барабанный нерв; 10 - луковица внутренней яремной вены; 11 - окно улитки; 12 - барабанная струна; 13 - пирамидальное возвышение; 14 - вход в пещеру
прикрепления барабанной перепонки также имеется небольшой костный порожек.
В соответствии с особенностями строения латеральной стенки барабанную полость условно делят на три отдела: верхний, средний и нижний.
Верхний отдел - надбарабанное пространство, аттик, или эпитимпанум (epitympanum)
- располагается выше верхнего края натянутой части барабанной перепонки. Латеральной стенкой его является костная пластинка верхней стенки наружного слухового прохода
Рис. 5.6. Латеральная (наружная) стенка барабанной полости: 1 - надбарабанное углубление; 2 - верхняя связка молоточка; 3 - рукоятка молоточка; 4 - барабанная перепонка; 5 - барабанное отверстие слуховой трубы; 6 - колено внутренней сонной артерии; 7 - второе (вертикальное) колено лицевого нерва; 8 - барабанная струна; 9 - наковальня
и pars flaccida барабанной перепонки. В надбарабанном пространстве помещается сочленение молоточка с наковальней, которое делит его на наружный и внутренний отделы. В нижней части наружного отдела аттика, между pars flaccida барабанной перепонки и шейкой молоточка находится верхний карман слизистой оболочки, или пространство Пруссака. Это узкое пространство, а также расположенные книзу и кнаружи от пространства Пруссака передний и задний карманы барабанной перепонки (карманы Трельча) требуют обязательной ревизии при операции по поводу хронического эпитимпанита во избежание рецидива.
Больше книг на нашем telegram-канале https://t.me/medknigi
