
4 курс / Оториноларингология / Воспалительные_заболевания_тканей_челюстно_лицевой_области_и_шеи
.pdf
Рис. 32. Схема радикальной операции на верхнечелюстном синусе по Колдуэл лу-Люку: а — линия разреза; б — расширение трепанационного отверстия переднелатеральной стенки кусачками Гайека; в — иссечение слизистой оболочки си нуса; г — вворачивание лоскута слизистой оболочки в синус.
покрывается грануляционной, позднее грубой соединительной тканью, что нередко ведет к болезни оперированного синуса. Удаляют лишь полипозно измененную часть слизистой оболоч ки, стараясь при этом не обнажить самой кости.
Некоторые авторы рекомендуют максимально сократить про тяженность резекции кости в области клыковой ямки до 1X1 см и удалять кость латеральнее по сравнению с классической опе рацией по Колдуэллу-Люку. Через полость носа в естественное отверстие верхнечелюстного синуса вводят зонд и, ориентируясь с его помощью, расширяют естественное отверстие верхнечелю стного синуса преимущественно кзади на 1—2 см. Поскольку, ис пользуя предложенные модификации, удается уменьшить отри цательные последствия радикальной операции на верхнечелюст ном синусе, следует признать их целесообразными.
Одонтогенные синуситы могут сопровождаться реактивными явлениями со стороны других околоносовых пазух (решетчатой, лобной и основной). Поэтому хирургическое вмешательство
101
должно дополняться медикаментозным и физическим лечением. О с л о ж н е н и я . На основании анализа результатов опера тивного лечения больных по поводу хронического синусита верх ней челюсти в отдаленные сроки М. М. Соловьевым и соавт. про веден контрольный осмотр 32 больных через 1—6 лет после радикальных операций на верхнечелюстных синусах, произве денных по поводу хронического одонтогенного синусита. Все 32 человека из 100, явившиеся на осмотр, отмечали периодическое появление в области верхней челюсти на стороне операции не приятных ощущений в виде тяжести, распирания, а иногда и пульсирующих болей; 25 человек жаловались на слизистые и слизисто-гнойные выделения из носа. У 26 на рентгенограммах выявлено утолщение слизистой оболочки синуса, у 17— наруше
ние прозрачности основной пазухи, у 11 — лобной.
Нами выявлены хорошие и удовлетворительные результаты лечения после радикальной операции на верхнечелюстном сину се по поводу одонтогенного и риногенного синусита в отдален ные сроки у 66% больных. Выделения из носа сохранились после операции у 79%, затруднение носового дыхания — у 41%, наруше ние обоняния — у 33%, головная боль осталась у 71% оперирован ных.
Вотдаленные сроки после радикальных операций на верхне челюстных синусах отмечаются также нарушения чувствитель ности зубов, онемение кожи в области верхней губы, крыла носа и слизистой оболочки альвеолярного отростка.
Врезультате клинических и экспериментально-морфологиче ских исследований нами установлено, что при радикальной опе рации на верхнечелюстном синусе происходит повреждение раз ветвлений нижнеглазничного нерва, что проявляется парестезией кожи лица и слизистой оболочки преддверия рта, а также нару шением электровозбудимости зубов верхней челюсти, особенно премоляров и моляров.
Сцелью уменьшения отрицательных последствий операции по Колдуэллу-Люку наряду с общепринятой противовоспалитель ной терапией больным с травматическим поражением верхних альвеолярных нервов назначают дибазол, прозерин, витамин В1(
э.п. УВЧ, а с 8—10 дня электрофорез с йодидом калия и ново каином на область верхнего свода преддверия рта и кожи лица (10—15 сеансов инфракрасный лазер и лазеро-магнитное облу чение). После медикаментозного и физического лечения ощуще ние онемения, парестезии уменьшаются, понижается порог элек тровозбудимости зубов. Но у части больных нарушения чувстви тельности премоляров и моляров необратимы. Игнорирование этих данных может привести к серьезным диагностическим ошибкам врачей-стоматологов.
Литература Основная: 1: 247—250; 2: 240—242; 4: 281—284; 5: 85—88.
Дополнительная: 1: 97; 2: 275—280.
102
Тема № 17
ПЕРФОРАЦИЯ И СВИЩ ВЕРХНЕЧЕЛЮСТНОГО СИНУСА
Продолжительность практического занятия: 180 минут.
Цель обучения: Изучить и освоить клинические проявления верхнечелюстного синуса во время удаления зубов верхней че люсти. Научиться методике устранения перфорации верхнечелю стного синуса, возникшей непосредственно после удаления зу бов верхней челюсти.
Вопросы, знание которых необходимо для изучения данной те мы:
1. Взаимоотношение верхушек корней зубов верхней челюсти с нижней стенкой верхнечелюстного синуса.
2. Предрасполагающие моменты перфорации верхнечелюстного синуса.
Вопросы, подлежащие изучению:
1.Обследование больных с верхнечелюстным синуситом.
2.Причина и диагностика перфорации верхнечелюстного синуса.
3.Тактика стоматолога-хирурга при перфорации дна верхнече люстного синуса во время удаления зубов.
4.Тактика стоматолога-хирурга при перфорации с внесением инородного тела в верхнечелюстной синус.
5.Тактика стоматолога-хирурга при выделении из перфора ционного отверстия гнойного экссудата.
6.Методика «щадящих» операций при перфоративных синуситах.
Анатомические особенности премоляров и моляров верхней челюсти являются одной из основных причин возникновения перфорации дна вехнечелюстного синуса во время оперативных вмешательств в области альвеолярного отростка.
Само существование перфорации создает условия, способст вующие возникновению хронического синусита, лишь последую щие нерациональные мероприятия врача ведут к возникновению заболевания. Тактика врача при перфорации верхнечелюстного синуса не может быть однозначной. Наиболее благоприятным для исхода следует считать перфорацию дна верхнечелюстного синуса, диагностируемого сразу после вмешательства при отсут ствии в верхнечелюстном синусе воспалительных явлений и ино родных тел. В таких случаях имеются абсолютные показания к немедленному устранению перфорации хирургическим путем. Наиболее эффективна первичная пластика перфорационного от верстия слизисто-надкостничным лоскутом. Разрез слизистой оболочки проводят от бокового резца по переходной складке преддверия рта, а затем вниз к альвеолярному отростку соответ ственно месту перфорации верхнечелюстного синуса. Сформи рованный лоскут отсепаровывают и смещают к перфорационному
103

отверстию. Для лучшей мобилизации лоскута на уровне бокового резца делают дополнительный разрез в виде «кочерги», длина ко торого должна быть равна половине ширины перфорационного отверстия. Это отверстие может быть также устранено при по мощи трапециевидного щечно-десневого лоскута (рис. 33).
Наличие в верхнечелюстном синусе инородного тела и перфо рационного отверстия или хронического воспалительного процесса и перфорации является показанием к операции по Колдуэллу-Люку с одномоментным устранением перфорацион ного отверстия.
Закрытие перфорационного отверстия осуществляется чаще щечно-десневым, реже небным лоскутом. При небольшом пер форационном отверстии достаточно «освежить» его края, моби лизовать ткани с вестибулярной и небной стороны, наложить узловые швы. При значительном размере перфорационного отверстия и длительном сообщении между верхнечелюстным синусом и полостью рта выкраивают слизисто-надкостничные лоскуты со стороны преддверия рта или твердого неба.
Рис. 33. Пластическое закрытие дефекта перфорационного отверстия верхнече люстного синуса: а — линия разреза; б — отслойка щечно-десневого лоскута; в — иссечение эпителизированных краев дефекта и краев отслоенного лоскута; г — фиксирование швами уложенного на место лоскута.
104

При особенно неблагоприятных условиях для пластики (повторное вмешательство) мобилизуют трапециевидный щечнодесневой лоскут. Одновременно выкраивают на твердом небе языкообразный слизисто-надкостничный лоскут с основанием в области мягкого неба, который поворачивают под прямым углом к дефекту. После сближения лоскутов накладывают узловые швы (рис. 34).
Рис. 34. Пластическое закрытие перфорационного отверстия верхнечелюстной пазухи щечно-десневым и небным лоскутом.
При одновременной радикальной операции на синусе верх ней челюсти и устранении перфорационного отверстия или сви ща в преддверии полости рта, тампонаду синуса производят тампоном, пропитанным йодоформной жидкостью продолжи тельностью 6—7 суток.
Резюмируя представленные данные, следует подчеркнуть, что лечение одонтогенного синусита продолжает оставаться непро стой проблемой. Учитывая многочисленные осложнения, следу ет ограничить проведение радикальных операций на верхнече люстных пазухах.
В случае преобладания экссудативных процессов при ограни ченной пристеночно-гиперпластической форме и небольшом сроке заболевания целесообразно применять консервативно-хи рургические методы терапии с канюлированием верхнече люстного синуса. Лишь при безуспешности лечения, а также преобладании пролиферативных процессов (полипозная и диф фузная пристеночно-гиперпластическая формы) следует отдавать
105
предпочтение радикальной операции. Поскольку одонтогенные синуситы часто возникают вследствие перфорации дна верхне челюстного синуса и целью оперативного вмешательства являет ся не только ее дренирование, но и устранение перфоративного отверстия, мы не считаем возможным отказаться от операции по Колдуэллу-Люку.
В последние годы появились предл°ж е н ия ряда клиник об еще большем ограничении показаний к радикальным операциям на синусе верхней челюсти.
В. В. Лузина, О. Е. Мануйлов (1995) предложили дифференци рованный подход к лечению больных одонтогенным перфоративным синуситом. Из общего количества 980 наблюдаемых и выле ченных больных лишь у 12% были определены показания к ради кальной операции на синусе. У 685 больных проводилась так на зываемая щадящая операция в поликлинике. Суть операции сво дилась к расширению перфорационного отверстия фрезой до 0,8—1 см. После чего проводилась ревизия синуса, удаление по липов, инородных тел, мобилизация слизисто-надкостничного лос кута. После этого накладывались узловатые швы кетгутом. Ближай шие и отдаленные результаты щадящих операций благоприятны.
Такая же щадящая операция в комплексном лечении больных с хроническим одонтогенным верхнечелюстным перфоративным синуситом у 178 больных была проведена А. И. Богатовым (2000).
На основании патоморфологических, микробиологических, рентгенологических и особенно эндоскопических методов исследования А. И. Богатов считает, что патологические изме нения в слизистой оболочке верхнечелюстного синуса при одонтогенных синуситах в большинстве носят ограниченный характер с типичной локализацией их на нижней и несколько реже передней стенках. Только у 3,6% больных патологические изменения слизистой оболочки верхнечелюстного синуса носят диффузный характер в виде полипоза всех стенок синуса, а у 96,3% больных отмечается ограниченная форма с поражением одной или двух стенок.
Дефекты костной ткани в области перфоративного отверстия увеличивались А. И. Богатовым до 15 мм. С помощью фиброско па из синуса удалялись полипы, инородные тела. Затем проводи лась антисептическая обработка синуса 0,05% раствором хлоргексидина биглюконата в сочетании с воздействием низкочастот ного ультразвука от аппарата УРСК-7Н-18 в течение 3 минут. Ра на зашивалась полиамидной нитью. В послеоперационном пери оде назначался эндоназально лазеро-электрофорез с 0,1% раство ром адреналина гидрохлорида в течение 10 дней. Осложнений в отдаленные сроки у обследованных 93 больных автор не наблю дал.
Литература Основная: 1: 247—250; 3: 210—211; 4: 282—283; 5: 89.
Дополнительная: 2: 28$—283.
106
Тема № 18
ОСТРЫЕ ЛИМФАДЕНИТЫ ЛИЦА И ШЕИ
Продолжительность практического занятия: 180 минут.
Цель обучения: Изучить клинику, диагностику, дифференциаль ную диагностику острого лимфаденита лица и шеи. Освоить ме тоды лечения серозного, гнойного лимфаденита, аденофлегмоны.
Вопросы, знание которых необходимо для изучения данной те мы:
1. Топографическая анатомия лимфатических узлов в области лица и шеи.
2. Роль лимфатического узла в поддержании гомеостаза организ ма человека.
Вопросы, подлежащие изучению:
1. Частота распространения и локализации лимфаденитов лица и шеи.
2.Классификация лимфаденитов лица и шеи.
3.Клиника и лечение острого серозного лимфаденита лица и шеи.
4.Клиника и лечение острого гнойного (абсцедирующего) лим фаденита и аденофлегмон лица и шеи.
5.Дифференциальная диагностика острых гнойных лимфадени тов лица и шеи.
Ли м ф а д е н и т — воспаление лимфатических узлов.
Наиболее часто поражаются поднижнечелюстные лимфатиче ские узлы — 54,5%, реже подподбородочные—12%, шейные — 13,7% (И. А. Пасевич, 1996). Чаще лимфадениты возникают у де тей, что связано с незавершенностью формирования у них ме стного тканевого иммунитета, морфофункциональной незрелос тью лимфатических узлов, дифференцированность которых за вершается к 12 годам.
У детей чаще встречаются риногенные, тонзилогенные, дерматогенные лимфадениты (Г. Г. Смердова). Одонтогенные лим фадениты возникают у детей более старшего возраста. В струк туре заболеваемости детей в челюстно-лицевом стационаре ост рые лимфадениты составляют 43—51%.
Возбудителем острых лимфаденитов лица и шеи чаще явля ется патогенный стафилококк в виде монокультуры или в ассо циации со стрептококком и анаэробами.
К л а с с и ф и к а ц и я . |
Неспецифический лимфаденит — ост |
|
рый и хронический. |
|
|
Острый — серозный, |
гнойный |
(абсцедирующий), аденофлег- |
мона. |
|
|
Хронический — продуктивный, |
абсцедирующий. |
|
107
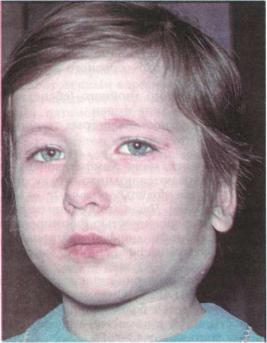
О с т р ы й с е р о з н ы й л и м ф а д е н и т . Неспецифический лимфаденит, как правило, является вторичным заболеванием. Поэтому у детей грудного и ясельного возраста предшествует ОРВИ, стоматит, ангина, отит, корь, ветряная оспа. У детей бо лее старшего возраста и у взрослых лимфаденит чаще является реакцией на одонтогенные воспалительные заболевания (острый или обострившийся периодонтит, периостит, альвеолит и др.).
Заболевание начинается с увеличения в объеме одного или нескольких лимфатических узлов. Больные предъявляют жалобы на появление под кожей болезненного «шарика», «горошины». Общее состояние больных остается удовлетворительным. Темпе ратура тела нормальная или субфебрильная (рис. 35, 36).
Рис. 35. Острый лимфаденит шеи.
При обследовании выявляется асимметрия лица или шеи за счет ограниченного припухания, кожа в цвете не изменена, при пальпации обнаруживается увеличенное подвижное безболез ненное образование округлой или овоидной формы. У некото-
108

рых пациентов появляется незначительная болезненность. При сборе анамнеза и тщательном осмотре выявляются заболевания, явившиеся причиной возникновения острого серозного лимфа денита.
Рис. 36. Острый лимфаденит поднижнечелюстной области.
Л е ч е н и е острого серозного лимфаденита начинают с лече ния или устранения первичного очага инфекции. В начальной стадии заболевания, когда нет признаков абсцедирования, ост рый серозный лимфаденит может быть в большинстве случаев излечен консервативными методами. В нашей клинике для оцен ки величины поглощенной энергии низкоинтенсивного лазерно го излучения использовался микропроцессорный биофотометр «Уник-01» (рис. 37). Он позволяет информативно анализировать изменения оптических свойств тканей, то есть дифференциро вать серозный лимфаденит от гнойного.
Лечение должно быть направлено на повышение резистент ности организма, санацию полости рта и ЛОР-органов. Назнача-
109

ются поливитамины, десенсибилизирующие препараты. Назначе ние антибиотиков и сульфаниламидов оправдано при нарастании воспалительных явлений. Эти препараты показаны ослабленным больным, а также больным с сопутствующими соматическими за болеваниями. Из антибиотиков целесообразно использовать макролиды (мидекамицин — макропен; азитромицин — сумамед и др.), так как они проникают через капсулу лимфатического уз ла. Местно применяют повязки с мазью Вишневского, полуспир товые компрессы, новокаиновые блокады 0,25% раствором ново каина. Эффективна физиотерапия: э. п. УВЧ и СВЧ в слаботеп ловой или атермической дозировке, излучение гелий-неонового лазера. При глубоком расположении лимфатических узлов более эффективны лучи инфракрасного лазера или его сочетания с магнитной насадкой — магнитолазерная терапия.
В нашей клинике с помощью лазерного двухканального комплекса «Улей-2К» с магнитной насадкой удалось вылечить консервативно 93% детей с острым серозным лимфаденитом (И. А. Пасевич) (рис. 38).
Рис. 37. Лазерный биофотометр «Уник-01».
110
