
- •Мероприятия
- •Алгоритм диагностики ИЭ при стационарном лечении представлен в таблице .
- •Мероприятия
- •Особенностью диагностики ИЭ протеза клапана является разделение всех пациентов на 2 группы по наличию инфекционных осложнений в послеоперационном периоде (таблица ).
- •Мероприятия
- •АРИТМОГЕННАЯ ДИСПЛАЗИЯ
- •ПРАВОГО ЖЕЛУДОЧКА

Министерство здравоохранения и социальноого развития Российской Федерации
ФГОУ ВПО "Самарский государственный медицинский университет Росздрава"
Министерство обороны Российской Федерации ФГОУ ВПО "Самарский военно-медицинский институт Минобороны РФ"
В.П. ПОЛЯКОВ
Е.Н. НИКОЛАЕВСКИЙ
А.Г. ПИЧКО
НЕКОРОНАРОГЕННЫЕ
И ИНФЕКЦИОННЫЕ
ЗАБОЛЕВАНИЯ СЕРДЦА
Современные аспекты клиники,
диагностики, лечения
Самара
2010
УДК 616.126 ББК 53.104
Поляков В.П., Николаевский Е.Н., Пичко Г.А. Некоронарогенные и инфекционные заболевания сердца (современные аспекты клиники, диагностики, лечения): Монография. - Самара, 2010. - 355 с.
ISBN 978-5-91088-12
В книге представлены общепринятая терминология, клиническая классификация, распространенность, особенности этиологии, патогенеза, клинической картины и современного течения наиболее распространённых заболеванийнекоронарогенных и инфекционных заболеваний сердца. Рассмотрены новые данные по клинической и лабораторно-инструментальной диагностике. Приведена методология консервативного и хирургического лечения, первичной и вторичной профилактики, основанная на принципах доказательной медицины. Представлены наиболее значимые клинические, лабораторные, инструментальные диагностические критерии, показания и противопоказания к проведению инвазивных методов исследования и лечения, кардиохирургических операций. На основе литературных данных и собственного опыта определена лечебнодиагностическая тактика ведения больных с некоронарогенными и инфекционными заболеваниями сердца.
Издание предназначено для кардиологов, терапевтов, врачей общей практики. Может представлять несомненный интерес для преподавателей, клинических ординаторов, студентов и слушателей старших курсов медицинских ВУЗов по курсу кардиологии.
Табл. 46. Библиография: 575 назв.
УДК 616.126 ББК 54.102
ISBN 978-5-91088-12
Рецензенты:
Заслуженный врач РФ, доктор медицинских наук профессор В.Н. Чернышев Доктор медицинских наук профессор В.В. Симерзин
©Поляков В.П., Николаевский Е.Н., Пичко Г.А., 2010
2

Federal agency on public health services and social development the Russian Federation
SEE MPF "Samara state medical university Roszdrava"
The Ministry of Defence of the Russian Federation
SEE MPF "Samara military-medical institute MD of the Russian Federation"
V.P. POLIAKOV
E.N. NIKOLAEVSKIY
G.A. PICHKO
NECORONARYS
AND INFECTIVE
DISEASES OF HEART
Modern aspects of clinic,
diagnostics, treatments
Samara
2010
3
UDK 616.126
BBК 53.104
Poliakov V.P., Nikolaevskiy E.N., Pichko G.A. Necoronarys and infective diseases of heart (modern aspects of clinic, diagnostics, treatment): Monography. – Samara, 2010. - 355 p.
ISBN 978-5-91088-12
In the book the standard terminology, clinical classification, prevalence, features of etiology, patogenesis, a clinical picture and the modern trend of the most widespread diseases necoronarys and infectious diseases of heart are submitted. The new data on clinical and laboratory-tool diagnostics are considered. The methodology of conservative and surgical treatment, the primary and secondary preventive maintenance, based on principles of demonstrative medicine is resulted. The most significant clinical, laboratory, tool diagnostic criteria, indications and contra-indications to carrying out invasive methods of research and treatment, out cardiosurgery operations are submitted. On the basis of the literary data and own experience medical - diagnostic tactics of conducting patients with necoronarys and infectious diseases of heart is determined.
The edition is intended for cardiologists, therapists, doctors of the general practice. Can represent doubtless interest for teachers, clinical interns, students and students of the senior rates of medical high schools at the rate of cardiology.
Tab. 46. The bibliography: 575.
UDK 616.126
BBК 53.104
ISBN 978-5-91088-12
Reviewers:
Deserved doctor of the Russian Federation,
Doctor of medical sciences professor V.N. Tchernyshev
Doctor of medical sciences professor V.V. Simerzin
© Poliakov V.P., Nikolaevskiy E.N., Pichko G.A., 2010
4
ОГЛАВЛЕНИЕ
СПИСОК СОКРАЩЕНИЙ ……………………………………………………...
ПРЕДИСЛОВИЕ …………………………………………………………………
Глава I
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
1.1Этиология ……………………………………………………………………......
1.2Патогенез ..………………………………………………………………….........
1.3Классификация ..………………………………………………………………...
1.4Клиническая картина ..…………………………………………………….........
1.5Современные варианты течения ……………………………………………….
1.6Этиологические варианты эндокардитов ……………………………………...
1.7Лабораторно-инструментальная диагностика ………………………………...
1.8Критерии диагностики ………………………………………………………….
1.9Алгоритмы диагностики ………………………………………………………..
1.10Дифференциальная диагностика ……………………………………………..
1.11Комбинированное лечение ..………………………………………………….
Глава II
МИОКАРДИТЫ
2.1Этиология …………………………………………………………………..........
2.2Патогенез ..……………………………………………………………….............
2.3Классификация .…………………………………………………………………
2.4Клиническая картина ..………………………………………………….............
2.5Лабораторно-инструментальная диагностика ………………………………...
2.6Критерии диагностики ………………………………………………………….
2.7Дифференциальная диагностика ………………………………………………
2.8Лечение ..…………………………………………………………………………
2.9Оценка эффективности лечения ..……………………………………………...
2.10Течение и исход ..……………………………………………….......................
2.11Реабилитация ..………………………………………………............................
Глава III
ПЕРИКАРДИТЫ
3.1Этиология ………………………………………………………………………..
3.2Патогенез ..……………………………………………………………….............
3.3Классификация …………………………………………………. ……………...
3.4Клиническая картина ………………………………………...............................
3.5Инструментальная диагностика ………………………………..........................
3.6Этиологические формы перикардитов ………………………………………...
3.7Критерии диагностики тампонады сердца ……………………………………
3.8Дифференциальная диагностика ………………………………………………
3.9Лечение ..…………………………………………………………………………
3.10Течение и прогноз ……………………………………………………………..
Глава IV
ДИЛАТАЦИОННАЯ КАРДИОМИОПАТИЯ
4.1Этиология ………………………………………………………………………..
4.2Патогенез ..……………………………………………………………….............
4.3Классификация …………………………………………………. ……………...
4.4Клиническая картина ………………………………………...............................
5
4.5Инструментальная диагностика ………………………………..........................
4.6Дифференциальная диагностика ………………………………………………
4.7Лечение ..…………………………………………………………………………
4.8Течение и прогноз ..……………………………………………………………..
Глава V
ИШЕМИЧЕСКАЯ ДИЛАТАЦИОННАЯ КАРДИОМИОПАТИЯ
5.1Этиология ..……………………………………………………………................
5.2Патогенез ..…………………………………………………………….................
5.3Клиническая картина ………………………………………...............................
5.4Лабораторно-инструментальная диагностика ………………………………...
5.5Критерии диагностики ………………………………………………………….
5.6Дифференциальная диагностика ………………………………………………
Глава VI
АЛКОГОЛЬНАЯ ДИЛАТАЦИОННАЯ КАРДИОМИОПАТИЯ
6.1Этиология ..……………………………………………………………................
6.2Патогенез ..……………………………………………………………….............
6.3Клиническая картина ………………………………………...............................
6.4Лабораторно-инструментальная диагностика ………………………………...
6.5Клинические формы
6.6Критерии диагностики ………………………………………………………….
6.7Дифференциальная диагностика ………………………………………………
6.8Течение и прогноз ………………………………………………………………
Глава VII
ИДИОПАТИЧЕСКАЯ ДИЛАТАЦИОННАЯ КАРДИОМИОПАТИЯ
7.1Этиология и патогенез ……………………....................................................
7.2Клиническая картина ………………………………………...............................
7.3Лабораторно-инструментальная диагностика ………………………………...
7.4Критерии диагностики ………………………………………………………….
7.5Дифференциальная диагностика ………………………………………………
7.6Течение и прогноз ………………………………………………………………
Глава VIII
ГИПЕРТРОФИЧЕСКАЯ КАРДИОМИОПАТИЯ
8.1Этиология ………………………………………………………………………..
8.2Патогенез ..……………………………………………………………….............
8.3Классификация …………………………………………………. ……………...
8.4Клиническая картина ………………………………………...............................
8.5Инструментальная диагностика ………………………………..........................
8.6Лечение ..…………………………………………………………………………
8.7Течение и прогноз ………………………………………………………………
Глава IX
РЕСТРИКТИВНЫЕ КАРДИОМИОПАТИИ
9.1Этиология ………………………………………………………………………..
9.2Классификация …………………………………………………………………
9.3Патогенез ..……………………………………………………………….............
9.4Клиническая картина ………………………………………...............................
9.5Инструментальная диагностика ………………………………..........................
9.6Этиологические варианты рестриктивных кардиомиопатий ………………
9.7Критерии диагностики ………………………………………………………….
6
9.8Дифференциальная диагностика ………………………………………………
9.9Лечение ..…………………………………………………………………………
9.10Течение и прогноз …………………………………………………………….
Глава X
АРИТМОГЕННАЯ ДИСПЛАЗИЯ ПРАВОГО ЖЕЛУДОЧКА СЕРДЦА
10.1Этиология ………………………………………………………………………
10.2Патогенез …………………………………………………………….................
10.3Клиническая картина ………………………………….....................................
10.4Критерии диагностики ………………………………………………………...
10.5Инструментальная диагностика …………………………................................
10.6Дифференциальная диагностика ……………………………………………..
10.7Лечение ..………………………………………………………………………..
10.8Течение и прогноз ..……………………………………………………………
Глава XI
ИЗОЛИРОВАННЫЙ ГУБЧАТЫЙ МИОКАРД
11.1Патогенез ..……………………………………………………………...............
11.2Клиническая картина …………………………………….................................
11.3Инструментальная диагностика ……………………………............................
11.4Течение и прогноз ..……………………………………………………………
ЗАКЛЮЧЕНИЕ ……………………………………………………………………..
БИБЛИОГРАФИЧЕСКИЙ СПИСОК …………………………………………….
СВЕДЕНИЯ ОБ АВТОРАХ ……………………………………………………....
7
СПИСОК СОКРАЩЕНИЙ
ГКМП - гипертрофическая кардиомиопатия ДЗЛА - давление заклинивания легочной артерии ДКМП - дилатационная кардиомиопатия ЖЭ - желудочковая экстрасистолия ИБС - ишемическая болезнь сердца КА - коронарные артерии КАГ - коронароангиография
КДД - конечно-диастолическое давление КДО - конечный диастолический объем КСО - конечный диастолический объем ЛЖ - левый желудочек ЛКА - левая коронарная артерия ЛП - левое предсердие
ЛС - лекарственные средства МЖП - межжелудочковая перегородка
ММ ЛЖ - масса миокарда левого желудочка ОЦК - объем циркулирующей крови ПЖ - правый желудочек ПМЖВ - передняя межжелудочковая ветвь
ПП- правое предсердие
ПТ - пароксизмальная тахикардия РКМП - рестриктивная кардиомиопатия СА - синусовая аритмия СГ - сердечные гликозиды СИ - сердечный индекс
СН - сердечная недостаточность СрД - среднее давление
ССС - сердечно-сосудистая система СТ - синусовая тахикардия
ТЭЛА - тромбоэмболия легочной артерии УЗИ - ультразвуковое исследование УО - ударный объем ФВ - фракция выброса
ФЖ - фибрилляция желудочков ФК - функциональный класс
ХСН - хроническая сердечная недостаточность ЦВД - центральное венозное давление ЦИК - циркулирующие иммунные комплексы
ЧПЭС - чреспищеводная электрическая стимуляция сердца ЭКГ - электрокардиограмма ЭхоКГ - эхокардиография
8
ПРЕДИСЛОВИЕ
Уважаемые коллеги!
Последнее десятилетие характеризуется ростом инфекционных и некоронарогенных заболеваний сердца у населения Российской Федерации. Существенные трудности в диагностике и лечении этой патологии определяют высокую актуальность и практическую значимость представленной монографии, основанной на принципах доказательной кардиологии.
Руководство написано опытными исследователями одной из трудных проблем кардиологии – инфекционной и некоронарогенной патологии сердца.
Эта группа болезней системы кровообращения характеризуется тяжелым течением, полиморфизмом клинической картины, меняющимися эпидемиологическими и микробиологическими характеристиками. Вместе с тем, до сих пор не нашли окончательного решения вопросы этиологии, патогенеза, диагностики и специфического лечения.
Цель настоящего руководства– предоставить специалистам, соприкасающимся с этими заболеваниями (кардиологам, терапевтам, инфекционистам, врачам общей практики), доступную информацию о современных принципах лабораторно-инструментальной диагностики и комбинированного лечения. Книга восполняют существовавший в течение многих лет пробел в научно обоснованной тактике ведения больных с заболеваниями эндокарда, миокарда, перикарда и имеют практическую направленность.
Ценность руководства состоит в том, что оно создавалось с использованием системного подхода, современной методологии исследований в кардиологии, использованы данные международных рандомизированных контролируемых исследований, рекомендации ведущих экспертов Европейской и Американской ассоциаций кардиологов. Монография поможет врачам в их повседневной практике повысить эффективность диагностики и лечения указанных заболеваний, что будет способствовать улучшению здоровья населения России.
Председатель секции Правления Всероссийского научного общества кардиологов “Инфекционные болезни сердца” профессор А.А. Дёмин
9
REDUCTIONS
Dear colleagues!
Last decade is characterized by growth infectious and necoronarys diseases of heart at the population of the Russian Federation. Essential difficulties in diagnostics and treatment of this pathology define a urgency and the practical importance of the submitted monography based on principles of demonstrative cardiology.
The management is written by skilled researchers of one of difficult problems of medicine - infectious and necoronarys to a pathology of heart. This group of illnesses of system of blood circulation is characterized by heavy current, polymorphism of the clinical picture, varying epidemiological and microbiological characteristics. At the same time, till now have not found the final decision questions еtiology,
рatogenesis, clinical classification, diagnostics and specific treatment.
The purpose of the present book - to give to the experts adjoining with these diseases (to cardiologists, therapists, infectionists, to doctors of the general practice), the accessible information on modern principles of laboratory - tool diagnostics and the combined treatment. The book fill a blank existing for many years in scientifically proved tactics of conducting patients with diseases a endocardium, a myocardium, a pericardium and have a practical orientation.
Value of a management will be, that it was created with use of the system approach, modern methodology of researches in cardiology, the data randomizations controllable researches, the recommendation of leading experts of the European and American associations of cardiologists are used. The monography will help doctors with their daily practice to raise efficiency of diagnostics and treatment of the specified diseases that will promote improvement of health of the population of Russia.
Chairman of section of Board
The All-Russia scientific organization of cardiologists “Infective diseases of heart ”
Professor A.A. Demin
10
Глава I ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
Инфекционный эндокардит (ИЭ) - это инфекционное полипозно-язвенное воспаление эндокарда, сопровождающееся образованием вегетаций на клапанах
или |
подклапанных |
структурах, их |
деструкцией, |
нарушением |
функции |
и формированием недостаточности клапана. Чаще всего патогенные микроор- |
|||||
ганизмы поражают |
ранее измененные |
клапаны и |
подклапанные |
структуры, |
|
в том |
числе у больных с ревматическими пороками |
сердца, дегенеративными |
|||
изменениями клапанов, ПМК, искусственными клапанами. Это так называемый вторичный инфекционный эндокардит. В других случаях инфекционное поражение эндокарда развивается на фоне неизмененных клапанов(первичный инфекционный эндокардит).
В последние годы частота первичного ИЭ возросла до41-54% от всех случаев заболевания. Различают также острое и подострое течение инфекционного эндокардита. Достаточно распространенное в прошлом затяжное течение эндокардита в настоящее время является большой редкостью. Чаще всего поражаются митральный и аортальный клапаны, реже - трикуспидальный и клапан легочной артерии. Поражение эндокарда правых отделов сердца наиболее характерно для инъекционных наркоманов. Ежегодная заболеваемость инфекционным эндокардитом составляет 38 случаев на 100 тысяч населения , причем чаще заболевают лица трудоспособного возраста (20-50 лет).
В последнее десятилетие многие авторы отмечают рост заболеваемости ИЭ, что связывают с широким использованием инвазивной медицинской техники, более частыми опeративными вмешательствами на сердце, ростом наркомании и числа лиц с иммунодефицитными состояниями. Летальность при ИЭ остается на уровне 40-60%, достигая у лиц пожилого и старческого возраста 80%. Эти данные подчеркивают сложности в своевременной диагностике
иэффективном лечении заболевания.
1.1.ЭТИОЛОГИЯ
Инфекционный эндокардит является полиэтиологичным заболеванием. В настоящее время в качестве возбудителей болезни известны более128 микроорганизмов. К частым возбудителям ИЭ относят стафилококки, стрептококки, грамотрицательные и анаэробные бактерии, грибы. В странах Евросоюза стафилококки выделяют у 31-37 % больных, грамотрицательные бактерии - у 3035 %, энтерококки - у 18-22 %, зеленящий стрептококк - у 17-20 %. На преобладание стафилококков, стрептококков и грамотрицательных бактерий в микробном пейзаже заболевания указывают многие американские и канадские авторы.
Исследования, проведенные в 90-е годы в тридцати госпиталях США, показали следующее соотношение возбудителей ИЭ: staрh. aureus - 56 %, str.
11
viridans - 31 %, staрh. epidermidis - 13 %, энтерококки и другие бактерии - 5,6%
случаев. По данным отечественных авторов, удельный вес стафилококков составляет - 45-56 %, стрептококков - 13-25 %, энтерококков - 0,5-20 %, анаэробный бактерий - 12 %, грамотрицательных бактерий - 3-8 %, грибов - 2-3 % от положительных гемокультур.
Вид возбудителя во многом определяет летальность от ИЭ. Если в 50-60-е годы преобладал зеленящий стрептококк, то в последние десятилетия 20-го века основными возбудителями инфекционного эндокардита стали эпидермальный и золотистый стафилококк, которые выделяют у 75-80 % больных с положительной гемокультурой. Смертность при ИЭ, вызванном золотистым стафилококком, составляет 60-80 %.
Впоследние десятилетия среди возбудителей ИЭ вырос удельный вес грамотрицательных бактерий группы НАСЕК (4-21%) и грибов (до 4-7%). В качестве возбудителей чаще выступают дрожжеподобные и истинные грибы(ро-
да Candida, Aspergillus), которые обладают выраженной тропностью к эндокарду. Смертность при грибковом ИЭ достигает90-100%, а при ИЭ, вызванном грамотрицательной микрофлорой - до 47-82%.
В80-90-е годы увеличилось количество случаев ИЭ, вызванного анаэробной (8-12%) микрофлорой. Анаэробный эндокардит характеризуется высокой активностью инфекционного процесса, резистентностью к антибактериальной терапии, повышенной госпитальной летальностью (до 46-65%). К особенностям течения анаэробного эндокардита относят частое(41-65%) образование тромбофлебитов, тромбоэмболий в сосуды лёгких, сердца и головного мозга.
Основное значение среди возбудителей ИЭ имеют представители родов
Staphylococcus, Streptococcus, Enterococcus, Escherichia, Salmonella, Shigella, Proteus, Klebsiella, Yersinia, Candida, Aspergillus.
1.2. ПАТОГЕНЕЗ
Патогенез ИЭ довольно сложен и окончательно не изучен. Принципиальную схему патогенеза ИЭ можно представить следующим образом: врождён-
ные, приобрётенные дефекты клапанов сердца |
увеличение скорости и появ- |
|||
ление турбулентности трансклапанного |
потока |
крови механическое повре- |
||
ждение эндотелия клапанов |
отложение тромбоцитов и фибрина на повреж- |
|||
дённых участках эндокарда |
формирование хронического |
неинфекционного |
||
эндокардита с тромботическими вегетациями |
преходящая |
бактериемия на |
||
фоне снижения реактивности организма |
адгезия и колонизация патогенных |
|||
бактерий в фибрино-тромбоцитарных вегетациях воспаление эндокарда, формирование микробных вегетаций, разрушение клапанов развитие СН, системного инфекционного процесса с эмболическим, тромбогеморрагическим, иммунокомплексным поражением внутренних органов и тканей (рисунок 1).
развитие СН, системного инфекционного процесса с эмболическим, тромбогеморрагическим, иммунокомплексным поражением внутренних органов и тканей (рисунок 1).
12
В качестве инициальных механизмов патогенеза выделяют повреждение эндокарда, бактериемию, адгезию, размножение, колонизацию патогенных бактерий на клапанах. Основная роль в развитии ИЭ принадлежит деструкции эндокарда, бактериемии. Экспериментальные исследования свидетельствуют о том, что катетеризация сердца в течение нескольких минут вызывает чувствительность эндокарда к микробной агрессии на протяжении многих дней.
Данные электронной микроскопии позволили проследить последовательность формирования патологического процесса. Выяснено, что под воздействием регургитирующего потока крови изменяется форма и структура эндотелиоцитов, увеличивается межклеточная проницаемость, происходит десквамация эндотелия. Между эндотелиоцитами образуются поры, через которые проникают лимфоциты, макрофаги. Увеличение размеров пор, снижение атромбогенных свойств эндокарда усиливает адгезию бактерий. На месте отслоения дистрофически изменённых клеток идёт интенсивное тромбообразование. Эндокард покрывается активированными тромбоцитами, “прошивается” волокнами фибрина.
Повреждение, деэндотелизация эндокарда усиливают адгезию бактерий, образование покрывающего слоя из тромбоцитов, фибрина. Создается недоступная для фагоцитов “зона локального агранулоцитоза”, обеспечивающая выживание, размножение патогенных микроорганизмов. В процессе продолжающейся бактериальной колонизации, нарастания тромбоцитарно-фибринового матрикса формируются микробные тромбы, вегетации, происходит повреждение, разрушение клапана.
Врождённые, приобрётенные дефекты клапанов сердца
Увеличение скорости, появление турбулентности трансклапанного потока крови
Механическое повреждение эндотелия клапанов
Отложение тромбоцитов, фибрина на поврежденых участках эндокарда
Формирование хронического неинфекционного эндокардита с тромботическими вегетациями
Преходящая бактериемия на фоне снижения реактивности организма
Адгезия и колонизация патогенных бактерий в фибрино-тромбоцитарных вегетациях
Воспаление эндокарда, формирование микробных вегетаций, разрушение клапанов
13

Формирование сердечной недостаточности, системного инфекционного процесса с эмболическим, тромбогеморрагическим, иммунокомплексным поражением внутренних органов и тканей
Кожа: |
Сердце: |
Нервная |
Сосуды: |
Лёгкие: |
Почки: |
Печень: |
Селезён- |
Абсцесс |
Абсцесс |
система: |
Васкулит |
Абсцесс |
Абсцесс |
Абсцесс |
ка: |
Узелки |
Миокар- |
Абсцесс |
Аневриз- |
Пневмо- |
Нефрит |
Гепатит |
Сплено- |
Ослера |
дит |
ОНМК |
ма |
ния |
Инфаркт |
Инфаркт |
мегалия |
Пурпура |
Перикар- |
Менинго- |
Тромбоз |
Плеврит |
Острая |
|
Абсцесс |
|
дит |
энцефа- |
Геморра- |
Инфаркт |
почечная |
|
Инфаркт |
|
Инфаркт |
лит |
гии |
Эмпиема |
недоста- |
|
|
|
|
Киста |
|
|
точность |
|
|
Рисунок 1. Схема патогенеза ИЭ (Демин А.А., Дробышева В.П., 2005).
Факторы, усиливающие адгезию бактерий к эндокарду, можно условно разделить на местные и общие. В состав местных входят врождённые и приобретённые изменения клапанов, нарушение внутрисердечной гемодинамики.
Врождённые пороки увеличивают риск трансформации бактериемии в ИЭ до 92%. Предрасполагающие условия для возникновения заболевания создают механические, биологические искусственные клапаны. К общим факторам относят нарушения резистентности организма, выраженные изменения иммунитета, развивающиеся при проведении иммунносупрессивной терапии, у наркоманов, больных алкоголизмом, людей пожилого возраста и пациентов, имеющих изменения в HLA-системе гистосовместимости.
Формирование ИЭ происходит на фоне бактериемии, травмы эндокарда, снижения резистентности организма. Бактериемии принадлежит ведущая роль. Источниками бактериемии могут быть очаги хронической инфекции, инвазивные медицинские исследования и манипуляции(бронхоскопия, гастроскопия, колоноскопия, хирургические вмешательства), тонзилэктомия, аденоидэктомия, вскрытие и дренирование инфицированных тканей, стоматологические процедуры.
Развитие ИЭ зависит от массивности, частоты, видовой специфичности бактериемии. Риск развития заболевания особенно велик при повторяющихся “минимальных” или “массивной” бактериемии вследствие хирургических операций. Бактериемия staph. aureus является стопроцентным фактором риска ИЭ в связи повышенной адгезией и связыванием пептидогликаном эндокарда этих бактерий. Значительно меньшая вирулентность у эпидермального стафилококка и стрептококков. Вероятность развития ИЭ при пневмококковой бактериемии составляет приблизительно 30 %.
Существуют определённые закономерности в локализации инфекции, обусловленные нарушением внутрисердечной гемодинамики при формировании порока. Такими анатомическими образованиями при недостаточности клапанов являются поверхность МК со стороны левого предсердия, поверхность АК со стороны аорты, хорды. При незаращении межжелудочковой перегородки чаще поражается эндокард правого желудочка в области дефекта.
Персистирующая бактериемия стимулирует иммунитет, запуская иммунопатологические механизмы воспаления. Изменения иммунитета при ИЭ про-
14

являются гипофункцией Т-лимфоцитов, гиперфункцией В-лимфоцитов, поликлоновой продукцией аутоантител. Нарушаются механизмы активации комплемента, образуются циркулирующие иммунные комплексы. В современных исследованиях подтверждается значительная патогенетическая роль увеличения концентрации ЦИК с отложением в органах-мишенях. Несомненного внимания заслуживает увеличение концентрации интерлейкинов1, 6, 8 и фактора некроза опухоли, провоспалительная активность которых наряду с индукцией острофазового ответа, участвует в развитии системных проявлений ИЭ.
Тромбоэмболии способствуют генерализации инфекционного процесса, формированию инфарктов, некроза органов. У 52-67 % больных ИЭ с преимущественным поражением правых камер сердца развивается тромбоэмболия лёгочной артерии. Обструкция сосуда сопровождается гуморальными нарушениями, возникающими в результате выброса биологически активных веществ из агрегатов тромбоцитов в тромбе (тромбоксан, гистамин, серотонин).
При ТЭЛА образуются “мёртвые” пространства в лёгких (несколько сегментов или доля), не перфузируемые смешанной венозной кровью. Значительно возрастает шунтирование смешанной венозной крови в лёгких. Снижение градиента напряжения углекислого газа между смешанной венозной и артери-
альной кровью, повышение концентрации углекислого газа в артериальной крови вызывает артериальную гипоксемию.
Увеличение общего сосудистого лёгочного сопротивления кровотокуодин из основных механизмов формирования артериальной лёгочной гипертензии у больных ИЭ. Изменения гемодинамики и реологии крови вызывают неадекватную перфузию сосудистых зон, расстройство газообмена. Снижение доставки кислорода к лёгочной ткани, накопление тканевых метаболитов и токсичных продуктов анаэробных процессов являются причиной развития инфаркта лёгкого.
В развитии хронической СН у больных ИЭ выделяют несколько патогенетических механизмов: формирование недостаточности клапана (ов), септическое поражение миокарда, перикарда, изменения гемодинамики, нарушение ритма, проводимости, задержка жидкости, связанная с нарушением функции почек. Важным звеном патогенеза СН является увеличение постнагрузки при длительном повышении периферического сосудистого сопротивления. Вазоконстрикция обусловливает поддержание системного артериального давления, оптимизирует сниженный сердечный выброс.
Недостаточность МК вызывает дилатацию, гипертрофию левых отделов сердца  повышение давления в сосудах малого круга кровообращения декомпенсацию по левожелудочковому типу гипертрофию правого желудочка
повышение давления в сосудах малого круга кровообращения декомпенсацию по левожелудочковому типу гипертрофию правого желудочка  сердечную недостаточность по большому кругу. Повреждение аортального клапана способствует развитию диастолической перегрузки левого желудочка
сердечную недостаточность по большому кругу. Повреждение аортального клапана способствует развитию диастолической перегрузки левого желудочка  гипертрофии, дилатации левого желудочка относительной недостаточности МК(“митрализация порока”)
гипертрофии, дилатации левого желудочка относительной недостаточности МК(“митрализация порока”) 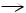 гипертрофии, дилатации левого предсердия
гипертрофии, дилатации левого предсердия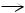 застою крови в малом круге кровообращения, декомпенсации по левожелудочковому типу гипертрофии, дилатации правых отделов
застою крови в малом круге кровообращения, декомпенсации по левожелудочковому типу гипертрофии, дилатации правых отделов
15

сердца |
правожелудочковой СН. Выраженная |
недостаточность трёхстворча- |
того клапана вызывает дилатацию, гипертрофию |
правого предсердия дила- |
|
тацию, гипертрофию правого желудочка вследствие поступления в его полость увеличенного объёма крови из правого предсердия венозный застой в большом круге кровообращения.
При ИЭ изменяются микроциркуляция, реологические свойства крови. Происходит внутрисосудистое свёртывание крови, которое в своём развитии проходит четыре стадии. Первая стадия гиперкоагуляции и компенсаторного гиперфибринолиза начинается в поражённом органе, из клеток высвобождаются коагуляционно-активные вещества, активация коагуляции распространяется на кровь. Вторая стадия нарастающей коагулопатии потребления и непостоян-
ной фибринолитической активности характеризуется уменьшением числа тромбоцитов, концентрации фибриногена в крови. Третья стадия дефибриногенации и тотального, но не постоянного фибринолиза(дефибриногенационнофибринолитическая), соответствует полному ДВС-синдрому. Четвёртая - стадия остаточных тромбозов и окклюзий.
Причинами нарушения микроциркуляции являются микротромбозы, ремоделирование микрососудов. Изменение геометрии сосудов начинается как адаптивный процесс при нарушении гемодинамики, повышении активности тканевых, гуморальных факторов. В последующем ремоделирование сосудов способствует прогрессированию расстройств кровообращения. Изменения микроциркуляции обусловлены повышенной агрегацией тромбоцитов, эритроцитов. При левожелудочковой СН на фоне периваскулярного отёка происходит агрегация эритроцитов, локальный эритростаз, фрагментация кровотока.
Особая роль отводится повышенной активности плазменного гемостаза. Значение гиперфибриногенемии, как самостоятельного фактора снижения реологических свойств крови и прогрессирования ,ИЭобосновано в клиникоэкспериментальных исследованиях. Важное значение в нарушении микрогемодинамики имеет образование микротромбов. Гемореологические изменения вызывают снижение перфузионных свойств крови, усиливают расстройства гемодинамики на периферии. Нарастает тканевая гипоксия, активизируется аэробный метаболизм. Гипоксия тканей при хронической СН снижает сократительную способность миокарда, увеличивает пред- и постнагрузку.
В течении ИЭ различают несколько патогенетических фаз: инфекционнотоксическую (септическую), иммуновоспалительную, дистрофическую. Первая фаза характеризуется транзиторной бактериемией с адгезией патогенных бактерий на эндотелий, формированием микробнотромботических вегетаций. Вторая фаза проявляется полиорганной патологией(эндоваскулит, миокардит, перикардит, гепатит, нефрит, диффузный гломерулонефрит).
Под воздействием эндогенных токсинов происходит декомпенсация -ор ганов и систем, нарушается метаболизм, происходит дезинтеграция организма как биологического целого. Во время дистрофической фазы формируются тяжёлые, необратимые изменения внутренних органов.
16
Указанные патогенетические фазы типичны для всех - клиник морфологических форм и вариантов течения болезни. Тем не менее, патогенез вторичного ИЭ имеет некоторые особенности. Врождённый порок сердца увеличивает функциональную нагрузку на сердечно-сосудистую систему и клапаны, повреждается эндотелий. Функция органов, богатых ретикулоэндотелиальной тканью, подвержена угнетению. Снижается неспецифическая резистентность организма. Преходящая бактериемия вызывает образование первичного инфекционного очага.
На фоне снижения общей резистентности формируется хронический воспалительный процесс. Развивается сенсибилизация организма бактериальными антигенами. Миокард повреждается кардиальными антителами. Во время бактериемии из очагов хронической инфекции происходит адгезия бактерий на изменённых клапанах. Формируется вторичный септический очаг в сердце, являющийся основой для развития вторичного ИЭ.
Инфекционный эндокардит с поражением правых камер сердца развивается после повреждения ТК подключичным катетером, при зондировании сердца, продолжительном стоянии катетера Swan-Ganz, выполнении частых внутривенных инъекций. Широкое применение катетеризации сосудов с целью интенсивной инфузионной терапии увеличивает количество случаев тромбофлебита, тромбоза, инфицирования с последующим развитием сепсиса.
Следует отметить, что 30 % катетеров подключичной вены достигают полости правого предсердия сердца и травмирует створки ТК. Установка эндокардиальных электродов для электрокардиостимуляции в ряде случаев является причиной инфекционного поражения ТК. Причиной развития ИЭ в правых камерах сердца могут быть пули, осколки других огнестрельных снарядов, длительно находящиеся в сердце.
Вторичный ИЭ с поражением правых камер сердца чаще развивается при дефекте межжелудочковой перегородки, открытом артериальном протоке (22%). Развитие ИЭ обусловлено повреждением эндокарда регургитирующим потоком крови. При высоких небольших дефектах межжелудочковой перегородки тонкая струя крови травмирует септальную створку ТК. В случае открытого артериального протока травмируется эндокардиальная поверхность лёгочного ствола в области дефекта. Таким образом, в последние десятилетия наиболее частой причиной развития первичного ИЭ является сеспсис, внутривенная наркомания, а вторичного - врождённые пороки сердца.
Для развития ИЭ у наркоманов типично повреждение эндокарда при частых внутривенных инъекциях. Во время инъекций самостоятельно изготовленных наркотических веществ пузырьки воздуха повреждают эндокард - трёх створчатого клапана в100 % случаев. Травмируется эндокард, возникает его шероховатость. Повреждённые участки служат местом адгезии, агрегации тромбоцитов с последующим формированием тромбов. Нарушение асептики способствует развитию бактериемии, инфицированию повреждённых участков эндокарда золотистым стафилококком (70-80 %). Причина его тропности к эндокарду ТК у наркоманов не совсем ясна.
17
Изменения иммунитета, неспецифической резистентности являются ключевыми механизмами патогенеза этой формы болезани. По данным исследования иммунного статуса у больных ИЭ с поражением правых камер сердца выявлено уменьшение Т-хелперов, увеличение Т-супрессоров, снижение активности натуральных киллеров. Эти изменения вызваны угнетением реактивности иммунной системы вследствие истощения функциональных резервов. Зарегистрировано увеличение концентрации ФНОцитокина, играющего ключевую роль в развитии иммунно-воспалительных реакций организма.
Среди многочисленных эффектов ФНО обращает на себя внимание его действие на коллаген клапанов 1, 3, 4-го типов, составляющий 50-70 % его массы. Фактор некроза опухоли ингибирует транскрипцию гена коллагена, тем самым, снижая синтез последнего фибробластами. Кроме того, ФНО стимулирует продукцию коллагеназы, которая участвует в деградации коллагена клапанов. Денатурированные фрагменты коллагена индуцируют продукцию воспалительных медиаторов макрофагами, индуцируют и поддерживают воспалительный процесс.
Число наркоманов и пациентов, у которых длительно используются катетеры сосудов велико. Однако, не у всех развивается ИЭ. В этой связи изучены генетические аспекты предрасположенности. По данным исследованияHLAфенотипа (по антигенам локусов А, В) наиболее вероятными маркерами генетической предрасположенности к ИЭ с поражением правых камер сердца являются антиген системы HLA В35, гаплотип А2-В35.
Структурной основой изменения реактивности иммунной системы у больных являются нарушения пространственной организации комплекса: Т- клеточный рецептор - иммуногенный пептид - белок главного комплекса гистосовместимости. В развитии заболевания имеет значение сочетание генетической детерминированности дефекта иммунной системы с модификацией антигенов гистосовместимости инфекционными агентами, химическими веществами (наркотики, антибиотики) и другими факторами.
Развитие ИЭ протеза клапана обусловлено многими причинами: травматизацией эндокарда во время операции, бактериемией, снижением резистентности организма, изменением иммунитета. При протезировании искусственных клапанов происходит инфицирование, которое определяется физическими свойствами, химическим составом имплантируемого клапана, адгезией бактерий на шовном материале. Повышенная адгезия стафилококков на внутрисердечных швах определяет состав возбудителей раннего ИЭПК(staphylococcus epidermidis, staphylococcus aureus).
В 50 % случаев раннего ИЭПК источником бактериемии является послеоперационная рана. В патогенезе позднего ИЭПК ключевое значение имеет транзиторная бактериемия, возникающая при интеркуррентных инфекциях (36%), стоматологических манипуляциях (24 %), операциях (12 %), урологических исследованиях (8 %). Дополнительными источниками инфекции являются артериальные системы, внутривенные, уретральные катетеры, сердечные заплаты, эндотрахеальные трубки.
18
Инфекция начинается с абактериальных тромботических наложений, которые затем инфицируются при транзиторной бактериемии. Большие гемодинамические нагрузки являются причиной развития ИЭ искусственного клапана, находящегося в митральной позиции. Воспаление начинается с манжеты протеза, фиброзного кольца. Далее образуются аннулярные, кольцевые абсцессы, формируются парапротезные фистулы, происходит отрыв протеза.
Таким образом, развитие инфекционного эндокардита обусловлено иммунодефицитом, первичным или вторичным повреждением эндокарда, приходящей бактериемией. Дальнейшее течение болезни опосредовано комплексом патогенетических механизмов, которые формируются в результате системного поражения сосудов, множественных тромбоэмболий, иммунокомплексных реакций, изменения центральной и внутрисердечной гемодинамики, нарушения свёртывающей системы крови.
1.3. КЛАССИФИКАЦИЯ
В международной классификации болезней10-го пересмотра (1995) выделяют:
133.0.Острый и подострый инфекционный эндокардит:
-бактериальный,
-инфекционный без детального уточнения,
-медленно текущий,
-злокачественный,
-септический,
-язвенный.
Для обозначения инфекционного агента используют дополнительный код (В 95-96) перечня бактериальных и других инфекционных агентов. Эти рубрики не используются при первичном кодировании заболевания. Они предназначены для использования в качестве дополнительных кодов, когда целесообразно идентифицировать возбудителя болезней, классифицированных в иных рубриках.
В95. Стрептококки и стафилококки как причина болезней, классифицированных в других рубриках:
В95.0. Стрептококки группы А как причина болезней, классифицированных в других рубриках.
В95.1. Стрептококки группы В как причина болезней, классифицированных в других рубриках.
В95.2. Стрептококки группы D как причина болезней, классифицированных в других рубриках.
В95.3. Streptococcus pneumoniae как причина болезней, классифициро-
ванных в других рубриках.
В95.4. Другие стрептококки как причина болезней, классифицированных
вдругих рубриках.
19
В95.5. Неуточненные стрептококки как причина болезней, классифицированных в других рубриках.
В95.6. Staphylococcus aureus как причина болезней, классифицированных
вдругих рубриках.
В95.7. Другие стафилококки как причина болезней, классифицированных
вдругих рубриках.
В95.8. Неуточненные стафилококки как причина болезней, классифицированных в других рубриках.
В96. Другие бактериальные агенты как причина болезней, классифицированных в других рубриках:
В96.0. Mycoplasma pneumoniae как причина болезней, классифицирован-
ных в других рубриках Pleura-pneumonia-like-organism.
В96.1. Klebsiella pneumoniae как причина болезней, классифицированных
вдругих рубриках.
В96.2. Escherichi coli как причина болезней, классифицированных в других рубриках.
В96.3. Haemophilus influenzae как причина болезней, классифицированных в других рубриках.
В96.4. Proteus (mirabilis, morganii) как причина болезней, классифициро-
ванных в других рубриках.
В96.5. Pseudomonas (aeruginosa, mallei, pseudomallei) как причина болез-
ней, классифицированных в других рубриках.
В96.6. Bacillus fragilis как причина болезней, классифицированных в других рубриках.
Б96.7. Clostridium perfringens как причина болезней, классифицированных в других рубриках.
В96.8. Другие уточненные бактериальные агенты как причина болезней, классифицированных в других рубриках.
Втаблице 1 представлена клиническая классификация инфекционного эндокардита А.А. Демина и В.П. Дробышевой (2003). Авторы выделяют этиологический раздел, варианты течения, исходы, клинико-морфологические формы, патогенетические стадии развития заболевания. Приводятся варианты поражения сердца, сосудов почек, печени, селезенки, легких, нервной системы. Большого внимания заслуживает стратификация риска, предикторов эмболических осложнений.
Таблица 1. Классификация инфекционного эндокардита
Этиологиче- |
Течение, стадия, |
Клинико- |
Органы- |
Стратификация |
ская характе- |
исходы |
морфологиче- |
мишени: пора- |
риска |
ристика |
|
ская форма |
жения |
|
20

Грамположи- |
Течение: |
|
Первичная |
(на |
Сердце: |
|
ин- |
|
Факторы |
|
вы- |
|
|||||||
тельные |
бак- острое |
|
интактных |
|
кла- |
фаркт, |
|
|
порок, |
|
соокого |
риска |
|
||||||
терии: |
|
подострое |
|
панах) |
|
|
|
|
абсцесс, |
|
анев- |
|
(III |
степень): |
|
||||
стафилококки |
Стадия: |
|
Вторичная |
|
пр |
ризма, |
|
миокар- |
|
поражение |
бо- |
|
|||||||
стрептококки |
инфекционно- |
клапанных |
и |
со- |
дит, артимия, пе- |
|
лее 5 органов- |
|
|||||||||||
энтерококки |
|
токсическая |
|
судистых |
повре- |
рикардит, |
сер- |
|
мишений, |
око- |
|
||||||||
Грамотрица- |
иммуновоспали- |
ждениях): |
|
|
дечная |
|
недоста- |
|
локлапанные |
|
|||||||||
тельные |
бак- |
тельная |
|
ревматические, |
точность |
|
|
|
абсцессы |
и/или |
|
||||||||
терии |
|
дистрофическая |
атеросклеротиче- |
Сосуды: |
|
васку- |
|
деструкция |
|
|
|||||||||
E. coli |
|
Степень |
актив- |
ские, |
|
волчаноч- |
лит, |
тромбоэм- |
|
клапанов, |
|
зо- |
|
||||||
Pseudomonas |
ности: |
|
ные, |
|
сифилити- |
болия, |
тромбоз, |
|
лотистый |
|
ста- |
|
|||||||
aeruginosa |
|
высокая(III) |
уме- |
ческие, |
|
травма- |
геморрагии, |
|
филококк в ге- |
|
|||||||||
Klebsiella |
|
ренная(II) мини- |
тические |
пороки |
аневризма |
|
|
мокультуре |
|
|
|||||||||
Proteus |
|
мальная(I) |
|
и |
артериовеноз- |
Почки: очаговый |
|
при |
поражении |
|
|||||||||
Грибы |
|
Исходы: |
|
ные |
|
аневризмы, |
нефрит, |
диффуз- |
|
АК, |
многокла- |
|
|||||||
Aspergillus |
|
выздоровление |
комиссуротом- |
ный |
гломеруло- |
|
панное |
|
пора- |
|
|||||||||
Candida |
|
ремиссия |
|
ные, |
искусствен- |
нефрит, |
нефро- |
|
жение, |
боль- |
|
||||||||
Микробные |
неэффективность |
ные |
|
сосудистые |
тический |
|
- |
синшое |
количест- |
|
|||||||||
коалиции |
|
лечения рецидив |
анастомозы, |
|
|
дром, |
инфаркт, |
|
во МВ, пора- |
|
|||||||||
Риккетсии |
|
|
|
шунты |
|
при |
хро- |
почечная |
|
недос- |
|
жение |
|
|
всех |
||||
Вирусы |
|
|
|
ническом |
|
гемо- |
таточность |
|
|
створок |
клапа- |
|
|||||||
|
|
|
|
диализе, |
клапаны |
Печень: гепатит |
|
на, СН III-IV |
|
||||||||||
|
|
|
|
трансплантиро- |
Селезенка: пле- |
|
ФК по NYHA |
|
|||||||||||
|
|
|
|
ванного сердца |
номегалия, |
ин- |
|
Факторы |
уме- |
|
|||||||||
|
|
|
|
|
|
|
|
|
|
фаркт, |
|
абсцесс, |
|
ренного |
риска |
|
|||
|
|
|
|
|
|
|
|
|
|
разрыв |
|
|
|
|
(II |
степень): |
|
||
|
|
|
|
|
|
|
|
|
|
Легкие: пневмо- |
|
поражение |
3-5 |
|
|||||
|
|
|
|
|
|
|
|
|
|
ния, абсцесс, ин- |
|
органов |
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
фаркт, |
легочная |
|
Факторы |
низ- |
|
||||
|
|
|
|
|
|
|
|
|
|
гмпертензия |
|
кого |
риска |
(I |
|
||||
|
|
|
|
|
|
|
|
|
|
Нервная |
|
систе- |
|
степень): по- |
|
||||
|
|
|
|
|
|
|
|
|
|
ма: ОНМК, пре- |
|
ражение |
|
1-2 |
|
||||
|
|
|
|
|
|
|
|
|
|
ходящие |
|
наруорганов |
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
шения |
мозгового |
Предикторы |
|
||||||
|
|
|
|
|
|
|
|
|
|
кровообраще- |
эмболизации: |
|
|||||||
|
|
|
|
|
|
|
|
|
|
ния,менингоэнце |
крупные |
|
МВ |
||||||
|
|
|
|
|
|
|
|
|
|
фалит, |
|
абсцесс, |
(более 15 мм), |
||||||
|
|
|
|
|
|
|
|
|
|
киста |
|
|
|
|
пожилой |
|
воз- |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
раст, |
запазды- |
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
вание операции |
|
|||
В классификации В.П. Тюрина (2001) приведены определения острого, подострого, хронического рецидивирующего (затяжного) вариантов ИЭ по этиологическим и временным критериям. В основу характеристики острого и подострого течения положена высокая активность инфекционно-воспалительного процесса, выраженность клинической картины, степень вирулентности микроорганизмов. Разработаны критерии выздоровления, рецедива, повтороного ИЭ.
Острый (септический) ИЭ - воспалительное поражение эндокардадлительностью до 2-х месяцев, вызванное высоковирулентными микроорганизмами, протекающее с выраженными инфекционно-токсическими(септическими) проявлениями, частым формированием гнойных метастазов в различные орга-
21
ны и ткани, преимущественно без иммунных проявлений, которые не успевают развиться из-за скоротечности болезни. Острый ИЭ - осложнение сепсиса.
Подострый ИЭ - особая форма сепсиса продолжительностью более 2-х месяцев, обусловленная наличием внутрисердечного инфекционного очага, который вызывает рецидивирующую септицемию, эмболии, нарастающие изменения в иммунной системе, приводящие к развитию нефрита, васкулита, синовита, полисерозита. Этот вариант заболевания возникает при маловирулентном возбудителе (энтерококке, эпидермальном стафилококке, гемофилюсе), определённых соотношениях патогенности возбудителя и реактивности организма, а также при недостаточно эффективной антибактериальной терапии.
Затяжной (хронический рецидивирующий) ИЭ является этиологическим вариантом подострого эндокардита. Его вызывают зеленящий стрептококк или близкие к нему штаммы стрептококка. Характеризуется пролонгированным течением (более 6 месяцев), отсутствием гнойных метастазов, преобладанием иммунопатологических проявлений, обусловленных поражением ЦИК.
Выздоровевшим следует считать пациента через один год после завершения лечения по поводу ИЭ, если в течение этого срока сохранялись нормальная температура тела, СОЭ, не выделялся возбудитель из крови. Рецидивы болезни классифицируют на ранние (в течение 2-3-х месяцев после лечения) и поздние (от 3-х до 12-х месяцев). Повторным ИЭ считается развитие заболевания через один год и более после завершения лечения или выделение из крови другого возбудителя в срок до одного года.
Особыми формами ИЭ являются: ИЭ протеза клапана, ИЭ у наркоманов, ИЭ у пациентов с имплантированным электрокардиостимулятором, ИЭ у пациентов с трансплантированным целым органом, ИЭ у пациентов, находящихся на программном гемодиализе, нозокомиальный ИЭ, ИЭ у людей пожилого и старческого возраста.
1.4. КЛИНИЧЕСКАЯ КАРТИНА
Современное клиническое течение ИЭ характеризуется: преобладанием острых форм эндокардита; возрастанием числа атипичных вариантов течения заболевания со стертой клинической симптоматикой; преобладанием иммунопатологических проявлений (васкулит, миокардит, гломерулонефрит), иногда выступающих на первый план в клинической картине заболевания. Большинство исследователей отрицают существование особой хронической(затяжной, рецидивирующей) формы инфекционного эндокардита, поскольку рецидивы заболевания - это лишь результат неадекватного лечения больных подострым ИЭ.
Клиническая картина ИЭ отличается большим многообразием симптомов. Помимо типичных клинических проявлений, эндокардит может протекать атипично, под маской других заболеваний, обусловленных иммунопатологиче-
22
ским поражением органов или тромбоэмболическими осложнениями: гломерулонефрита, инфаркта почки, геморрагического васкулита, стенокардии или ИМ, инфаркта легкого, острого нарушения мозгового кровообращения, миокардита, сердечной недостаточности. Лихорадка и интоксикация - это наиболее ранние и постоянные симптомы инфекционного эндокардита, которые наблюдается почти у всех больных. Характер повышения температуры тела может быть самым разнообразным. При подостром эндокардите болезнь чаще начинается как бы исподволь, с субфебрильной температуры, недомогания, головных болей, общей слабости, быстрой утомляемости, снижения аппетита, похудания. Субфебрильная температура сопровождается познабливанием и потливостью.
В этот период кардиальные жалобы отсутствуют, за исключением стойкой синусовой тахикардии, которую часто неверно связывают с повышенной температурой тела. Сама лихорадка и сопутствующие ей симптомы интоксикации нередко расцениваются как проявление туберкулезной интоксикации, хронического тонзиллита, хронического бронхита, вирусной инфекции. Через несколько недель (до 4-8 недель) формируется более или менее типичная клиническая картина. Устанавливается неправильная лихорадка ремиттирующего типа (реже гектическая или постоянная). Температура тела повышается обычно до 38-390С и сопровождается выраженными ознобами. Иногда подъемы температуры сменяются короткими периодами ее снижения до субфебрильных или нормальных цифр.
Выделяется обильный липкий пот с неприятным запахом. Кардиальные симптомы обычно появляются позже, при формировании аортального или митрального порока сердца или/и развития миокардита. На фоне нарастающей интоксикации и повышения температуры тела могут появляться и постепенно прогрессировать следующие симптомы: одышка при небольшой физической нагрузке или в покое; боли в области сердца, чаще длительные, умеренной интенсивности; в более редких случаях боли приобретают острый характер и напоминают приступ стенокардии; стойкая синусовая тахикардия, не зависящая от степени повышения температуры тела. Позже может появляться развернутая клиническая картина левожелудочковой недостаточности.
Инфекционный эндокардит, являющийся полиорганным заболеванием, может манифестировать симптомами, обусловленными поражением не только сердца, но и других органов и систем. В связи с этим на первый план могут выступать следующие симптомы: отеки под глазами, кровь в моче, головные боли, боли в поясничной области, нарушения мочеиспускания (симптомы гломерулонефрита или инфаркта почки); интенсивные головные боли, головокружения, тошнота, рвота, общемозговые и очаговые неврологические симптомы(цереброваскулит или тромбоэмболия мозговых сосудов с развитием ишемического инсульта); резкие боли в левом подреберье (инфаркт селезенки); высыпания на коже по типу геморрагического васкулита; клинические проявления инфарктной пневмонии; внезапная потеря зрения; боли в суставах.
23
Полиморфизм клинической картины ИЭ определяется полиорганным поражением. Для современного течения заболевания свойственно развитие множества осложнений, которые формируют ведущую органную патологию. Частыми осложнениями ИЭ являются: со стороны сердца - миокардит, перикардит, абсцессы, нарушение ритма и проводимости; почек - инфаркт, диффузный гломерулонефрит, очаговый нефрит, нефротический синдром, острая почечная недостаточность; лёгких - ТЭЛА, инфаркт-пневмония, плеврит, абсцесс, лёгочная гипертензия; печени - гепатит, абсцесс, цирроз; селезёнки - спленомегалия, инфаркт, абсцесс; нервной системы - острое нарушение мозгового кровообращения, менингит, менингоэнцефалит, абсцессы головного мозга; сосудов - васкулит, эмболии, аневризмы, тромбозы. Фатальными осложнениями инфекционного эндокардита являются: септический шок, респираторный дистресс-синдром, полиорганная недостаточность, острая сердечная недостаточность, эмболии в головной мозг, сердце.
Всравнении с серединой 20-го столетия, в последние десятилетия увеличилось количество ТЭО. По-видимому, это обусловлено значительным ростом первичных форм септического эндокардита(до 50-75%). Если ранее ТЭО наблюдали у 25-31 % больных, то в настоящее время - у 75-85%. Эмболии и инфаркты внутренних органов определяются у 35 % больных, множественные эмболические осложнения у - 38 %.
Структура ТЭО при современном течении ИЭ следующая: инфаркт селезёнки - 41 % случаев, эмболии головного мозга - 35 %, эмболии в конечности - 25 %, эмболии в коронарные артерии - 15,5 %, инфаркты лёгких - 8,5 %, эмболии в артерии сетчатки - 2,8 %. В 2-8,5 % случаев ИЭ развиваются эмбологенные инфаркты миокарда, которые в 50-60-е годы выявлялись в 0,8-1 %. Их происхождение обусловлено попаданием в венечные артерии тромботических частиц из МВ и обызвествлённых наложений клапанов.
Впоследние десятилетия ТЭО церебральных артерий стали наблюдаться значительно чаще (22 %), чем в 50-60-е годы (8-11 %). В 80-90-е годы частота выявления церебральных осложнений у больных ИЭ составила6,7-41 %, среди них чаще встречались инфаркты головного мозга(24-64,6 %), внутримозговые гематомы (5,6-32 %), интракраниальные микотические аневризмы(17-24 %), менингиты (1-14 %), абсцессы (2,8 %), субарахноидальные кровоизлияния и артерииты (4-7,6 %). Смертность больных ИЭ с церебральными осложнениями достигает 39-74 %.
На развитие ТЭО оказывают влияние вид бактерий, локализация инфекционного очага на клапанах сердца, размер, форма, степень подвижности МВ. Эмболические осложнения чаще диагностируют при стафилококковом(65 %), несколько реже при стрептококковом(34,8 %), энтерококковом ИЭ (33 %). В сравнении с серединой20-го столетия увеличилось количество инфарктов и абсцессов селезёнки. На современном этапе их удельный вес в патологии селезёнки составляет 12-46 % и 6 % соответственно. Чаще развиваются ишемические (55 %), реже - геморрагические (45 %) инфаркты селезёнки, эмболии артерий почек развиваются у 9-17 % больных. Значительно увеличилось количество эмболий лёгочной артерии, которые выявляют в 44-56 % случаев ИЭ у нарко-
24
манов. Как правило, это множественные лёгочные эмболии c клиникой ТЭЛА, осложняющиеся в 12-27 % инфаркт-пневмониями и абсцессами лёгких. Лёгоч- но-плевральные осложнения развиваются у 75 % больных ИЭ.
В настоящее время гломерулонефрит, являющийся одним из иммунных осложнений ИЭ, встречается реже (40-56 %). Это осложнение диагностируется клинически у 8-32 % больных. Значительно чаще патология почек проявляется умеренным мочевым синдромом (до 67-78 %). Нефротический синдром и острая почечная недостаточность развиваются редко. Спленомегалия регистрируется в 21-67,5 % случаев. Миокардит при современном течении ПИЭ диагностируется клиницистами у 23-54 % больных, а патологоанатомами - у 86 %.
Распространение новых клинических форм болезни(ИЭ протеза клапана, ИЭ у наркоманов) вызвано увеличением числа кардиохирургических операций, эпидемией внутривенной наркомании, иммунодефицитом. Заболеваемость ИЭ у наркоманов составляет2-6 % в год, что значительно превышает частоту встречаемости ИЭ в общей популяции. Эта группа больных ИЭ характеризуется преимущественным поражением ТК, клапана лёгочной артерии, эндокарда правых предсердия и желудочка.
Выделение в особую форму ИЭ у наркоманов вызвано рядом особенностей: атипичностью клинической картины, поражением лёгких в результате ТЭЛА, выраженностью септических проявлений, ранним развитием сепсиса и полиорганной недостаточности, резистентностью к АБТ.
Наиболее частым возбудителем ИЭ правых камер сердца является золотистый стафилококк, при котором резистентность к АБ возникает у90 % больных в течение 1-2-х недель. Многие авторы считают золотистый стафилококк специфическим возбудителем ИЭ у наркоманов. Важность акцентирования внимания на этиологическом факторе обусловлена высокой смертностью в этой группе больных - 70-80 %.
Причинами развития ИЭ с преимущественным поражением правых камер сердца могут быть длительные катетеризации вен, внутрисердечные диагностические и лечебные манипуляции(зондирование сердца, длительное использование катетера Svan-Ganz и т.д.). Чаще инфицируются гемодиализные шунты (57-61 %), внутривенные катетеры (21 %) и катетеры Svan-Ganz (18 %), реже - катетеры подключичной и ярёмной вен (10 %), лёгочной артерии (8-8,5 %).
Клиническое течение ИЭ правых камер сердца весьма неспецифично, что обусловливает частые ошибки и трудности в диагностике. Наиболее типично начало заболевания с развития множественных лёгочных инфекционных очагов. Весьма характерна манифестация с“лихорадки неясного генеза”, которая является характерным симптомом и встречается у 90-95 % больных. Появление озноба сопровождается обильным потоотделением без улучшения самочувствия больных. Приблизительно у одной трети пациентов наблюдаются петехии и геморрагическая сыпь. Изменения центральной гемодинамики при разрушении ТК менее выражены, чем при поражении митрального и аортального клапанов, поэтому СН III-IV ФК развивается на поздних стадиях заболевания. Тромбоэм-
25
болии лёгочной артерии часто осложняются инфаркт-пневмониями, абсцессами лёгких и двусторонним пневмотораксом.
После хирургического лечения врождённых и приобретенных пороков сердца развивается ИЭПК (11-18 %). Термин ИЭПК характеризует генерализованную реакцию организма и подразумевает воспалительные изменения в -эн докарде. Эта форма ИЭ является вариантом ангиогенного сепсиса с первичным очагом в протезе клапана. Риск развития ИЭ в течение первого года после имплантации искусственного клапана составляет 2-4 %, значительно увеличивается у пациентов пожилого возраста. Летальность при этой форме ИЭ составляет
23-80 %.
Частота возникновения ИЭ значительно выше при протезировании АК, что обусловлено продолжительностью операции, большими гемодинамическими нагрузками и турбулентным кровотоком на искусственном клапане. По времени возникновения различают ранний (в течение 60 дней после операции) и поздний (позднее 60 дней) ИЭПК. Деление на ранний и поздний ИЭ вызвано особенностями микробиологических, клинических и диагностических данных, течением и прогнозом заболевания.
За последние 20-30 лет этиология ИЭПК существенно изменилась. Основными возбудителями рассматриваемой формы ИЭ являются эпидермальный и золотистый стафилококк. Всё большее значение приобретает условнопатогенная микрофлора, грамотрицательные аэробы, стрептококки, грибы. Их видовой состав сходен с ИЭ нативных клапанов. Однако количество положительных гемокультур выше: грамотрицательная микрофлора - 20 %, грибы - 1012 %, стрептококки - 5-10 %, дифтероиды - 8-10 %, другие бактерии - 5-10%.
Смертность при ИЭПК, вызванном staph. aureus составляет 86-90 %, а при ИЭ, вызванном staph. epidermidis - 52-60 %. Инфекционный эндокардит протеза клапана, вызванный грамотрицательными бактериями, встречается в 2-4,6 % случаев. Грамотрицательные аэробы выделяются в 20 % случаев раннего и в 10 % случаев позднего ИЭПК. Спектр грамотрицательных бактерий довольно ши-
рок: Hemophilus species, Ech. coli, Klehsiella species, Proteus species, Pseudomoncis species, Serratia, Alcaligenes feacalis, Eikenella corrodens.
Инфицирование во многом определяется физическими свойствами и химическим составом имплантируемого клапана, способностью бактерий к адгезии на шовном материале. Инфицирование может начинаться с абактериальных тромботических наложений при транзиторной бактериемии. За счёт адгезии стафилококков на внутрисердечных швах развивается ранний послеоперационный ИЭПК. Дополнительными периоперационными источниками инфекции являются артериальные системы, внутривенные и уретральные катетеры, сердечные заплаты, эндотрахеальные трубки. При имплантации протеза миокард становится более восприимчивым к инфекции. Воспаление начинается с манжеты искусственного клапана и локализуется в фиброзном кольце.
Далее образуются аннулярные и(или) кольцевые абсцессы, которые вызывают формирование парапротезных фистул, отрыв протеза. Такому осложнению чаще подвержена аортальная позиция. Для этой локализации свойственно
26
распространение абсцесса фиброзного кольца на миокард, вовлечение в патологический процесс проводящих путей сердца. Наибольшая частота ИЭ биопротезного клапана наблюдается в митральной позиции, которая значительно труднее поддаётся консервативному и оперативному лечению. В 13-40 % случаев ИЭПК образуются тромбы на протезе, являющиеся источниками ТЭО.
Частым симптомом ИЭПК является лихорадка, которая встречается у 9597% больных. Сердечная недостаточность, обусловленная инфекционнотоксическим миокардитом и параклапанными фистулами, формируется у подавляющего большинства больных при раннем и только у трети пациентовпри позднем ИЭПК. Септический шок встречается у 33 % больных с ранним и у 10 % - с поздним ИЭПК. Нарушения атриовентрикулярной проводимости регистрируются на ЭКГ в15-20 % случаев раннего и в5-10 % позднего ИЭПК. Спленомегалию отмечают у26 % пациентов с ранним и у44 % - с поздним ИЭПК. Частота развития ТЭО составляет10-32 %. Наиболее характерны ТЭО для течения ИЭПК, вызванного грибами. При раннем ИЭПК частота ТЭО составляет 10-11 %, при позднем - 23-28 %.
Клиническое течение ИЭПК зависит от многих факторов: вида возбудителя, возраста больного, эффективности антибактериальной терапии. При высоковирулентном возбудителе (золотистый стафилококк, грамотрицательная микрофлора) преобладает острое течение с развитием острой сердечной и полиорганной недостаточности, ТЭО. При маловирулентном возбудителе разворачивается классическая картина ”sepsis lentа”, что более характерно для позднего ИЭПК.
По сравнению с серединой 20-го столетия основными возбудителями стали золотистый и эпидермальный стафилококки. В структуре возбудителей вырос удельный вес грамотрицательных, анаэробных бактерий и грибов, которые в большинстве случаев резистентны к антибактериальной терапии. Это способствовало увеличению количества первичного острого ИЭ с развитием множественных тромбоэмболических осложнений.
Осмотр
При классическом течении ИЭ общий осмотр позволяет выявить много-
численные |
неспецифические |
симптомы: бледность |
кожных |
покровов |
с серовато-желтым оттенком (цвет «кофе с молоком») объясняется характерной |
||||
для эндокардита анемией, а |
желтушный оттенок |
коживовлечением |
||
в патологический процесс печени и гемолизом эритроцитов; похудание развивается очень быстро, в течение нескольких недель; изменения концевых фаланг пальцев в виде «барабанных палочек» и ногтей по типу «часовых стекол», выявляющиеся при длительном течении заболевания (около 2-3 месяцев); периферические симптомы, обусловленные васкулитом или эмболией. Петехиальные геморрагические высыпания на коже передней верхней поверхности грудной клетки и на ногах, небольших размеров, не бледнеют при надавливании, безболезненны при пальпации). Со временем петехии приобретают коричневый оттенок и исчезают. Иногда петехиальные геморрагии локализуются на переход-
27
ной складке конъюнктивы нижнего векапятна Лукина или на слизистых оболочках полости рта. В центре мелких кровоизлияний в коньюнктиву и слизистые оболочки имеется характерная зона побледнения. Пятна Рота - аналогичные пятнам Лукина мелкие кровоизлияния в сетчатку глаза, в центре также имеющие зону побледнения, которые выявляются при специальном исследовании глазного дна.
Линейные геморрагии под ногтями(Узелки Ослера) - это болезненные красноватые напряженные образования размером с горошину, располагающиеся в коже и подкожной клетчатке на ладонях, пальцах, подошвах. Узелки Ослера представляют собой небольшие воспалительные инфильтраты, обусловленные тромбоваскулитом или эмболией в мелкие сосуды. Появившись в коже или подкожной клетчатке, они достаточно быстро исчезают. Положительная проба Румпеля-Лееде-Кончаловского, которая свидетельствует о повышенной ломкости микрососудов, что нередко может быть связано с вторичным повреждением сосудистой стенки при васкулитах и/или тромбоцитопатии(снижении функции кровяных пластинок).
Проба проводится следующим образом: манжета для измерения АД накладывается на плечо, в ней создается постоянное давление, равное 100 мм рт. ст. Через 5 минут оценивают результаты пробы. При отсутствии нарушений
сосудисто-тромбоцитарного гемостаза ниже манжеты появляется лишьне большое количество петехиальных(мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба). Признаки сердечной недостаточности, развивающейся вследствие формирования аортальной, митральной или трикуспидальной недостаточности и миокардита: положение ортопноэ, цианоз, влажные застойные хрипы в легких, отеки на ногах, набухание шейных вен, гепатомегалия.
Другие внешние проявления болезни, обусловленные иммунным поражением внутренних органов, тромбоэмболиями, а также развитием септических очагов во внутренних органах: нарушения сознания, параличи, парезы и другие общемозговые и очаговые неврологические симптомы, являющиеся признаками церебральных осложнений(инфаркта мозга, развивающегося вследствие тромбоэмболии мозговых сосудов, внутримозговых гематом, абсцесса мозга, менингита); признаки тромбоэмболии легочной артерии(ТЭЛА), нередко выявляющиеся при поражении трикуспидального клапана(особенно часто у наркоманов) - одышка, удушье, боль за грудиной, цианоз; ризнаки тромбоэмболии и септического поражения селезенкиспленомегалия, болезненность в левом подреберье; объективные признаки острого асимметричного артрита мелких суставов кистей рук, стоп.
Пальпация, перкуссия сердца
28
Ведущими в клинической картине инфекционного эндокардита, наряду с лихорадкой и симптомами интоксикации, являются сердечные проявления заболевания, обусловленные формированием порока сердца, миокардитом и (иногда) поражением коронарных сосудов (эмболии, васкулит). При остром течении инфекционного эндокардита, внезапном разрыве сухожильных нитей митрального или трикуспидального клапанов развивается острая левожелудочковая или правожелудочковая недостаточность. Чаще наблюдается поражение аортального клапана (у 55-65% больных), реже встречается недостаточность митрального клапана (у 15-40% больных). Комбинированное поражение аортального и митрального клапанов выявляется 13%в случаев. Изолированная
недостаточность трехстворчатого клапана в целом встречается не столь часто (в 1-5% случаев), хотя у наркоманов преобладает именно эта локализация поражения (у 45-50% больных).
Данные пальпации и перкуссии сердца определяются локализацией -ин фекционного поражения (аортальный, митральный, трикуспидальный клапаны), а также наличием сопутствующей патологии, на фоне которой развился инфекционный эндокардит. В большинстве случаев наблюдаются признаки расширения ЛЖ и его гипертрофии: смещение влево верхушечного толчка и левой границы относительной тупости сердца, разлитой и усиленный верхушечный толчок.
Аускультация сердца
Аускультативные признаки формирующегося порока сердца обычно начинают проявляться через 2-3 месяца лихорадочного периода. При поражении аортального клапана постепенно начинают ослабеватьI и II тоны сердца. Во II межреберье справа от грудины, а также в точке Боткина появляется тихий диастолический шум, начинающийся сразу заII тоном. Шум имеет характер decrescendo и проводится на верхушку сердца.
При поражении митрального клапана происходит постепенное ослабление I тона сердца и появляется грубый систолический шум на верхушке, проводящийся в левую подмышечную область. Поражение трехстворчатого клапана характеризуется появлением систолического шума трикуспидальной недостаточности, максимум которого локализуется вV межреберье слева от грудины. Нередко обнаруживают симптом Риверо-Корвалло.
Артериальный пульс, АД
Важно всегда сопоставлять аускультативные данные с исследованием свойств артериального пульса и изменениями АД. При формировании аортальной недостаточности появление диастолического шума обычно ассоциируется
с изменениями пульса по типу pulsus celer, altus et magnus, а также со снижением диастолического АД и тенденцией к увеличению систолического АД. При
29
митральной |
недостаточности |
имеется |
слабо |
выраженная |
тенден |
к уменьшению систолического и пульсового АД. |
|
|
|
||
Органы брюшной полости
Спленомегалия - один из частых признаков инфекционного эндокардита, который выявляется в - всех случаев заболевания. Спленомегалия ассоциируется с генерализованной инфекцией, наличием абсцессов и инфарктов селезенки.
1.5. СОВРЕМЕННЫЕ ВАРИАНТЫ ТЕЧЕНИЯ
ОСТРЫЙ ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
Клиническая картина заболевания имеет свои особенности при разных вариантах течения. Клиника ОИЭ характеризуется тяжёлым течением, выраженными клиническими синдромами и симптомами. На первый план выступают проявления высокой активности инфекционного процесса, дополняемые симптомами СН III-IV ФК, многочисленными осложнениями, гепатоспленомегалией, нарушением центральной гемодинамики. При ОИЭ проявления осложнений самые выраженные, что обусловлено наибольшей активностью сепсиса и выраженностью СН. Частота встречаемости основных симптомов, синдромов, осложнений ОИЭ представлена в таблице 3.
Таблица 3. Симптомы, синдромы, осложнения острого ИЭ
Клинические проявления |
Больные, % |
Инфекционно-токсический синдром |
100 |
Лихорадка свыше 390С |
92-100 |
Сердечная недостаточность |
90-100 |
Тромбоэмболические осложнения |
59-85 |
Спленомегалия |
84 |
Гепатомегалия |
81 |
Миокардит |
41-51 |
ДВС-синдром |
46 |
Пневмония |
44 |
Поражение почек |
41 |
Инфекционно-токсический гепатит |
30-40 |
Поражение суставов |
37 |
Поражение кожи и слизистых |
34 |
Полисерозит |
32 |
Плеврит |
22 |
Перикардит |
19,5 |
Менингит |
7 |
Абсцесс селезёнки |
6,8 |
Абсцесс лёгкого |
5 |
30
У больных ОИЭ в клинической картине превалируют явления интоксикации, лихорадка, септические осложнения (пневмония, гепатит, спленомегалия, менингит), поражения кожи и слизистых. Гнойные осложнения (абсцессы лёгких, селезёнки) сочетаются с многочисленными поражениями висцеральных органов. Важным клиническим проявлением ОИЭ являются ТЭО, с которых нередко манифестирует заболевание. Гепатоспленомегалия регистрируется более чем у трети больных. Спленомегалия является постоянным признаком ОИЭ. Выявляется у 85-98 % умерших больных. Инфаркты и абсцессы селезёнки обнаруживается в23,6 % и 10,5 % случаев соответственно. Септическая пневмония наблюдается у21-43 % больных ОИЭ с поражением левых камер сердца и у 66,7 % больных ОИЭ с поражением правых камер сердца.
Поражение почек проявляется острым нефритом с умеренным мочевым синдромом. Довольно часто развиваются инфаркты почек(30-60 %). Эмболии почечных артерий манифестируют резкими болями в поясничной, эпигастральной областях, тошнотой, макрогематурией, повышением уровня АД. При ОИЭ довольно часто развивается инфекционно-токсический гепатит(30-40 %), проявляющийся желтушностью кожи, склер, гепатомегалией, увеличением концентрации билирубина, трансаминаз крови. ДВС-синдром с тромбозом сосудов, образованием острых язв в желудке, луковице двенадцатипёрстной кишки, же- лудочно-кишечным кровотечением возникает в 45,8 % случаев.
По данным лабораторных исследований обнаруживают выраженные явления интоксикации. Отмечается лейкоцитоз с палочкоядерным сдвигом, токсическая зернистость нейтрофилов, значительно ускоренная СОЭ (45-60 мм/ч), тяжёлая гипохромная анемия.
Немаловажное значение имеет увеличение концентрации острофазовых белков (С-реактивного белка, серомукоида, сиаловых кислот, фибриногена), ЦИК, иммуноглобулинов, снижение количества Т и В-лимфоцитов, диспротеинемия, повышение показателей интоксикации крови(лейкоцитарного индекса интоксикации в 2,5-5 раз, ядерного индекса в 3-4 раза, индекса воспаления в 3-6 раз).
ПОДОСТРЫЙ ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
Общими симптомами этого варианта течения ИЭ являются повышение температуры тела (79-95 %) с ознобом и проливными потами. Длительная постоянная или повторяющаяся волнообразная лихорадка неопределённого типа и озноб являются типичными признаками (68-74 %).
Суточные колебания температуры тела нередко превышают 10С. В пользу ПИЭ свидетельствует быстрое прекращение лихорадки после кратковременного курса АБТ. У больных пожилого возраста с хронической СН, гломерулонефритом, нефротическим синдромом температура тела остаётся нормальной. Встречаемость основных признаков ПИЭ приведена в таблице 4.
31
Таблица 4. Симптомы, синдромы, осложнения ПИЭ
Клинические проявления |
Больные, % |
Сердечная недостаточность |
90-92 |
Лихорадка 38-390С |
89 |
Инфекционно-токсический синдром |
69-73 |
Гломерулонефрит |
67 |
Поражение суставов |
56 |
Миокардит |
43 |
Тромбоэмболические осложнения |
33 |
Полисерозит |
33 |
Гепатит |
28 |
Поражение кожи и слизистых |
25 |
Плеврит |
17 |
Перикардит |
17 |
Пневмония |
15 |
Спленомегалия |
13 |
Сравнительная характеристика распространения симптомов, осложнений ПИЭ в 50-60-е и 80-90-е годы 20-го столетия представлена в таблице 5.
Таблица 5. Частота встречаемости симптомов, синдромов, осложнений ПИЭ во временном аспекте
Клинические проявления |
Больные, % |
|
|
1950-1969 гг |
1980-1999 гг |
Бледная, желтушная окраска кожи |
83* |
56* |
Лихорадка свыше 37,50С |
75* |
95* |
Спленомегалия |
65 |
61 |
Гломерулонефрит |
56* |
28* |
Эмболии, инфаркты |
52* |
35* |
Миокардит |
30 |
34 |
Сыпь |
28* |
15* |
Артралгии, артриты, миалгии |
27* |
44* |
Симптом “барабанных палочек” |
20* |
4,5* |
Симптом Лукина |
17 |
14 |
Менингит |
1,6 |
3 |
Примечание: * - различие статистически достоверно (р < 0,05).
В последние десятилетия признаки поражения кожи, слизистых встречаются реже (7-8 %). У 30-56 % больных кожа бледная или с жёлтоватым оттенком вследствие анемии и нарушения функции печени. Наиболее частыми проявлениями иммунного поражения являются васкулиты, артралгии (артриты), миалгии, гломерулонефрит, миокардит. Васкулит периферических сосудов проявляется петехиями, узелками Ослера, пятнами Рота и Дженеуэя. Узелки Ослера представляют собой мелкие болезненные, величиной с горошину узелки красноватого цвета (9-12,3 %). Они располагаются на подушечках пальцев рук и ног в области тенора и гипотенара. Пятна Рота - округлые ретинальные кро-
32
воизлияния с центром белого цвета(2,5-5,5 %). Пятна Дженеуэя - красные или безболезненные красно-фиолетовые пятна диаметром до 5 мм на коже ладоней, ступней (2,5-13 %). Симптом Лукина - точечное кровоизлияние на конъюнктиве или переходной складке век (9,3-13,7 %). Петехиальная сыпь представлена мелкоточечными геморрагиями с преимущественной локализацией на боковых поверхностях туловища, предплечьях и голенях. Более крупная геморрагическая сыпь на коже туловища и конечностей встречается при стафилококковом ПИЭ
(10-19 %).
Артралгии, артриты, миалгии беспокоят 25-44 % больных ПИЭ. У 42,8 % больных вторичным ПИЭ моложе30 лет регистрируются артралгии крупных суставов, которые проходят при АБТ. Довольно часто (62,2 %) поражается опорно-двигательный аппарат. Снижение массы тела на 7-16 кг характерно для этого варианта течения заболевания.
Клиническими признаками поражения клапанов при ПИЭ (АК: 62-65,5 %; МК: 15-49,8 %; ТК: 1,3-5 %; МК и АК: 13 %) являются сердечные шумы, ослабление звучности тонов сердца. Для миокардита (23-46 %) характерны сердцебиение, тахикардия, глухие тоны сердца, ритм галопа. Основными признаками миокардита являются: нарушение атриовентрикулярной проводимости1-2-й степени (33-45 %), частая политопная желудочковая экстрасистолия (30-40 %), пароксизмы мерцания и трепетания предсердий(чаще при недостаточности АК), пароксизмы суправентрикулярной тахикардии, изменение конечной части комплекса QRS, развитие СН при отсутствии выраженной деструкции клапанов. В результате окклюзии коронарных артерий микробными вегетациями АК развивается эмболический некроз миокарда (5-6,8 %), проявляющийся ангинозным приступом в горизонтальном положении больного.
Множественные ТЭО, инфаркты в последние десятилетия 20-го века развивались реже, чем в 50-60-е годы (35 % и 52 % соответственно). Чаще диагностировались эмболии сосудов головного мозга и селезёнки(40 %), несколько реже - артерий почек (26 %), конечностей (23 %).
Значительно реже встречались эмболии коронарных артерий(16 %), лёгких (8,5 %), центральной артерии сетчатки глаз(3 %). Типичным признаком тромбоэмболии головного мозга является острое нарушение мозгового кровообращения с периферической неврологической симптоматикой различной степени выраженности. Реже диагностируются внутримозговые гематомы(2 %). Частота обнаружения инфарктов селезёнки варьирует от13 % до 46 %, абсцессов - до 42 %.
Клиника тромбоэмболий артерий конечностей зависит от размера тромба и диаметра поражённой артерии. Как правило, проявляются внезапной острой болью, бледностью и похолоданием кожи, отсутствием пульса в дистальных отделах конечностей. Клиническая картина эмболического(5-7 %) инфаркта миокарда в 50-65 % случаев бывает атипичной, безболевой. Тромбоэмболия лёгочной артерии у больных ПИЭ(44-49 %) с преимущественным поражением правых камер сердца характеризуется развитием двусторонней инфарктпневмонии, плевральными болями, лихорадкой 38-390С, ознобом, кровохарканьем.
33
Поражение нервной системы (7-41 %) проявляется клиникой инфарктов (24-65 %), абсцессов (до 3 %) головного мозга, внутримозговых гематом (6-32 %), менингита (1-14 %), интракраниальных микотических аневризм (17-24 %), субарахноидальных кровоизлияний (12-16,5 %), артериитом (72-85 %). Нарушение кровообращения в спинном мозге вследствие тромбоэмболии с последующим формированием нижнего парапареза развивается исключительно ред-
ко (0,5-1 %).
Клиника вышеуказанных неврологических осложнений развивается в первые несколько недель терапии, редко рассматривается врачами как проявление ПИЭ. Наиболее частым экстракардиальными признаками ПИЭ являются гломерулонефрит (до 50-62 %), спленомегалия (21-78 %). Обычно селезёнка пальпируется в левом подреберье, имеет мягкопластичную консистенцию, выступает на 3-4 см из-под края рёберной дуги.
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ У НАРКОМАНОВ
Для клинической картины ИЭ у наркоманов(с преимущественным поражением ТК) характерна полисиндромность. Частота встречаемости симптомов, осложнений приведена в таблице 6.
Таблица 6. Симптомы, синдромы и осложнения ИЭ у наркоманов
Клинические проявления |
Больные, % |
Лихорадка до 38-400С с ознобом, обильным потоотде- |
93-100 |
лением |
|
Инфекционно-токсический синдром |
92-100 |
Инфекционно-токсический гепатит |
90-100 |
Вторичная нефропатия |
89-100 |
Спленомегалия |
75-100 |
Сердечная недостаточность |
62-81 |
Тромбоэмболические осложнения |
65-78 |
Пневмония |
76 |
ДВС-синдром |
75 |
Плеврит |
44 |
Миокардит |
20-26 |
Поражение кожи, слизистых (петехии, геморрагиче- |
8-25 |
ская сыпь, узелки Ослера, геморрагии конъюнктивы, |
|
пятна Джейнуэя, Лукина) |
|
Поражение суставов |
10-22 |
Перикардит |
5-14 |
Под воздействием антибактериальной терапии клиника заболевания -не редко бывает стёртой, с незначительными инфекционно-токсическими проявлениями, более выраженными признаками иммунновоспалительных реакций. Характерно начало заболевания с множественных лёгочных инфекционных очагов. Иногда ТЭО лёгких вызывают двусторонний гидроторакс (9 %).
Типичны лихорадка “неясного генеза” и озноб (90-95 %), возникающие в результате массивного поступления в кровь бактерий, токсинов. В последую-
34
щем появляется обильное потоотделение. Улучшения самочувствия больных после потоотделения, как правило, не происходит.
При осмотре обращает на себя внимание бледность и желтушность кожи, обусловленная септической анемией и инфекционно-токсическим гепатитом, характерным для наркоманов(76-85 %). Приблизительно у 30% больных наблюдаются петехии, геморрагическая сыпь на коже ног. Пятна Лукина встречаются реже (11-13 %), подногтевые линейные геморрагии - у 25 % больных. Узелки Ослера, пятна Джейнуэя определяются довольно редко(5-8 %). Отёки голеней обусловлены развитием недостаточности кровообращения по большому кругу на поздних стадиях заболевания, так как изменения гемодинамики при недостаточности ТК незначительны.
При ИЭТК сердечны шумы определяются только у10-20 % больных. Недостаточно активная АБТ способствует прогрессированию сепсиса, формированию септического миокардита. Для диффузного миокардита характерны: сердцебиения, тахикардия, реже - брадикардия; ослабление тонов сердца, нарушение ритма и проводимости. Экстрасистолия встречается у одной трети пациентов. У 20-30 % отмечаются различные нарушения ритма и проводимости.
Для ИЭТК весьма характерно развитие патологии лёгких. Как правило, это множественные септические эмболииc клиникой ТЭЛА (65 %), инфарктпневмонии (61 %), абсцессов лёгких (12-19 %). В клинической картине ИЭТК значительное место занимает поражение почек. Как правило, это ДГН, обусловленный поражением ЦИК. При подостром течении ИЭТК диффузный гломерулонефрит встречается у 8-15 % пациентов. У больных ИЭ с ХПН(22,5 %) гломерулонефрит протекает с нормальной температурой тела в10 % случаев. Поражение селезёнки встречается в75-100 % случаев, проявляется увеличением её размеров. Вовлечение печени происходит при декомпенсации СН и/или формировании инфекционно-токсического гепатита. Однако выраженная печёночная недостаточность бывает редко.
У значительной части больных ИЭТК встречается сопутствующая патология, которая утяжеляет течение и исход заболевания. В 75 % случаев в крови выявляются маркеры вирусов гепатита В и .СЧасто определяется смешанная форма инфекции. У 20-35 % больных ИЭТК выявляется ВИЧ-инфекция. Клиническое течение ИЭ у ВИЧ-инфицированных пациентов характеризуется длительной фебрильной лихорадкой, нерассасывающимися воспалительными инфильтратами лёгких, развитием полиорганной недостаточности, выраженной нейтро- и лимфопенией.
Изменения показателей лабораторных исследований малоспецифичны. В анализах крови определяется тяжёлая гипохромная анемия, лейкоцитоз со сдвигом влево, тромбоцитопения, значительное ускорение СОЭ, увеличение концентрации альфа- и гаммаглобулинов, иммуноглобулина М, С-реактивного белка, сиаловых кислот, серомукоида, фибриногена, ЦИК. В анализах мочи выявляются признаки ДГН: протеинурия, гематурия, умеренная лейкоцитурия и цилиндрурия. Определяемые при ИЭТК признаки иммунодефицита(78-92 %) могут быть первичными и вторичными.
35
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ ПРОТЕЗА КЛАПАНА
Особенности клиники ИЭПК определяются возбудителями(стафилококки, грамотрицательные бактерии), преимущественным поражением протеза АК с формированием парапротезных фистул и(или) отрывом протеза, развитием тяжёлых осложнений. На первый план выступают признаки сепсиса, дополняемые СН и осложнениями.
Клиническое течение заболевания различно. При раннем ИЭПК, вызываемом высоковирулентными возбудителями, преобладает острое течение, частое развитие острой сердечной и полиорганной недостаточности, ТЭО. При маловирулентном возбудителе разворачивается классическая картинаsepsis lentа, свойственная для позднего ИЭПК. Частота встречаемости симптомов, осложнений приведена в таблице 7.
Таблица 7. Симптомы, синдромы и осложнения ИЭПК
Клинические проявления |
Больные, % |
Сердечная недостаточность |
86-100 |
Лихорадка до 38-400С с ознобом, обильным пото- |
65-97 |
отделением |
|
Инфекционно-токсический синдром |
50-89 |
Нарушение ритма, проводимости |
64-81 |
Миокардит |
41-63 |
Спленомегалия |
32-60 |
Плеврит |
24-59 |
Вторичная нефропатия |
39-40 |
Отёк лёгких |
28-39 |
Септический шок |
10-33 |
Тромбоэмболические осложнения |
10-32 |
Поражение суставов |
20 |
Инфекционно-токсический гепатит |
11-20 |
Поражение кожи, слизистых (петехии, узелки Ос- |
3-16 |
лера, пятна Джейнуэя) |
|
Пневмония |
9-12 |
Наиболее частым симптомом ИЭПК является лихорадка с ознобом(6597%). На фоне повышения температуры тела 20 % больных беспокоят полиартромиалгии. Сердечная недостаточность III-IV ФК вследствие параклапанной недостаточности, обструкции, септического миокардита наблюдается у86-100 % и 30 % больных ранним и поздним ИЭПК соответственно. Септический шок встречается у 33 % и 10 % больных. В 81 % и 64 % случаев соответственно регистрируются нарушения ритма и проводимости. Спленомегалию отмечают у 32 % и 60 % больных. Петехии, пятна Джейнуэя, узелки Ослера - у 3-16 % больных. Их сочетание со спленомегалией связывают с вовлечением аутоиммунных механизмов. Частота развития ТЭО составляет10-32 %. Характерны ТЭО, вызванные грибами. При раннем ИЭПК частота ТЭО составляет10-11 %,
36
а при позднем- 23-28 %. Экстрацеребральные ТЭО чаще встречаются при позднем ИЭПК (25-36%).
Ранняя форма ИЭПК характеризуется выраженными клиническими проявлениями. Больные предъявляют жалобы на одышку, приступы удушья, кардиалгии, сердцебиение, перебои в работе сердца, артромиалгии, отсутствие аппетита. При осмотре определяются бледность и желтушность кожи, иктеричность склер, признаки аутоиммунного васкулита(петехии, геморрагическая сыпь), симптомы декомпенсации СН (отёки ног, асцит, набухание шейных вен).
Для больных ранним ИЭПК характерно тяжёлое, крайне тяжёлое общее состояние. При объективном обследовании классическим признаком является изменение аускультативной картины сердца. Более чем у2/3 больных выслушиваются новые шумы сердца, изменяются ранее существовавшие. Для больных с протезом АК типично появление диастолического шума параклапанной недостаточности.
У пациентов с протезами МК и ТК выслушивается систолический шум параклапанной недостаточности. Значительно реже определяется шум, вызванный обструкцией искусственного клапана тромботическими массами или крупными МВ. Частым клиническим признаком раннего ИЭПК является спленомегалия (86 %). У 38% больных определяются эмболии артерий рук и ног, сосудов почек, лёгких, головного мозга. Довольно часто (80-90 %) тромбоэмболии вызывают формирование метастатических абсцессов в сердце, печени, селезёнке, почках, лёгких, головном мозге.
Для позднего ИЭПК свойственно подострое течение. Симптомы сепсиса слабо выражены у 56 % больных. В 21 % случаев наблюдается безлихорадочное течение, у 42 % пациентов происходит повышение температуры тела до субфебрильных цифр. В 38 % случаев лихорадка имеет классическую картину: подъём температуры в виде“свечи”, сопровождающийся потрясающим ознобом, проливным потом. В отличие от раннего, при позднем ИЭПК менее выражены одышка, сердцебиение, слабость, артромиалгии. Проявления иммунновоспалительных реакций в виде системного васкулита(20 %), спленомегалии (66 %), гломерулонефрита (41 %) выявляются чаще. Артериальные эмболии (25 %), абсцессы органов (50 %) встречаются реже. Появление новых шумов, изменение их характеристик выявляется у 63 % больных ИЭПК.
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ У ДЕТЕЙ
Клиническая картина ИЭ у детей трансформировалась под влиянием изменяющихся биологических факторов, широкого применения АБ. Современное течение ИЭ в детском возрасте характеризуется многообразием клинических признаков. Преобладают стёртые, атипичные формы с малосимптомным началом. Это в значительной степени затрудняет своевременную диагностику. Некоторые симптомы, считавшиеся ранее классическими, в настоящее время утратили свое диагностическое значение. Уменьшилась выраженность симптомов сепсиса, преобладают токсико-аллергические синдромы заболевания.
37
В последние десятилетия20-го столетия начальные признаки, характер течения ИЭ во многом определяются видом и вирулентностью возбудителя. Немаловажное значение имеют иммунологическая реактивность организма, фоновые заболеваниями, локализация поражения эндокарда. У больных вторичным ИЭ, развивающегося на фоне ревматизма и врождённых пороков поражаются АК и МК, значительно реже - ТК. Эндокардит развивается при дефекте межжелудочковой перегородки, незаращении артериального протока, стенозе лёгочной артерии.
Есть характерные признаки, свойственные течению ИЭ у детей. Они определяются выраженностью токсико-аллергических проявлений, системным поражением внутренних органов. У большинства детей дошкольного возраста клиника ИЭ начинается с синдрома интоксикации. Появляются слабость, недомогание, быстрая утомляемость, потливость, исчезает аппетит, уменьшается масса тела. Дети предъявляют жалобы на боли в области сердца, суставах, мышцах, костях.
Относительно постоянными признаками ИЭ является субфебрильная лихорадка, кратковременные подъёмы температуры в дневные или вечерние часы до 39-400С, озноб, обильное потоотделение. Иногда фебрильная лихорадка держится в течение нескольких дней. Затем сменяется безлихорадочным периодом такой же продолжительности. Особенностью температурной реакции является вариабельность температуры тела в течение суток(более чем на 1,5- 20С). В начале лихорадка имеет бактериальный генез, в более поздних стадиях вызывается асептическим рассасыванием некротической ткани после тромбоэмболий. Безлихорадочное течение болезни встречается при грибковом эндокардите.
Кожа бледная с сероватым оттенком, далее появляется субиктеричность. Классический желтовато-землистый цвет кожи (“кофе с молоком”) в последнее время встречается редко. Изменение цвета кожи обусловлено анемией, гемолизом эритроцитов, септическим поражением печени, нарушением функции надпочечников.
Клиническими признаками поражения сосудов являются геморрагические проявления, подкожные узелки, сыпь. На голенях, предплечьях, шее, на локтевых сгибах, боковых поверхностях туловища, слизистой полости рта, конъюнк-
тиве и переходных складках век появляется мелкая геморрагическая сыпь (симптом Лукина-Либмана). В связи с повышенной проницаемостью сосудов положительны симптомы “щипка”, Румпеля-Лееде-Кончаловского. Бывают носовые и кишечные кровотечения, кровоизлияния в сетчатку глаз. Изредка встречаются узелки Ослера, являющиеся признаком тромбоваскулита. Они сохраняются в течение нескольких дней при ЗИЭ. Поражение суставов не характерно для течения ИЭ у детей. Иногда появляется боль в суставах и мышцах, значительно реже - припухание суставов. Артралгии, миалгии обусловлены поражением сосудов мышц и периневрия.
При развитии вторичного ИЭ на фоне пороков сердца изменяется характеристика тонов и шумов сердца, появляются новые шумы (при недостаточности АК, МК). Прежние шумы на фоне инфекционно-токсического миокардита
38
становятся более тихими. У детей регистрируется значительная изменчивость, динамичность данных физических методов исследования. Нередко появляется шум другого тембра, интенсивности, продолжительности, обусловленный тромботическими наложениями или перфорацией клапанов.
Довольно часто формируется миокардит, проявляющийся на ранних стадиях ИЭ тахикардией, нарастающим ослаблением тонов сердца и имеющихся ранее сердечных шумов. На ЭКГ регистрируется изменение формы зубца Р, депрессия сегмента ST, снижение амплитуды или появление отрицательного зубца T. Нарушения ритма и проводимости (экстрасистолия, нарушение атриовентрикулярной проводимости) встречаются редко.
Миокардит, недостаточность клапанов, множественные тромбоэмболии коронарных артерий являются причинами развития быстро прогрессирующей СН. Сначала появляются признаки левожелудочковой СН: одышка, застойные явления в лёгких. Затем присоединяется СН по правожелудочковому типу с застоем по большому кругу кровообращения(увеличение печени, периферические отёки). Сердечная недостаточность отличается рефрактерностью к проводимой терапии, является основной причиной смерти.
Развитие тромбоэмболических осложнений весьма характерно для течения ИЭ у детей. Клинические признаки ТЭО зависят от локализации септических инфарктов. Чаще поражаются селезёнка, почки, головной мозг, лёгкие, миокард, сосуды конечностей. Тромбоз сосудов сопровождается приступами резкой боли с соответствующей инфаркту локализацией, коллапсом, повышением температуры тела, лейкоцитозом. При инфарктах почек появляются гематурия, протеинурия, при инфаркте лёгких - кровохарканье, шум трения плевры.
Важным ранним признаком ИЭ является увеличение селезёнки, обусловленное реакцией мезенхимы на сепсис, эндоваскулитом, тромбоэмболией. Характерно умеренное увеличение печени, нарушение её функций в результате инфекционно-септического поражения, эмболий. Диффузный гломерулонефрит, как правило, имеет хроническое течение с умеренной протеинурией, гематурией, цилиндрурией. Внепочечные симптомы отсутствуют или не выражены. В последние десятилетия 20-го века это осложнение встречалось реже.
Характерными признаками ИЭ являются гипохромная железодефицитная анемия, анизоцитоз, пойкилоцитоз. В крови увеличивается количество ретикулоцитов, появляются нормобласты и эритробласты. При ЗИЭ умеренный лейкоцитоз сменяется лейкопенией. Происходит сдвиг лейкоцитарной формулы влево до юных гранулоцитов. Возможны лейкемоидная реакция, моноцитоз, эозинопения. Скорость оседания эритроцитов увеличивается до40-70 мм/ч, но может не превышать нормальных величин.
Клиническая картина ОИЭ характеризуется быстрым развитием сепсиса, высокой интермиттирующей или гектической лихорадкой, ознобом, профузным потом, наличием менингиальных признаков. Довольно быстро развиваются анемия, бледность кожи с желтушно-сероватым оттенком, геморрагическая сыпь. Определяются смещение границ сердца кнаружи, тахикардия, ослабление
тонов сердца. При аускультации регистрируются признаки поражения АК и МК, реже - ТК. Тембр, интенсивность, протяжённость сердечного шума изме-
39
няются быстро, могут одновременно появляются несколько шумов. Иногда шумы выслушиваются через 1-2 недели от начала болезни.
Клиническими признаками ОИЭ являются множественные эмболии сосудов селезёнки, почек, брыжейки, головного мозга, кожи. Рано обнаруживаются симптомы ДГН, увеличение селезёнки, печени. Селезёнка имеет мягкую консистенцию, поэтому не всегда пальпируется. Данные лабораторного исследования свидетельствуют о выраженном воспалительном процессе(тяжёлая гипохромная анемия, нейтрофильный лейкоцитоз, увеличение СОЭ до 50-70 мм/ч, диспротеинемия, гипергаммаглобулинемия).
Необходимо отметить, что у детей чаще развивается ПИЭ, характеризующийся интермиттирующей лихорадкой, ознобом, симптомами поражения АК и МК, признаками иммунокомплексного поражения внутренних органов, умеренной сплено- и гепатомегалией, геморрагическим синдромом, ДГН, значительным изменением острофазовых показателей крови. При ЗИЭ начальная клиническая симптоматика, как правило, стёртая. Заболевание развивается медленно, менее выражены признаки системной патологии. Проявления интоксикации незначительны, температура тела нормальная или субфебрильная. Этот вариант ИЭ вызывается зеленящим стрептококком, чаще развивается при врождённых, ревматических пороках сердца, имеет рецидивирующее течение.
Следовательно, инфекционный эндокардит у детей имеет подострое, затяжное течение с поражением аортального и/или митрального клапана. Чаще развивается на фоне врождённых, ревматических пороков сердца. Клиническая картина малосимптомна, складывается из признаков быстро прогрессирующей сердечной недостаточности, сепсиса, системного поражения органов в результате множественных тромбоэмболий, иммуннокомплексных реакций.
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ У ПОЖИЛЫХ ЛЮДЕЙ
Вконце 20-го и в начале 21-го столетия увеличилась частота развития ИЭ
улюдей пожилого и старческого возраста. Рост заболеваемости обусловлен наличием в данной возрастной группе предрасполагающих факторов.
К ним относят ишемическую болезнь сердца, сахарный диабет, инфицированные кожные язвы, частые медицинские манипуляции на мочевыводящих путях и толстой кишке, длительную катетеризацию вен, наличие искусственных клапанов сердца. У 23 % пожилых людей ИЭ имеет нозокомиальный генез. В качестве возбудителей чаще выступают энтерококки, streptococcus bovis.
Для клинической картины эндокардита характерна малосимптомность. Типично безлихорадочное течение (12-28 %), раннее развитие СН, вызванное атеросклеротическим (24 %), ревматическим (32 %) изменением клапанов и миокарда. Формирование неврологических, тромбоэмболических осложнений регистрируется в 38 % и 37 % случаев соответственно. Ведущие клинически признаки, осложнения ИЭ представлены в таблице 8.
40
Таблица 8. Симптомы, синдромы и осложнения ИЭ у пожилых людей
Клинические проявления |
Больные, % |
Лихорадка свыше 380С |
71 |
Сердечная недостаточность |
60 |
Инфекционно-токсический синдром |
58,5 |
Спленомегалия |
51 |
Тромбоэмболические осложнения |
37 |
Инфекционно-токсический гепатит |
36 |
Гломерулонефрит |
26 |
Пневмония |
23 |
Миокардит |
21 |
Острый инфаркт миокарда |
14 |
Острая почечная недостаточность |
11 |
Перикардит |
10 |
Артралгии, артриты |
8,6 |
Поражение кожи, слизистых |
6,7 |
Менее выраженные иммунопатологические проявления, преобладание инфекционно-токсического синдрома у больных старше60 лет вызвано “cтарением” иммунной системы. Развитие СН (60 %) обусловлено разрушением клапанов, снижением систолической функции ЛЖ вследствие септического миокардита, протекающего на фоне атеросклеротического и постинфарктного кардиосклероза. Часто встречаются тромбоэмболии селезёнки (17 %), коронарных артерий (14 %), головного мозга (9 %), артерий рук и ног (8,6 %), почек (6 %), лёгких (4 %), артерий сетчатки (3 %). В 50-53 % случаев регистрируется безболевая форма эмболического инфаркта миокарда. Пневмония в большинст-
ве случаев (72 %) развивается при СН III-IV ФК.
Выделяют клинические ситуации, при которых следует предположить о развитии ИЭ. К ним относятся: лихорадка с необъяснимой сердечной или почечной недостаточностью, лихорадка с цереброваскулярными расстройствами или болью в спине, анемия неясного генеза и потеря массы тела, впервые появившийся сердечный шум, госпитальная инфекция, лихорадка у больных с внутривенными катетерами, гипотензия.
1.6. ЭТИОЛОГИЧЕСКИЕ ВАРИАНТЫ ЭНДОКАРДИТОВ
Стафилококки
В последеене десятилетие наиболее часто встречается ИЭ, вызванный золотистым стафилококком (Staph. aureus). Он значительно отличается от других этиологических вариантов своими характерными клиническими особенностями: как правило, имеет тяжелое течение с высокой активностью процесса и гектической лихорадкой с профузными потами, с появлением множественных очагов метастатической инфекции; большей частью является нозокомиальным (возникает во
41
время пребывания в стационаре при инфицировании сосудистых катетеров, артериовенозных шунтов и фистул); часто развивается перфорация клапана с последующей сердечной недостаточностью; геморрагическая кожная сыпь обширна, часто наблюдается некроз и нагноение высыпаний; типично поражение головного мозга (эмболии церебральных артерий, абсцессы мозга, менингоэнцефалит); селезенка прощупывается редко в связи с мягкой ее консистенцией и незначительным увеличением, однако часто наблюдаются септические инфаркты селезенки и ее разрывы; эндокардит развивается как на поврежденных(ревматические, атеросклеротические, врожденные пороки сердца), так и на интактных клапанах, искусственных клапанах, причем эндокардит искусственных клапанов обычно вызывается коагулазонегативными стафилококками; чаще развивается эндокардит левой половины сердца с одинаковой частотой поражения митрального и аортального клапанов; тяжелое течение заболевания с высокой температурой тела, ознобами, выраженной интоксикацией, быстрой деструкцией клапанного аппарата сердца (наблюдается преимущественно острый пневмококковый эндокардит, реже - подострый); более частое поражение клапана аорты по сравнению с другими клапанами сердца; наличие вегетации крупного размера на пораженном клапане (этот признак диагностируется с помощью ультразвукового исследования сердца); возрастание частоты штаммов пневмококка, резистентных к антибактериальной терапии; частое развитие гнойных очагов (абсцессов мозга, миокарда, эмпиемы плевры); высокая летальность (30-40%).
Стрептококки
Существуют некоторые клинические особенности инфекционных эндокардитов, вызываемых различными видами стрептококка. Для эндокардита, вызванного Str. viridaris, характерны: часто медленное, постепенное начало; развитие эндокардита преимущественно на предварительно, измененных клапанах; большая частота развития иммунокомплексной патологии(нефрит, васкулит, артрит, миокардит); летальность около 10%.
Определенные особенности присущи также эндокардиту, вызванному Str. boyis: частое наличие у больных предшествующей патологии желудочнокишечного тракта (рак желудка или толстого кишечника, язва желудка или двенадцатиперстной кишки, полипоз кишечника); развитие сердечной недостаточности у большинства больных; редкость тромбоэмболических осложнений; высокая летальность (27%). Для эндокардита, вызванного Str. pyogenes, характерны выраженная интоксикация, высокая температура тела, гнойничковые заболевания кожи в периоде, предшествовавшем развитию эндокардита, быстрое поражение клапанов сердца (чаще всего митрального), высокая летальность (18-20%).
Эндокардит, вызванный р-гемолитическим стрептококком, чаще развивается у больных, страдающих сахарным диабетом, хроническим алкоголизмом и имеющих какое-либо предшествовавшее заболевание сердца (например, ревматический порок сердца). Для этого этиологического варианта эндокардита характерны
42
тяжелое течение, тромбоэмболические осложнения (они наблюдаются почти у1/2 больных). Летальность достигает 11-13%.
Существуют некоторые клинические особенности эндокардита, вызванного Str. agalactiae - представителем группы В стрептококков. Этот микроорганизм является частью нормальной микрофлоры полости рта, урогенитального и желу- дочно-кишечного тракта. Под влиянием Str. agalactiae в организме больного нарушается синтез фибринолизина, формируются большие вегетации и развиваются системные эмболии. Кроме того, чрезвычайно характерны септические ске- летно-мышечные проявления (артриты, миозиты, остеомиелиты). Нередко наблюдается сочетание эндокардита, вызванного Str. agalactiae, со злокачественными новообразованиями толстой кишки.
Микроорганизмы группы НАСЕК
Микроорганизмы группы НАСЕК, являющиеся представителями нормальной флоры ротоглотки и респираторного тракта, вызывают подострый эндокардит предварительно измененных естественных клапанов и эндокардит протезированных клапанов (в этом случае эндокардит развивается чаще через1 год после протезирования). Эндокардит естественных клапанов, вызванный НАСЕК-микроорганизмами, характеризуется большими вегетациями и частыми системными эмболиями. Микроорганизмы этой группы растут медленно на специальных средах и гемокультура должна инкубироваться3 недели. Характерная особенность эндокардита, вызванного Haemophilus spp., - развитие заболевания у женщин в возрасте 20-40 лет с преобладающей локализацией процесса на митральном клапане.
Синегнойная палочка
Синегнойная палочка является одним из представителей грамотрицательной флоры, наиболее часто вызывающим эндокардит. При этом вовлекаются интактные и предварительно измененные клапаны как левой, так и правой половины сердца. Течение эндокардита тяжелое с выраженной деструкцией клапанов и развитием сердечной недостаточности. «Входные ворота» инфекции - урогенитальный тракт, инфицированные раны и ожоги. Эндокардит, вызванный синегнойной палочкой, очень трудно поддается лечению в связи с большой резистентностью возбудителя к антибактериальной терапии. Синегнойная палочка часто вызывает инфекционный эндокардит у наркоманов, применяющих наркотики внутривенно, при этом поражается трикуспидальный клапан.
Бруцеллы
Бруцеллезный эндокардит встречается редко у лиц, контактировавших с сельскохозяйственными животными, больными бруцеллезом. При этом варианте эндокардита чаще поражается аортальный или трикуспидальный клапан, возможно развитие аневризмы синуса Вальсальвы, часто наблюдаются нарушения атриовен-
43
трикулярной проводимости, нередко вовлекается перикард. В общем анализе периферической крови обычно обнаруживается лейкопения.
Менингококки
Менингококковый эндокардит в настоящее время встречается очень редко. Он развивается обычно на фоне клиники менингита и, как правило, поражает не поврежденный ранее митральный клапан. Характерные особенности менингококкового эндокардита: высокая температура тела, артралгии, геморрагическая сыпь, большие вегетации на пораженном клапане, геморрагический экссудативный миокардит.
Сальмонеллы
Сальмонеллезный эндокардит является редким вариантом инфекционного эндокардита, поражаются предварительно поврежденные митральный и аортальный клапаны с быстрым развитием их деструкции, частым образованием тромбов в предсердиях. Сальмонеллы поражают также эндотелий сосудов(эндартериит) с развитием аневризм.
Грибковый эндокардит
Обычно развивается у лиц, перенесших операцию на сердце и крупных сосудах, а также у наркоманов, вводящих наркотики внутривенно и у пациентов, болеющих грибковой инфекцией. Способствуют развитию грибкового эндокардита иммунодефицитные состояния различной этиологии, в частности, вследствие цитостатической терапии, ВИЧ-инфекции. Диагностировать грибковый эндокардит трудно, потому что гемокультуры не всегда бывают положительны, особенно при аспергиллезном эндокардите (гемокультуры положительны при аспергиллезном эндокардите у 10-12% больных, при кандидамикозном - в 70-80% случаев), причем необходимо использовать специальную методику культивирования.
Характерными клиническими особенностями грибковых эндокардитов являются: тромбоэмболии в крупные артерии(мозговые, коронарные, желудочнокишечного тракта, нижних конечностей), причем тромбоэмболии нередко являются первым клиническим проявлением заболевания; признаки хориоретинита или эндофтальмита (выявляются при офтальмоскопическом исследовании); симптомы грибкового поражения слизистых оболочек полости рта, пищевода, мочевыводящих путей, половых органов; большие размеры вегетации на клапанах, достигающих в диаметре 2 см и более (признак определяется при эхокардиографии), при аспергиллезном эндокардите вегетации могут располагаться не на клапан, ах пристеночно, поэтому могут не выявляться при ультразвуковом исследовании; преимущественное поражение клапана аорты(аортальный клапан поражается в44% случаев, митральный - в 26%, трикуспидальный - в 7% случаев), однако улиц с протезированными клапанами поражение аортального клапана наблюдается в4 раза чаще по сравнению с митральным клапаном; формирование абсцессов миокарда(более чем у60% боль-
44
ных, особенно при аспергиллезном эндокардите); тяжелое течение и высокая летальность (превышает 50%).
1.7. ЛАБОРАТОРНО-ИНСТРУМЕНТАЛЬНАЯ ДИАГНОСТИКА
Клинический и биохимический анализы крови
В анализах обнаруживают характерную триаду симптомов: анемию, лейкоцитоз и увеличение СОЭ. Анемия, чаще нормохромного типа, выявляется примерно у больных, особенно при первичном инфекционном эндокардите. Анемия обусловлена угнетением костного мозга. Увеличение СОЭ, в ряде случаев достигающей 50-70 мм/ч, обнаруживают почти у всех больных инфекционным эндокардитом. Лейкоцитоз со сдвигом лейкоцитарной формулы крови влево также весьма характерен для инфекционного эндокардита. Выраженный гиперлейкоцитоз обычно указывает на присоединение гнойно-септических осложнений.
У некоторых больных число |
лейкоцитов может быть |
нормальным, |
а в редких случаях возможна лейкопения. В биохимическом анализе крови оп- |
||
ределяется выраженная диспротеинемия, |
обусловленная снижением |
альбуми- |
нов и увеличением содержания g-глобулинов и частично g2-глобулинов. Характерно также появление С-реактивного протеина, повышение содержания фибриногена, серомукоида, положительные осадочные пробы(формоловая, сулемовая). У половины больных подострым инфекционным эндокардитом обнаруживают ревматоидный фактор, у 70-75% больных - повышенные титры ЦИК, высокий уровень С3 и С4 компонентов комплемента.
Посевы крови на стерильность
Результаты микробиологического исследования крови являются решающими в подтверждении диагноза инфекционного эндокардита и выборе адекватной антибактериальной терапии. Для получения достоверных результатов, прежде всего, необходим правильный забор крови, который предполагает соблюдение следующих принципов: забор крови должен проводиться до начала антибактериальной терапии или после кратковременной отмены антибиотиков; забор крови осуществляют с соблюдением правил асептики и антисептики только путем пункции вены или артерии и с использованием специальных сис-
тем; полученный |
образец |
крови |
должен |
быть |
немедленно |
доставле |
в лабораторию. Техника забора крови. |
|
|
|
|
||
При проведении забора крови для микробиологического исследования следует, прежде всего, избегать контаминации обычной кожной флорой. С этой целью: в области пункции сосуда производится двукратная обработка поля антисептиком (2%) раствором йода, 70% спиртом или другим антисептиком);
45
обработка кожи проводится круговыми движениями от центра к периферии; пальпировать вену в месте пункции следует только в стерильных перчатках; необходимо избегать повторного касания иглой кожи; для забора крови используют стерильные шприцы объемом10-20 мл или специальные устройства(вакуумные флаконы); из вены берут5-10 мл венозной крови 2в флакона с питательными средами и немедленно отправляют их в лабораторию. При остром ИЭ, когда следует немедленно начинать антибактериальную терапию, кровь берут троекратно с интервалом в30 мин. При подостром ИЭ проводится троекратный забор крови в течение24 ч. Если в течение 48-72 ч не получен рост флоры, рекомендуется произвести посев еще 2-3 раза.
Электрокардиография
Изменения ЭКГ при инфекционном эндокардите неспецифичны. При возникновении миокардита (диффузного или очагового) могут выявляться признаки АВ-блокады, сглаженность или инверсия зубца ,Тдепрессия сегмента RS-Т. Тромбоэмболия в коронарные артерии сопровождается характерными ЭКГ-признаками ИМ (патологический зубец Q, изменения сегмента RS-Т)).
Эхокардиография
Эхокардиографическое исследование клапанного аппарата при инфекционном эндокардите имеет важное практическое значение, поскольку во многих случаях оно позволяет выявить прямые признаки этого заболеваниявегетации на клапанах, если их размеры превышают 2-3 мм. Большей информативностью (около 70-80%) в данном случае обладает М-модальное исследование. Отличаясь более высокой разрешающей способностью, оно позволяет обнаружить низкоамплитудные высокочастотные систолические вибрации, связанные с повреждением створок клапанов.
Вегетации обнаруживаются в виде множества дополнительных эхосигналов, как бы «размывающих» изображение движущихся створок клапана («лохматые» створки). Двухмерная эхокардиография позволяет не только визуализировать вегетации, но и оценить их форму, величину и подвижность. Подвижные вегетации имеют обычно несколько вытянутую форму. Одним своим концом они прикрепляются к створкам, а другой конец свободно перемещается с током крови, как бы независимо от движения самих створок.
При |
поражении трехстворчатого |
клапана |
вегетации |
то всплывают |
в полости |
ПП (в систолу), то появляются |
в полости ПЖ(в диастолу). Непод- |
||
вижные вегетации представляют собой небольшие утолщения на створках кла- |
||||
пана, которые относительно прочно связаны с ними |
и полностью |
повторяют |
||
движения створок. Одним из тяжелых осложнений инфекционного эндокардита является разрыв сухожильных нитей митрального клапана, что вызывает патологическое движение соответствующей створки. Разрыв хорд задней или пе-
46
редней створки сопровождается хаотичными крупноамплитудными колебаниями створок и систолическим пролабированием их в полость ЛП. При двухмерной эхокардиографии иногда можно визуализировать разорванные хорды, свободно перемещающиеся в полости ЛЖ.
Вдиагностике ранних стадий ИЭ всё большее значение приобретает чреспищеводная ЭхоКГ (ЧПЭхоКГ), которая по сравнению с трансторакальной ЭхоКГ (ТТЭхоКГ) обладает значительным преимуществами. Во-первых, ультразвуковой датчик прилежит к задней поверхности левого предсердия, их разделяет лишь стенка пищевода и перикард, не ослабляющие ультразвуковой сигнал. Отсутствие акустических препятствий позволяет оптимально визуализировать все структуры сердца, в особенности предсердия, луковицу аорты, атриовентрикулярные и аортальный клапаны, межпредсердную и межжелудочковую перегородки. Во-вторых, для проведения ЧПЭхоКГ используют датчики с более высокой частотой (5-7 МГц), что позволяет оценивать морфологические структуры размерами до 1-2 мм. В-третьих, разработаны мультиплановые трансэзофагеальные датчики, позволяющие изменять плоскость сканирования без изменения его положения, обеспечивать качественное изображение интересующих структур сердца, небольших абсцессов и МВ.
Вбольшинстве случаев (94 %) с помощью ЧПЭхоКГ можно визуализиро-
вать ультразвуковые кардиальные признаки ИЭПК. Чувствительность, специфичность ТТЭхоКГ в выявлении кардиальных признаков ИЭПК составили84 % и 90 % соответственно, а ЧПЭхоКГ - 93,4 %, и 96,3 %. Наиболее значимыми признаками являются: МВ (92,5 %), парапротезные фистулы (94 %), выпот в полость перикарда (89%), тромбоз (81 %), отрыв протеза клапана (69 %), абсцессы миокарда (68 %).
При помощи ЧПЭхоКГ можно выявить признаки ИЭ естественного клапана на начальных стадиях развития болезни. Это позволяет провести своевременную АБТ или ограничиться клапаносохраняющей операцией. Только при помощи ЧПЭхоКГ можно осуществлять адекватный интраоперационный мониторинг, наблюдение в раннем послеоперационном периоде. Чреспищеводная ЭхоКГ позволяет лучше оценивать функционирование искусственных клапанов сердца, диагностировать развитие раннего ИЭПК. Проводимый ЧПЭхоКГ послеоперационный мониторинг играет решающую роль в диагностике раннего ИЭПК.
Высокая эффективность метода способствовала распространению использования ЧПЭхоКГ у больных ИЭ. Если в 1989 году соотношение трансэзофагеальных и трансторакальных ЭхоКГ соответствовало1/13, то в 1990 году - уже 1/8, а в 2001 году - 1/2. Именно ЧПЭхоКГ в большинстве случаев выявляет ИЭ тогда, когда другие инструментальные исследования не могут определить его признаков. Обнаруженные с её помощью морфологические, гемодинамические изменения помогают конкретизировать сроки и показания к проведению операции.
В связи с разработкой принципиально новых диагностических систем, режимов ультразвукового исследования возможности ЭхоКГ значительно рас-
47
ширились. Качество визуализации внутрисердечных структур, объём получаемой информации возросли в несколько .разСочетание трансторакальной и чреспищеводной ЭхоКГ с использованием мультипланового датчика позволяет выявить признаки ИЭ в 90-100 % случаев.
По данным исследования 250 больных ИЭ нами разработаны ультразвуковые диагностические критерии ИЭ естественного, искусственного клапанов, которые по показателям чувствительности и специфичности расклассифицированы на главные, дополнительные. Состав ультразвуковых критериев ИЭ естественных клапанов представлен в таблице 9.
Таблица 9. Ультразвуковые диагностические критерии ИЭЕК
Диагностические критерии |
Чувствитель- |
Специфич- |
|
ность, (%) |
ность, (%) |
I. Главные: |
|
|
Микробные вегетации |
100 |
100 |
Выраженная регургитация |
71 |
98 |
II. Дополнительные: |
|
|
Абсцессы сердца |
82,5 |
88 |
Септическое поражение органов: |
81,6 |
82 |
селезёнки |
88 |
86 |
печени |
82 |
81 |
почек |
72,8 |
78 |
Отрыв хорд, перфорации, разрыв створок |
56,4 |
75 |
Выпот в полость перикарда |
54,9 |
63 |
|
|
|
К главным критериям ИЭЕК отнесены: микробные вегетации, выраженная регургитация на поражённых клапанах. В состав дополнительных признаков вошли: абсцессы сердца, септическое поражение внутренних органов, отрыв хорд, перфорации, разрыв створок клапанов, выпот в полость перикарда.
Апробация критериев на больных показала, что установление достоверного диагноза ИЭЕК возможно при выявлении не менее1 главного и 2 дополнительных или 2 главных критериев при наличии характерной клинической картины: аускультативная динамика шумов сердца, повышение температуры тела, ознобы, похудание, обильные поты, артромиалгии, петехии, сопровождающиеся увеличением ЛИИ, ускорением СОЭ, гипохромной анемией, лейкоцитозом со сдвигом влево или выраженной лимфопенией. Чувствительность и специфичность диагностических признаков для определения ИЭЕК составили77 %,
93% соотвественно.
Всостав главных критериев ИЭ протеза клапана вошли: микробные вегетации, располагающиеся на искусственном клапане или параклапанно, абсцесс сердца и признаки “отрыва” протеза. К дополнительным критериям отнесены: парапротезная фистула, выраженная регургитация на парапротезных фистулах, тромбоз протеза клапана, выпот в полость перикарда, септическое поражение внутренних органов (таблица 10).
48

Таблица 10. Ультразвуковые диагностические критерии ИЭПК
Диагностические критерии |
Чувствитель- |
Специфич- |
|
ность, (%) |
ность, (%) |
I. Главные |
: |
|
Микробные вегетации |
100 |
100 |
Признаки “отрыва” протеза клапана |
100 |
100 |
Абсцессы сердца |
93 |
100 |
II. Дополнительные: |
|
|
Септическое поражение органов: |
72 |
79 |
селезёнки |
55 |
78 |
печени |
29 |
74 |
почек |
46 |
85 |
Тромбоз протеза клапана |
98 |
84 |
Парапротезная фистула |
92 |
81 |
Выпот в полость перикарда |
91 |
67 |
Выраженная регургитация на пара- |
84 |
91 |
протезных фистулах |
|
|
Апробация критериев показала, что установление достоверного диагноза ИЭПК возможно при выявлении не менее1-го главного и 2-х дополнительных критериев или 2-х главных критериев при наличии характерной клинической картины. При выявлении 1-го главного или не менее3-х дополнительных признаков для определения диагноза осуществляли динамическое наблюдение за сердцем с использованием чреспищеводной ЭхоКГ, анализировали клиническую картину, результаты бактериологического исследования крови. Этот подход позволил избежать ложной диагностики ИЭПК. В целом, чувствительность
испецифичность ЭхоКГ для верификации ИЭ протеза клапана составили85 %
и94 %.
По результатам проведенного исследования чреспищеводная ЭхоКГ оказалась наиболее чувствительным (95 %) и специфичным (100 %) методом ультразвуковой диагностики кардиальных признаков болезни. УЗИ внутренних органов было чувствительным (88 %) и специфичным (94 %) методом диагностики внекардиальных признаков болезни. В силу этого в ранней диагностике ИЭ целесообразно применять ЧПЭхоКГ, ультразвуковое исследование печени, почек, селезенки в динамике.
Проанализировав данные УЗИ более250 больных ИЭ, провели расклассифицирование кардиальных, внекардиальных ультразвуковых признаков болезни с учётом их чувствительности, специфичности на главные и дополнительные диагностические критерии. К главным ультразвуковым критериям ИЭ отнесены: микробные вегетации (100 %, 100 %), абсцесс сердца (72,4 %, 100 %), выраженная регургитация на клапанах, парапротезных фистулах (74 %, 100 %), признаки “отрыва” протеза клапана (100 %, 100 %). В состав дополнительных ультразвуковых критериев ИЭ вошли: выпот в полость перикарда (71 %, 77 %), отрыв хорд, перфорации и разрыв створок клапанов (51 %, 59 %), тромбоз про-
49

теза клапана (21,6 %, 72 %), парапротезные фистулы (20,4 %, 69 %), септическое поражение органов брюшной полости (86 %, 91 %).
При апробации диагностических критериев их чувствительность, специфичность составили 93 % и 98 % при выявлении не менее1-го главного и 2-х дополнительных ультразвуковых критериев или2-х главных при наличии характерной клинической картины. Диагноз ИЭ считался наиболее вероятным при обнаружении не менее 3-х дополнительных или только 1-го главного ультразвукового критерия. В таких случаях для подтверждения диагноза необходима положительная гемокультура из 2-х и более проб крови.
1.8. КРИТЕРИИ ДИАГНОСТИКИ
Диагноз ИЭ основывается на выявлении нескольких ведущих признаков: лихорадка выше 380C; относительно быстрое формирование недостаточности аортального, митрального или трикуспидального клапанов; наличие сопутствующих иммунных поражений(гломерулонефрит, миокардит, узелки Ослера, геморрагии, пятна Лукина); эхокардиографическое выявление вегетаций на створках клапанов или признаки«нового» порока сердца; положительные результаты посева крови на стерильность; анемия, лейкоцитоз с нейтрофилезом, увеличение СОЭ; увеличение селезенки.
Диагностическое значение каждого из перечисленных признаков неодинаково. Поэтому для правильной и своевременной диагностики инфекционного эндокардита необходим анализ всей клинической картины заболевания, анамнестических данных, результатов лабораторных и инструментальных методов исследования. В середине прошлого столетия классическими признаками ИЭ считалась триада симптомов: лихорадка, анемия, шум. В настоящее время в клинической практике используютDuke-критерии ИЭ, отражающие современные возможности диагностики этого заболевания(таблица 11). Диагноз считается достоверным, если присутствуют: 2 больших критерия или 1 большой и 3 малых критерия или 5 малых критериев.
Таблица 11. Duke-критерии диагностики инфекционного эндокардита
Большие критерии
I. Положительные результаты посева крови:
А. Наличие в двух отдельных пробах крови одного из типичных возбудителей инфекционного эндокардита: · S. viridans · S. bovis · Группы HACEK · S. aureus · Энтерококки Б. Стойкая бактериемия (независимо от выявленного возбудителя), определяемая: · или в двух и более пробах крови, взятых с интервалом 12 ч, · или в трех и более пробах крови, взятых с интервалом не менее 1 ч между первой и последней пробами
II. Эхокардиографические признаки поражения эндокарда
50

А. ЭхоКГ-изменения, характерные для инфекционного эндокардита: · подвижные вегетации · абсцесс фиброзного кольца · новое повреждение искусственного клапана Б. Развитие недостаточности клапана (по данным ЭхоКГ)
Малые критерии
1. Наличие заболевания сердца, предрасполагающего к развитию инфекционного эндокардита, или внутривенное введение наркотиков 2. Лихорадка выше 38°С 3. Сосудистые осложнения (эмболии крупных артерий, септический инфаркт легкого, микотические аневризмы, внутричерепное кровоизлияние, кровоизлияния в конъюнктиву) 4. Иммунные проявления (гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор) 5. Микробиологические данные (положительные результаты посева крови, не соответствующие основному критерию, или серологические признаки активной инфекции микроорганизмом, способным вызвать инфекционный эндокардит) 6. Эхокардиографические данные (соответствующие диагнозу инфекционного эндокардита, но не отвечающие основному критерию)
Исследования, проведенные с целью определения эффективности указанных критериев, позволили верифицировать ИЭ в 62-81 % случаев при наличии положительной гемокультуры. В случае отрицательных результатов посевов крови чувствительность, специфичность DUKE-критериев уменьшилась до 10,4
и 16,4 % соответственно. Для верификации ИЭ с неустановленным возбудителем профессором В.П. Тюриным (1998) усовершенствованы DUKE-критерии. В состав усовершенствованных больших DUKE-критериев вошли:
1.Положительная гемокультура из 2-х раздельных проб крови (не зависимо от вида возбудителя), взятых с интервалом в12 ч; или во всех3-х; или в большинстве проб из 4-х и более посевов крови, взятых с интервалом в один и более часов;
2.Эхокардиографические признаки (МВ, абсцесс или дисфункция протеза клапана, появление регургитации).
Всостав уточнённых малых DUKE-критериев вошли:
1.Предшествующее поражение клапанов и(или) внутривенная наркомания,
2.Лихорадка свыше 38°С,
3.Сосудистые симптомы (артериальные эмболии, инфаркты лёгких, микотические аневризмы, интракраниальные кровоизлияния, симптом Лукина),
4.Иммунологические проявления (гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор),
5.Увеличение размеров селезёнки,
6.Анемия (снижение гемоглобина менее 120 г/л).
Диагноз ИЭ является достоверным при определении 2-х больших критериев, 1-го большого и 3-х малых, либо - 5-ти малых. В усовершенствованных критериях первым большим признаком является многократное выделение возбудителя не зависимо от его вида(объединён первый большой с пятым малым DUKE-критерием). Дополнительно введен малый критерийспленомегалия. Шестой малый диагностический признак(эхокардиографические признаки, не
51
соответствующие большим DUKE-критериям) заменён анемией, встречаемость и значимость которой значительно выше. Использование этих критериев позволяет установить достоверный диагноз у53% больных с отрицательными результатами бактериологического исследования крови.
Для разработки диагностических критериев ИЭ нами проведен анализ чувствительности более 300 признаков болезни. Анализ чувствительности, специфичности клинических, лабораторно-инструментальных признаков позволил отобрать из них наиболее информативные (таблица 12).
Таблица 12. Клинические признаки инфекционного эндокардита
Признаки болезни |
Чувствительность, |
Специфичность, |
|
(%) |
(%) |
Повышение температуры тела: |
98 |
88 |
до 380 С |
13 |
27 |
свыше 380 С |
64 |
100 |
свыше 390 С |
17 |
41 |
Шумы в сердце |
100 |
98 |
Ознобы |
89 |
91 |
Петехии |
31 |
81 |
Симптом Лукина |
48 |
79 |
Артромиалгии |
68 |
73 |
Снижение массы тела |
85 |
67 |
Обильные поты |
54 |
64 |
Симптом Ослера |
26 |
62 |
Изменение границ сердца |
96 |
54 |
Сердечная недостаточность |
100 |
51 |
Лихорадка |
76 |
41 |
Тахикардия |
82 |
35 |
Наиболее специфичными клиническими признаками ИЭ былиповышение температуры тела свыше 380С (64 % и 100 % соответственно), динамика шумов сердца (100 %, 98 %). Несколько уступали им по показателю специфичности: озноб (91 %), петехии (81 %), симптом Лукина (79 %), артромиалгии (73 %), снижение массы тела (67 %), обильные поты (64 %), симптом Ослера (62 %). Изменение границ сердца (54 %), признаки СН (51 %), лихорадка (41 %), тахикардия (35 %), повышение температуры свыше 390С (41 %), лихорадка до 380С (27 %) были малоспецифичны. Показатели чувствительности, специфичности инструментально-лабораторных признаков ИЭ в таблице 13.
Таблица 13. Инструментальные, лабораторные признаки
|
Чувстви- |
Специ- |
Признаки болезни |
тельность, |
фичность, |
|
(%) |
(%) |
А) Инструментальные признаки: |
|
|
Микробные вегетации |
100 |
100 |
52
Выраженная регургитация на клапанах |
|
85 |
100 |
Абсцессы сердца |
|
84 |
100 |
Отрыв “протеза” клапана |
|
83 |
100 |
Спленомегалия (по данным УЗИ) |
|
86 |
91 |
Гепатомегалия (по данным УЗИ) |
|
82 |
88 |
Выпот в полость перикарда |
|
71 |
77 |
“Септическая” почка (по данным УЗИ) |
|
62 |
71 |
Отрыв хорд, перфорации, разрыв створок |
|
51 |
59 |
клапанов |
|
|
|
А) Лабораторные признаки: |
|
|
|
Положительная гемокультура из 2 и более |
|
88,8 |
100 |
проб крови |
|
|
|
Анемия |
|
91 |
92 |
Ускорение СОЭ: |
|
86 |
78 |
до 20 мм/ч |
|
15 |
59 |
20-40 мм/ч |
|
65 |
78 |
более 40 мм/ч |
|
6 |
27 |
Увеличение ЛИИ: |
|
82 |
74 |
до 3 ед. |
|
6 |
37 |
3-6 ед. |
|
62 |
82 |
более 6 ед. |
|
14 |
23 |
Лейкоцитоз |
|
89 |
66 |
Лимфопения |
|
75 |
61 |
Обращает на себя внимание высокая чувствительность, специфичность инструментальных признаков, положительной гемокультуры, представленной staph. aureus, staph. еpidermidis, streptococcus viridans, streptococcus bettagemoliticuse, streptococcus piogenuse, еnteroccus faecalis, еnteroccus faecium, сandida albicans и грибами рода Aspergillus (88,8 %, 100 %), гипохромной ане-
мии (91 %, 92 %), ускорения СОЭ от 20 до 40 мм/час (65 %, 78 %), увеличения ЛИИ от 3 до 6 усл. ед. (62 %, 82 %), лейкоцитоза со сдвигом влево (89 %, 66 %), лимфопении (75 %, 61 %). По величине показателей чувствительности, специфичности отобраны 4 главных и 11 дополнительных диагностических критериев ИЭ (таблица 14).
Таблица 14. Диагностические критерии инфекционного эндокардита
|
|
Чувстви- |
Специ- |
Диагностические критерии |
тельность, |
фичность, |
|
|
|
(%) |
(%) |
|
I. Главные: |
|
|
МD, выраженная |
регургитация, абсцесс |
98 |
100 |
сердца, “отрыв” |
протеза клапана (по |
|
|
данным ЭхоКГ) |
|
|
|
Положительная гемокультура из2-х и |
88,8 |
100 |
|
более раздельных культур крови |
|
|
|
53
Повышение температуры свыше 380С |
|
64 |
100 |
Шумы в сердце (при аускультации) |
|
100 |
98 |
II. Дополнительные |
: |
|
|
А) Клинические: |
|
|
|
Ознобы, снижение массы тела, обильные |
|
57 |
84 |
поты, артромиалгии, петехии, симптом |
|
|
|
Лукина, симптом Ослера |
|
|
|
Б) Параклинические: |
|
|
|
Анемия |
|
91 |
92 |
Септическое поражение селезёнки(по |
|
86 |
91 |
данным УЗИ) |
|
|
|
Септическое поражение печени(по дан- |
|
82 |
88 |
ным УЗИ) |
|
|
|
Увеличение ЛИИ от 3 до 6 единиц |
|
62 |
82 |
Ускорение СОЭ от 20 до 40 мм/час |
|
65 |
78 |
Выпот в полость перикарда(по данным |
|
62,8 |
77 |
ЭхоКГ) |
|
|
|
Септическое поражение почек(по дан- |
|
62 |
71 |
ным УЗИ) |
|
|
|
Лейкоцитоз |
|
89 |
66 |
Лимфопения |
|
75 |
61 |
Отрыв хорд, перфорации, разрыв створок |
|
51 |
59 |
клапанов |
|
|
|
Апробация диагностических критериев показала, что при положительной гемокультуре выявление 2-3-х главных критериев или2-х главных и нескольких дополнительных критериев позволяет установить достоверный диагноз в 96% случаев. При отрицательной гемокультуре этот показатель не превышал 78%. Проведен анализ клинической картины, лабораторных исследований больных ИЭ. Обращает на себя внимание изменение показателей функционального класса СН, времени формирования порока, динамика шумов сердца, выраженность лихорадки, озноба, потливости, снижения массы тела, увеличение размеров печени и селезёнки, септического поражения почек, суставного, эмболического синдромов. Качественные и количественные изменения признаков соответствовали трём степеням активности ИЭ (таблица 15).
Таблица 15. Клинические критерии активности инфекционного эндокардита
Критерии активности |
Степень активности |
||
|
Третья |
Вторая |
Первая |
Функциональный класс СН |
III - IV |
II |
I |
Формирование порока |
Быстрое |
Медлен- |
Медлен- |
|
|
ное |
ное |
Динамика шумов сердца |
Быстрая |
Медлен- |
Медлен- |
|
|
ная |
ная |
Температура тела |
39-410 С |
38-390 С |
До380 С |
54
Озноб |
+ + |
+ |
+ - |
Потливость |
+ + |
+ |
+ - |
Снижение массы тела |
+ + + |
+ + |
+ |
Увеличение печени |
+ + + |
+ + |
+ - |
Увеличение селезёнки |
+ + + |
+ + |
+ - |
Поражение почек |
+ + |
+ |
+ - |
Суставной синдром |
+ + |
+ |
+ - |
Эмболии |
+ + |
+ |
+ - |
Примечание: +++ - значительное, ++ выраженное, + - умеренное, + - - непостоянно.
В состав основных лабораторных критериев активности ИЭ вошло8 показателей, отражающих выраженность воспаления, интоксикации, изменений в иммунной системе. В состав дополнительных критериев вошло9 признаков, характеризующих функциональное состояние печени, почек, выраженность нарушений белкового обмена, изменений в свёртывающей системе крови(табли-
ца 16).
Обращает на себя внимание динамика изменений показателей гемоглобина, эритроцитов, лейкоцитов, лимфоцитов крови, скорости оседания эритроцитов, лейкоцитарного индекса интоксикации, ЦИК, иммуноглобулинов, вошедших в состав основных критериев активности болезни. В состав дополнительных критериев активности вошли показатели АЛТ, АСТ, креатинина, белков крови, фибриногена, тромбоцитов, протромбинового индекса. В целом, изменения клинических признаков, данных лабораторных и иммунологических исследований соответствовали трём степеням активности.
Таблица 16. Лабораторные критерии активности
Критерии активности |
Степень активности |
||
|
Первая |
Вторая |
Третья |
А) Основные: |
|
|
|
Количество гемоглобина (г/л) |
> 100 |
100-80 |
< 80 |
Количество эритроцитов (1012/л) |
> 3,7 |
3,7-3 |
< 3 |
Количество лейкоцитов (10 9/л) |
< 9 |
9-16 |
> 16 |
Количество лимфоцитов (%) |
> 25 |
15-25 |
< 15 |
СОЭ (мм/час) |
< 20 |
20-40 |
> 40 |
ЛИИ (усл. ед) |
< 2 |
2-6 |
> 6 |
ЦИК (опт. ед.) |
< 90 |
90-140 |
> 140 |
Иммуноглобулины А, M, G (г/л) |
+ |
+ + |
+ + + |
Б) Дополнительные: |
|
|
|
АСТ (ммоль/мл) |
< 50 |
50-100 |
> 100 |
АЛТ (ммоль/мл) |
< 40 |
40-100 |
> 100 |
Креатинин (мг/%) |
< 1 |
1-2 |
> 2 |
Общий белок крови (г/л) |
> 80 |
60-80 |
< 60 |
Альбумин крови (%) |
> 60 |
60-40 |
< 40 |
Глобулин крови (%) |
< 40 |
40-60 |
> 60 |
55
Протромбиновый индекс (%) |
> 90 |
90-60 |
< 60 |
Фибриноген (г/л) |
< 4 |
4-7 |
> 7 |
Тромбоциты (10 3/л) |
> 180 |
180-100 |
< 100 |
Примечание: + + + - значительное, + + - выраженное, + - умеренное. Высокая активность (III степень) характеризуется третьим, четвёртым
ФК сердечной недостаточности, быстрой динамикой шумов сердца и быстрым формированием пороков сердца, повышением температуры тела до39-410С, обильными потами, ознобами, суставным синдромом, частыми эмболиями, значительным уменьшением массы тела, гепатоспленомегалией и частым поражением почек. Отмечается гиперлейкоцитоз (свыше 16*109/л) или выраженная лейкопения, тяжёлая гипохромная анемия (гемоглобин менее 80 г/л, эритроцитов менее 3*1012/л), уменьшение количества тромбоцитов(менее 100*103/л), ускорение СЭО (свыше 40 мм/час), значительное увеличение ЛИИ (более 6 усл. ед.), ЦИК (более 140 опт.ед.), иммуноглобулинов А, M, G.
При биохимическом исследовании крови возможно увеличение концентрации АСТ (свыше 100 ммоль/л), АЛТ (свыше 100 ммоль/л), креатинина (более 2 мг/%), глобулина (более 60 %), уменьшение концентрации общего белка (менее 60 г/л) и альбумина (менее 40 %). При исследовании свёртывающей сис-
темы крови регистрируется снижение показателя протромбинового индекса (менее 60 %), увеличение концентрации фибриногена (свыше 7 г/л).
Умеренная активность (II степень) характеризуется частым развитием второго ФК ХСН, медленной динамикой шумов сердца и формированием пороков сердца, повышением температуры тела до 38-390С. Потливость, озноб, суставной синдром, эмболии и поражение почек выражены не резко. Снижение массы тела, увеличение размеров печени и селезёнки выражены.
При лабораторном исследовании крови отмечается лейкоцитоз(от 9 до 16*109/л) или выраженная лейкопения, гипохромная анемия (гемоглобин 80-100 г/л, эритроциты 3-3,7*1012/л), уменьшение количества тромбоцитов до100180*103/л, ускорение СЭО до 20-40 мм/час, выраженное увеличение ЛИИ (2-6 усл.ед.), ЦИК (90-140 опт. ед.), иммуноглобулинов А, M, G.
По данным биохимического исследования регистрируется увеличение концентрации АСТ до 50-100 ммоль/л, АЛТ до 40-100 ммоль/л, креатинина до 1-2 мг/%, глобулина до 40-60 %, уменьшение общего белка (до 60-80 г/л), альбумина (до 40-60 %). При исследовании свёртывающей системы крови характерно снижение протромбинового индекса(до 60-90 %), увеличение концентрации фибриногена (до 4-7 г/л).
Минимальная активность (I степень) характеризуется субфебрильной температурой (до 380С), первым ФК сердечной недостаточности, очень медленной динамикой шумов сердца, медленным формированием пороков сердца. Потливость, ознобы, суставной синдром непостоянны. Могут отсутствовать эмболии, увеличение печени и селезёнки, признаки поражения почек. Снижение массы тела, как правило, выражено умеренно.
Отмечается лейкоцитоз (менее 9*109/л) или умеренная лейкопения, гипохромная анемия легкой степени тяжести(гемоглобин более 100 г/л, эритроцитов более 3,7*1012/л), незначительное уменьшение количества тромбоцитов (не
56
менее 180*103/л), ускорение СОЭ (менее 20 мм/час), умеренное увеличение ЛИИ (менее 2 усл. ед.), ЦИК (менее 90 опт. ед.), иммуноглобулинов А, M, G.
Регистрируется незначительное изменение концентрации АСТ(менее 50 ммоль/л), АЛТ (менее 40 ммоль/л), креатинина (менее 1 мг/%), глобулина (менее 40 %), общего белка (более 80 г/л) и альбумина (более 60 %). При исследовании свёртывающей системы крови возможно повышение показателя - про тромбинового индекса (более 90 %), снижение концентрации фибриногена (менее 4 г/л).
В настоящее время разработаны диагностические критерии подострого ИЭ. В их состав вошли клинические(основные: лихорадка свыше 38°С, шум регургитации, спленомегалия, васкулиты; дополнительные: гломерулонефрит, проявления тромбоэмболического синдрома) и параклинические (эхокардиографические: МВ, значительная деструкция клапанов, нарастающая регургитация; лабораторные: положительная гемокультура, ускорение СОЭ свыше30 мм/ч, нормоили гипохромная анемия) признаки.
Выявление двух основных критериев, одним из которых является шум регургитации над сердцем с одним дополнительным, позволяет установить диагноз ИЭ без использования параклинических критериев. При определении двух основных с одним дополнительным и не менее чем с двумя параклиническими критериями, диагноз является достоверным. Возможный ИЭ - сочетание основных и дополнительных признаков без шума регургитации, эхокардиографических признаков болезни.
Для подтверждения ИЭ, осложнившего течение врождённого порока сердца, учитывают лихорадку неясной этиологии, изменение аускультативной характеристики шумов или тонов сердца в динамике, изменение окраски кожи (бледность, иктеричность, петехии), увеличение размеров сердца, селезёнки, нарастающую тахикардию, одышку. Немаловажное значение имеют признаки СН, не купирующиеся приёмом сердечных гликозидов, нарушение ритма и проводимости, изменение функции печени, почек, положительная дефиниламиновая, сулемовая, тимоловая, сиаловая пробы, гипергаммаглобулинемия.
В последние десятилетия получили распространение особые клинические формы заболевания: ИЭ у наркоманов, ИЭ протеза клапана, ИЭ у пациентов с имплантированным электрокардиостимулятором, ИЭ у пациентов с программным гемодиализом, ИЭ у реципиентов трансплантированного органа. Для ИЭ у наркоманов характерно поражение интактного ТК с формированием его недостаточности (98,5 %) и МВ (100 %); острое течение на фоне сепсиса(90 %), полисиндромность клинических проявлений.
Ведущими синдромами являются: инфекционно-токсический (92 %), тромбоэмболический (76 %) с формированием ТЭЛА (72 %), абсцедирующей инфаркт-пневмонии (65 %), ДВС-синдром (75%), острая сердечная и полиорганная недостаточность (45 %). Для течения ИЭПК характерны: частое (66 %) поражение протеза АК с формированием МВ и тромбоза(96 %), развитие парапротезных фистул (91 %), отрыв клапана (45 %). В 80-100 % случаев формиру-
57

ются абсцессы миокарда и(или) фиброзного кольца, множественные эмболии, инфаркты и абсцессы органов.
Ранний ИЭПК харакеризуется острым течением и яркой клинической картиной, быстрой декомпенсацией СН, развитием фатальных осложнений. Его важными диагностическими признаками являются протодиастолический и систолический шум при формировании парапротезных фистул, систолический шум в случае образования дефекта межжелудочковой перегородки, аортоправосердной и аортолёгочной фистулы. Для позднего ИЭПК свойственны подострое течение и “стёртая” клиника, длительная компенсация СН.
Диагностика ИЭ у пациентов с имплантированным электрокардиостимулятором весьма затруднительна, так как заболевание имеет подострое течение. Решающее значение имеет выявление МВ(82-90 %), прикреплённых к зондуэлектроду. Для ИЭ у пациентов с программным гемодиализом(1,7-5 %) характерны “стёртая” клиническая картина, проявления ХПН (уремический перикардит, миокардит, уремическое поражение клапанов). Для диагностики этой формы заболевания важно определение МВ на ТК, положительной гемокультуры, признаков септического поражения печени, селезёнки.
При подозрении на эндокардит у больных после трансплантации органа следует учитывать, что в первые30 суток развивается первичный грибковый ИЭ (после трансплантации сердца - в 8 %, почек - в 6 %, печени - в 2 %). Для него присуще острое течение, яркая клиническая картина сепсиса, развитие острой сердечной, полиорганной недостаточности, множественных ТЭО. Ведущее значение имеет определение признаков поражения клапанов (МВ, регургитация, отрыв хорд, перфорация и/или разрыв створок клапанов), септических изменений селезёнки, печени, почек.
1.9.АЛГОРИТМЫ ДИАГНОСТИКИ
Вдиагностике ИЭЕК целесообразно использовать полипозиционную ТТЭхоКГ в В- и М-модальном режиме, дуплексное, триплексное сканирование с комбинацией В-режима с DTI-исследованием, В-режима с ИВ- и ЦД-доплером.
Вдиагностике ИЭПК используют последовательно ТТЭхоКГ и ЧПЭхоКГ. Для выявления парапротезных фистул, оценки регургитации информативнее триплексное сканирование: В и М-режим с цветным доплеровским режимом, В- режим с импульсно-волновым, постоянноволновым доплером. Алгоритм обследования больных в амбулаторных условиях, при поступлении в стационар представлен в таблицах , .
Таблица . Амбулаторное обследование
Эта |
Мероприятия |
пы |
|
IСбор жалоб и анамнеза заболевания, физикальное обследование, изучение клинической картины, выявление клинических признаков ИЭ
58
