
6 курс / Кардиология / Внезапная_сердечная_смерть_Предикторы,_профилактика,_алгоритм_реанимации
.pdf
Внезапная
сердечная смерть. Предикторы, профилактика, алгоритм реанимации
Профессор кафедры госпитальной терапии Кировской ГМА Е.И.Тарловская
Внезапная сердечная смерть: эпидемиология
•Частота: 0,36-1,28 случаев на 1000 населения в год
•Частота: мужчины 60-69 лет с заболеванием сердца ВСС - 8 случаев на 1000 населения в год
•США: 300 000 случаев в год
Желудочковая тахикардия и внезапная сердечная смерть. Гл. 30.
Болезни сердца и сосудов. Руководство ЕОК. «ГЭОТАР-МЕДИА». 2011г. С.- 1170
Структура ВСС (G.Gregoratos, 2002)
|
5-6,5% Первичные |
|
КМП 11-14% |
«электрические» |
|
заболевания сердца |
||
|
ИБС 75-80%
Сirculation 2002; 106: 2145-61
22.09.2011
Внезапная сердечная смерть
•ВСС – естественная смерть вследствие сердечных причин, манифестирующая внезапной потерей сознания в течение 1 ч с момента возникновения острых симптомов
•О заболевании сердца м.б. известно, но смерть - неожиданна
Желудочковая тахикардия и внезапная сердечная смерть. Гл. 30.
Болезни сердца и сосудов. Руководство ЕОК. «ГЭОТАР-МЕДИА». 2011г. С.- 1170
Внезапная сердечная смерть: эпидемиология
•80% ВСС происходят дома
•15% ВСС происходят в общественных местах
•40% ВСС происходят без свидетелей
Желудочковая тахикардия и внезапная сердечная смерть. Гл. 30.
Болезни сердца и сосудов. Руководство ЕОК. «ГЭОТАР-МЕДИА». 2011г. С.- 1170
Первым проявлением ИБС у мужчин часто оказываются внезапная смерть или ИМ
ОКС |
|
60% |
|
|
|
ВСС |
16% |
|
|
|
|
Стабильная |
24% |
|
стенокардия |
|
|
|
|
0 10 20 30 40 50 60 70
Варианты дебюта ИБС у мужчин %
Рандомизированные клинические исследования по профилактике внезапной сердечной смерти: принципы и итоговые показатели. Бокерия Л.А. соавт. Анналы Аритмологии 2010 ; 2:5 -14 .
1
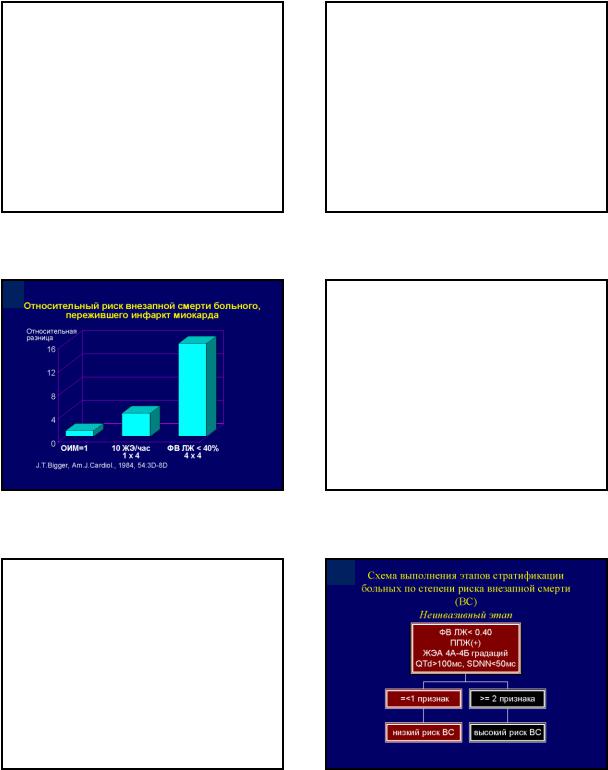
Факторы риска ВСС, влияние на
которые снижает риск
ФР |
Кратность повышения риска |
Табакокурение |
2-3 в зависимости от возраста |
Злоупотребление алкоголем |
3 |
Дети, рожденные от родителей, |
9,44 |
имеющих остановку сердца в |
|
анамнезе |
|
Низкая физическая активность |
|
ЧСС > 70 в мин (в покое) |
|
Низкий уровень образования |
|
Тревожно-депрессивные |
|
расстройства |
|
ВСС: проблема стратификации риска и выбора лекарственного препарата. Филлипов Е.В. Якушин С.С. Рациональная Фармакотерапия в кардиологии 2011;7 (2) С.212-218
22.09.2011
Стратификация риска ВСС у
больных с ПИКС ± ХСН
Класс I |
Класс II a |
Класс IIb |
ФВ ЛЖ < 40% |
ЖЭ > 20 в час |
Поздние |
|
Парная ЖЭ > 10 в |
потенциалы |
|
час |
желудочков |
Вариабельность |
Неустойчивая ЖТ |
Альтернация зубца |
сердечного ритма |
|
Т |
Чувствительность |
Высокая ЧСС в |
Турбулентность |
барорецепторов |
покое |
сердечного ритма |
Объем ЛЖ |
|
Проходимость |
|
|
инфаркт связанной |
|
|
артерии |
Клинические рекомендации. Кардиология. М.: Геотар-медиа ; 2007. С. 102-111
Обследование пациента с ИБС для стратификации риска ВСС
Класс рекомендаций IIa |
Уровень |
|
доказательности |
ЭФИ при ФВ < 40% и неустойчивой ЖТ |
В |
Альтернация зубца Т |
А |
МРТ, КТ при неинформативности ЭХОКГ |
В |
КАГ у пациентов с ЖТ\ФЖ для исключения значимого |
С |
поражения артерий |
|
Класс рекомендаций IIb |
|
Поздние потенциалы желудочков |
В |
Вариабельность СР |
В |
Турбулентность синусового ритма |
В |
Барорефлекторная чувствительность |
В |
Zipes D.P., Camm A.J. et al. ACC\AHA\ESC 2006 Guidelines for Management of Patients WithVentricular Arrhythmias and the Prevention of SuddenCardiac Death. Circulation 2006; 114 е385-е484
Обследование пациента с ИБС для стратификации риска ВСС
Класс рекомендаций I |
Уровень |
|
доказательности |
ЭКГ |
А |
МТ ЭКГ |
А |
Имплантируемые устройства для |
В |
регистрации ЭКГ |
|
КАГ при полиморфной ЖТ и подозрении на |
С |
ОКС |
|
ЭФИ при подозрении на ЖТ |
В |
ЭФИ при тахикардии с широкими QRS |
C |
Zipes D.P., Camm A.J. et al. ACC\AHA\ESC 2006 Guidelines for Management of Patients WithVentricular Arrhythmias and the Prevention of SuddenCardiac Death. Circulation 2006; 114 е385-е484
2

1-я профилактика ВСС у больных ИБС высокого риска
После ИМ |
ИМ с дисфункцией ЛЖ |
Класс I |
Класс I |
Бета-адреноблокаторы |
Бета-адреноблокаторы |
ИАПФ |
ИАПФ |
Гиполипидемические |
Блокаторы рецепторов |
средства |
альдостерона |
Класс IIa |
Класс IIa |
ПНЖК |
амиодарон |
амиодарон |
ИКД (если ФВ<30%) |
Клинические рекомендации. Кардиология. М.: Геотар-медиа ; 2007. С. 102-111
22.09.2011
1-я профилактика ВСС
•Меры, направленные на предупреждение устойчивой ЖТ у б-х, у которых не было эпизодов, угрожающих жизни желудочковых НРС, но риск их развития очень высок
Желудочковая тахикардия и внезапная сердечная смерть. Гл. 30.
Болезни сердца и сосудов. Руководство ЕОК. «ГЭОТАР-МЕДИА». 2011г. С.- 1170
1-я профилактика ВСС у больных ИБС высокого риска
Гемодинамически |
ФВ ЛЖ < 40% + |
переносимая ЖТ |
неустойчивая ЖТ + |
|
устойчивая ЖТ, |
|
индуцируемая ЭФИ |
Класс IIa |
Класс I |
Амиодарон |
ИКД |
Бета-адреноблокаторы |
|
Класс IIb |
|
ИКД |
|
Абляция |
|
Хирургические методы |
|
Клинические рекомендации. Кардиология. М.: Геотар-медиа ; 2007. С. 102-111
Вторичная профилактика ВСС
•Проводится больным, которые перенесли остановку сердца или гемодинамически значимую ЖТ\ФЖ с потерей сознания
Желудочковая тахикардия и внезапная сердечная смерть. Гл. 30.
Болезни сердца и сосудов. Руководство ЕОК. «ГЭОТАР-МЕДИА». 2011г. С.- 1170
2-я профилактика ВСС у
больных ИБС высокого риска
ФЖ |
Гемодинамически |
|
непереносимая устойчивая |
|
ЖТ |
Класс I |
Класс I |
ИКД |
ИКД |
|
Класс IIa |
|
Амиодарон |
|
Бета-адреноблокаторы |
Клинические рекомендации. Кардиология. М.: Геотар-медиа ; 2007. С. 102-111
3
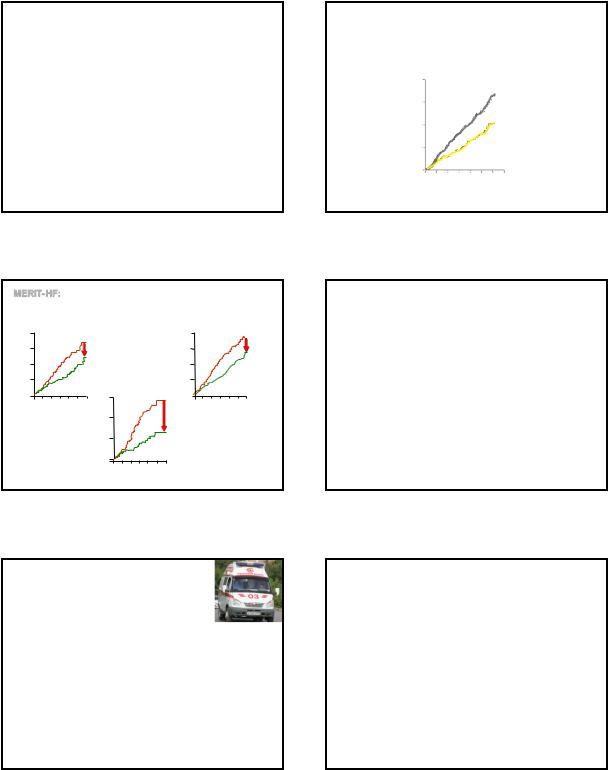
Влияние лекарственной терапии на риск внезапной смерти
|
Число |
ФВ ЛЖ |
Препарат |
Прием |
Общее снижение |
Снижение |
|
больных |
|
|
иАПФ |
риска смерти |
риска |
|
|
|
|
% |
(Значение p) |
внезапной |
|
|
|
|
больных |
|
смерти |
|
|
|
|
|
|
(Значение p) |
TRACE |
2606 |
<36% |
Трандолаприл |
100% |
–22% (<0.001) |
–24% (<0,03) |
|
|
|
|
|
|
|
HOPE |
9297 |
>40% |
Рамиприл |
100% |
–26% (<0,005) |
–38% (<0,02) |
|
|
|
|
|
|
|
RALES |
1663 |
25% |
Спиронолактон |
95% |
–30% (<0,001) |
–29% (<0,02) |
CIBIS II |
2647 |
28% |
Бисопролол |
96% |
–34% ( <0,0001) |
–44% (<0,001) |
MERIT-HF |
3991 |
28% |
Метопролола |
96% |
–34% (< 0,00009) |
–41% (<0,0002) |
|
|
|
сукцинат |
|
|
|
COPERNICUS |
2289 |
20% |
Карведилол |
97% |
–35% (< 0,001) |
Нет данных |
|
|
|
|
|
|
|
SOLVD-T |
2569 |
25% |
Эналаприл |
100% |
–16% (0,004) |
–10% (НЗ) |
|
|
|
|
|
|
|
SOLVD-P |
4228 |
28% |
Эналаприл |
100% |
–8% (0,3) |
–7% (НЗ) |
|
|
|
|
|
|
|
Pacifico A., Henry P. J Cardiovasc Electrophysiol 2003;14:764-775.
22.09.2011
Снижение риска внезапной смерти с помощью метопролола
сукцината Сердечная недостаточность
Исследование MERIT-HF
внезапно |
p=0,0002 |
|
|
|
|
n=3991 |
|
Плацебо |
|
|
|
|
|
|
умерших |
|
|
Метопролола |
|
больных, |
|
|
Сукцината |
|
|
|
БЕТАЛОК ЗОК |
|
|
Число |
|
|
ОР 41% |
|
|
|
|
|
|
|
6 |
12 |
18 |
|
|
Продолжительность наблюдения, мес |
|
||
|
|
|
|
|
|
|
|
MERIT-HF Study Group. Lancet 1999;353:2001–2007. |
|
MERIT-HF:
положительное влияние Беталока ЗОК на смертность в подгруппе пожилых больных с ХСН (≥65 лет)
|
12 |
Внезапная смерть |
|
|
|
|
|
|
|
|
20 |
Общая смертность |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
||
%) |
|
|
Плацебо |
|
|
|
|
|
|
%) |
|
|
Плацебо |
|
|
|
|
|
|
|
|
|
|
|
|
||||
(в |
9 |
|
43% |
|
|
|
|
|
|
|
(в |
15 |
|
37% |
больных |
|
|
|
|
|
|
|
|
|
больных |
|
|
|
|
|
|
Метопролола |
|
|
|
|
|
|
|
|
||||
|
6 |
|
сукцинат CR/XL |
|
|
|
|
|
|
10 |
|
Метопролола |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Число |
|
|
|
|
|
|
|
|
|
|
Число |
|
|
сукцинат CR/XL |
3 |
|
|
|
|
|
|
|
|
|
5 |
|
|
||
|
0 |
|
|
Смертность от ХСН |
|
0 |
|
|
||||||
|
|
|
6 |
|
|
|
|
|
|
|
|
|
||
|
|
0 3 6 9 12 15 |
18 |
|
|
|
|
|
|
Плацебо 0 3 |
6 9 12 15 18 |
|||
|
|
|
|
|
|
|
|
|
||||||
|
|
Месяцы |
%) |
|
|
|
|
|
|
|
|
|
|
Месяцы |
|
|
p = 0,032 |
(в |
4 |
|
|
|
|
|
|
61% |
|
p = 0,0008 |
|
|
|
больных |
|
|
|
|
|
|
|
|
|
|||
|
|
|
2 |
|
|
|
|
|
сукцинат CR/XL |
|
||||
|
|
|
|
|
|
|
|
|
|
Метопролола |
|
|||
|
|
|
Число |
0 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
3 |
6 |
9 |
12 |
15 |
18 |
|
|
|
|
|
|
|
|
|
|
Месяцы |
|
|
|
|
|
|
||
Deedwania P.C., et al. Eur Heart J:2004;25:1300–1309. |
|
|
|
|
p = 0,0005 |
|
|
|
|
|
|
|||
Фибрилляция желудочков – причина ВСС в 85%
•Внезапное начало
•Потеря сознания через 15-20 с
•Однократное тоническое сокращение скелетных мышц через 40-50 с
•Постепенное расширение зрачков
Диагноз ВСС
•Достаточно 2 признаков:
1.Отсутствие сознания
2.Отсутствие пульса на сонных артериях
– обязательно пальпировать с 2-х сторон
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Тактика
•Реанимацию всегда начинают непосредственно на месте возникновения клинической смерти, ее нельзя прерывать ни по каким причинам
•Тактика зависит:
1.От времени с момента остановки кровообращения
2.От возможности и срока проведения
дефибрилляции
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
4

Тактика реанимационных мероприятий
1. Возможна ДФ в течение 1-2 мин
Выполнить ДФ сразу, не проводя других диагностических и лечебных мероприятий
2. Возможна ДФ в течение 2-10 мин
•Начать массаж и ИВЛ не менее 2 мин
•Максимально быстро доставить ДФ
•Выполнить ДФ
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
22.09.2011
Тактика реанимационных мероприятий
3. Возможна ДФ через 10 мин
•Начать массаж и ИВЛ
•Ввести адреналин и повторять каждые 3- 5 мин
•Максимально быстро доставить ДФ
•Выполнить ДФ
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Реанимационные мероприятия |
Реанимационные мероприятия |
|
•Отметка времени
•Больной на твердую поверхность, под плечи валик, голова запрокинута
•Массаж грудной клетки 100\мин: нижняя половина грудины, руки врача прямые, ладонь на ладонь, смещение грудной клетки до 5 см.
•Дыхание «рот в нос, рот пациента закрыт» или «рот в рот, нос пациента закрыт» быстро перейти на мешок Амбу
•Вдох быстро - за 1 секунду
•Дыхание : массаж = 2:30
Приоритет массажа перед ИВЛ!
Массаж грудной клетки
•Качественный массаж повышает выживаемость при остановке сердца в 2-3 раза
•Даже короткие паузы во время массажа или задержка с его началом во время остановки сердца («время без циркуляции») оказывают негативное влияние на выживаемость
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
ИВЛ
•В первые минуты клинической смерти в системе кровообращения ещѐ сохраняется некоторое количество оксигенированной крови и поэтому тратить время на ИВЛ вместо массажа физиологически совершенно не оправдано
•При клинической смерти свыше 2 минут наряду с мероприятиями по восстановлению сердечной деятельности необходимо проводить ИВЛ
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
5

ИВЛ
•Приток крови к лѐгким во время СЛР составляет 25-33% от нормального и поэтому пострадавший нуждается в меньшей вентиляции
•При СЛР важно ограничить время на ИВЛ, чтобы уменьшить паузы в выполнении
массажа
• Оптимальное количество вдуваний на самом деле неизвестно
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
22.09.2011
Реанимационные мероприятия
•Быстро развернуть дефибриллятор в
первые 2 мин
•Нанести 1-й разряд, сразу же возобновить СЛР (массаж:вдохи = 30:2).
•Не оценивать повторно ритм или не щупать пульс
•После 2 мин СЛР проверить ритм и нанести 2-й разряд (если показано)
•Разряд максимальный
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009
European Rosuscitation Council Руководство по проведению реанимации (2009)
Реанимационные мероприятия
•Если ФЖ сохраняется после 2-го разряда
•Пункция периферической вены, установка катетера
•Ввести 1 мг (1 мл) адреналина + 10 мл физ р-ра в\в затем 20 мл физ р-ра – поднять руку на 5-10 сек
•или 2 мг + 10 мл физ р-ра в трахею
•2 мин массаж + ИВЛ
•3-й разряд
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Реанимационные мероприятия
•Если ФЖ/ЖТ сохраняется после 3 разрядов, ввести 300 мг амиодарона + 20 мл 5% глюкозы болюсом затем 20 мл физ р-ра – поднять руку на 5- 10 сек
•Массаж + ИВЛ 2 мин
•4-й разряд ДФ
•Если ЖТ\ФЖ сохраняется - амиодарон 150 мг + 20 мл 5% глюкозы затем 20 мл физ р-ра
•Массаж + ИВЛ 2 мин
•5-й разряд
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Реанимационные мероприятия
•ФЖ сохраняется
•Лидокаин 1,5 мг/кг, в трахею 3 мг\кг
•Массаж + ИВЛ 2 мин
•6-й разряд ДФ
•ФЖ сохраняется
•Лидокаин 1,5 мг/кг, в трахею 3 мг\кг
•Массаж + ИВЛ 3 мин
•7-й разряд ДФ
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Реанимационные мероприятия
•ФЖ сохраняется
•Новокаинамид 1000 мг + 10 мл физ р-ра или 2 г (8 мл 25% р-ра) MgSO4 + 10 мл физ р-ра в\в
•Массаж + ИВЛ 2 мин
•8-й разряд ДФ
•ФЖ сохраняется (повторять циклы)
•Ввести 1 мг (1 мл) адреналина + 10 мл физ р-ра в\в –или 2 мг + 10 мл физ р-ра в трахею
•2 мин массаж + ИВЛ
•разряд
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
6

Реанимационные мероприятия
•Асистолия:
•Прогноз неблагоприятный
•Продолжать массаж + ИВЛ
•Каждые 3-5 мин вводить адреналин 1 мг + 10 физ р-ра и атропин 0,5 мг + 10 мл физ р-ра
•Начать эндокардиальную или
чрескожную ЭКС
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
22.09.2011
Ключи к успеху СЛР
•Начать СЛР сразу, если больной не реагирует на внешние раздражители и отсутствует пульс на сонных артериях
•Провести ЭИТ в первые 2 мин
•Массаж и ИВЛ – не прекращать (только во время ЭИТ) – это поддержка перфузионного давления в КА, что препятствует трансформации ФЖ в асистолию
Прекращение реанимации
•При использовании всех доступных методов нет эффекта в течение 30 мин
•Начинать отсчет времени не от начала СЛР а с момента, когда она перестала быть эффективной, т.е. через 30 мин отсутствия электрической активности сердца (асистолия), сознания и спонтанного дыхания
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Запись в истории болезни
•Время наступления клинической смерти
•Время, когда СЛР перестала быть эффективной (возникновение асистолии, отсутствие спонтанного дыхания)
•Время биологической смерти
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
13 ошибок при проведении реанимации
1.Затягивание начала СЛР, потеря времени на второстепенные диагностические, организационные и лечебные процедуры
2.Отсутствие единого руководителя, присутствие посторонних лиц
3.Опоздание с проведением ДФ, неправильная энергия разряда, проведение ДФ сразу после введения ЛС без предварительного массажа и ИВЛ 2 мин
13 ошибок при проведении
реанимации
4.Задержка с началом проведения массажа или перерывы в массаже при поиске в\в доступа, ИВЛ, повторные попытки интубации, регистрация ЭКГ и т.д.
5.Плохая глубина компрессий и\или недостаточная частота
6.Начало проведения реанимации с ИВЛ
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
7

13 ошибок при проведении
реанимации
7.Неправильная техника ИВЛ: не обеспечена проходимость дыхательных путей, нет герметичности – маска неплотно прилегает к лицу, длинный вдох
8.Позднее начало введения адреналина или превышение интервала 5 мин
9.Отсутствие постоянного контроля эффективности массажа и ИВЛ
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
22.09.2011
13 ошибок при проведении
реанимации
10.Несоблюдение соотношения массажа и ИВЛ 30:2
11.Отсутствие контроля времени и мероприятий
12.Преждевременное прекращение реанимации
13.Ослабление контроля состояния пациента после восстановления кровообращения
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Основные выводы
•Все бригады 03 и ЛПУ должны быть оснащены ДФ (на каждом этаже в крупных ЛПУ), в том числе офисы ВОП и ФАП
•ДФ должны находиться в доступных и всем известных местах
•Персонал – тренинги каждый месяц
•Персональная ответственность за исправность ДФ и проведение тренингов
В.В.Руксин Краткое руководство по неотложной кардиологии. С.-Петербург, 2009 European Rosuscitation Council Руководство по проведению реанимации (2009)
Снижение частоты внезапной сердечной смерти
•Эффективное лечение сердечно- сосудистыхБета-адреноблокаторызабо еваний – одна
из основных групп ЛС для
•Ппрофилактикиилактика ВССВССу больных высокого риска
Основные выводы
•Все места большого скопления людей должны быть оснащены ДФ (на каждом этаже в крупных учреждениях), в том числе стадионы, вокзалы, развлекательные центры, магазины
•ДФ должны находиться в доступных и всем известных местах
•Персонал – тренинги каждый месяц
•Персональная ответственность за исправность ДФ и проведение тренингов
8
