
1.Курация / Методика обследования хирургического больного
.pdfОсанка (прямая, сутуловатая), походка (быстрая, медленная, атактическая, спастическая, паретическая)
Температура тела в градусах.
Выражение лица: спокойное, безразличное, маскообразное, тоскливое, страдальческое , возбужденное, утомленное и т.д. Сардоническая улыбка – болезненное выражение лица человека, напоминающее оскал, такое выражение возникает в результате непроизвольного длительного сокращения лицевых мышц, например, при столбняке. Лицо Корвизара – обрюзгшее лицо с сонным взглядом, акроцианозом на фоне бледножелтой кожи, багровыми, несколько выпяченными губами и постоянно полуоткрытым ртом, которым больной как бы ловит воздух; характерно для больных с тяжелыми хроническими заболеваниями сердца. Лицо Гиппократа – бледное, с синюшным оттенком, с заостренными чертами, запавшие глаза, впавшие щёки, заострившийся нос, страдальческое выражение, с каплями пота на лбу, характерно для больных перитонитом или находящихся в агональном состоянии. Лицо при базедовой болезни отличается богатой мимикой. Глаза выпучены (пучеглазие), блестят и выражают испуг, «застывший ужас».
Кожный покров. Цвет (бледно-розовый, смуглый, красный, синюшный, желтушный, бледный, землистый). Пигментация и де пигментация (лейкодерма), их локализация. Наличие экхимозов – обширных кровоизлияний в коже или слизистых. Например, вокруг глаз, так называемый, симптом очков: признак перелома основания черепа, обусловленный происходящим при этом кровоизлиянии в окологлазничную клетчатку.
Высыпания: форма сыпи (розеола, папула, пустула, везикула, эритема). Локализация высыпаний, единичные или множественные (сливные).
Сосудистые изменения: телеангиоэктазии, «сосудистые звездочки», их локализация и количество.
Рубцы: локализация, цвет, размеры (в сантиметрах), форма. Их спаянность с окружающими тканями, подвижность, болезненность.
Трофические изменения: язвы, пролежни, их локализация, размер, характер поверхности и т.д.
Видимые опухоли: пигментный невус, ангиома, атерома и др., их локализация, размер. (см. Приложение)
Влажность кожи, тургор кожи. Тип оволосения.
Кожный покров надо осмотреть, обнажая больного вначале выше пояса, а затем ниже. Подходить к этому исследованию надо деликатно, особенно у молодых и стеснительных людей. У любого хирургического
11
больного могут быть обнаружены болезни кожи (пиодермия, фурункулы, язвы), венерические болезни (сифилис) и туберкулез, которые существенно изменяют план лечения
Дериваты кожи. Ногти. Форма – «часовые стекла» (симптом хронического легочного сердца), койлонихии (ложкообразные ногти, часто встречаются у больных железодефицитной анемией). Цвет (розовый, синюшный, бледный), поперечная или продольная исчерченность, ломкость ногтей.
Видимые слизистые. Цвет (розовый, бледный, синюшный, желтушный, красный ). Высыпания на слизистых (энантема), их локализация и выраженность, влажность слизистых. Лейкоплакия полости рта. Зев: окраска, краснота, припухлость, налеты. Миндалины: величина, краснота, припухлость, налеты.
Подкожно–жировая клетчатка. Развитие (умеренное, слабое,
чрезмерное). Места наибольшего отложения жира (на животе, руках, бедрах). Типы ожирения: «верхний» тип (абдоминальный), мужской и «нижний тип» (бедренно-ягодичный), женский. Отеки: их локализация (конечности , поясница, живот). Распространенность (местные или анасарка), выраженность (пастозность, умеренные иди резко выраженные), консистенция отеков. Отеки определяют надавливанием на кожу кончиком пальца (остается медленно выполняющаяся ямка). При выражен- ныхотекахлучшедавлениепальцемпроизводитьвобластикостей–над лодыжкой или большеберцовой костью. Болезненность при пальпации подкожно-жировой клетчатки. Наличие крепитации (при воздушной эмфиземе подкожной клетчатки).
Лимфатические узлы. Локализация пальпируемых лимфоузлов: затылочные, околоушные, подчелюстные, шейные, надключичные и подключичные, подмышечные , локтевые, паховые, подколенные. Их величина, форма, консистенция, болезненность , подвижность, сращения между собой и с окружающими тканями, состояние кожи над лимфоузлами. (см. Приложение)
Пальпацию надо выполнять так, чтобы не причинять больному никаких неприятных ощущений. Руки у врача должны быть теплыми и сухими. Если в холодное время года не удается быстро согреть руки, надо об этом с извинением предупредить больного. Выполняющая пальпацию рука (кисть, пальцы) должна ложиться нежно на соответствующую часть тела и тотчас же принимать форму этой части тела, облегая ее. Пальпацию проводят, осторожно проникая пальцами вглубь тканей и делая скользящие и круговые движения кончиками
12
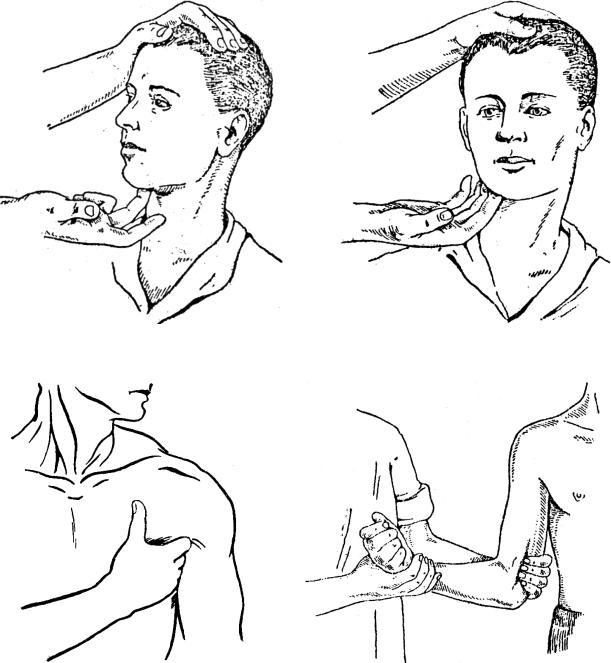
пальцев, а иногда и всей ладонью. Каждая группа лимфатических узлов требует особого приема пальпации (рис. 1).
Рис. 1. Пальпация подбородочных, подчелюстных, подмышечных и локтевых лимфатических узлов
Мышцы. Степень развития (удовлетворительная, слабая, атрофия, гипертрофии мышц). Тонус мышц: симметричен, сохранен, снижен, повышен (ригидность мышц). Сила мышц. Болезненность и уплотнения при ощупывании.
13
Кости. Форма костей, наличие деформаций, болезненность при ощупывании, поколачивании, состояние концевых фаланг пальцев рук и ног («барабанные палочки» как симптом хронического легочного сердца). При переломе костей таза симптом Ларрея – возникновение боли при попытке развести крылья таза.
Суставы. Конфигурация, припухлость, болезненность при ощупывании, гиперемия и местная температура кожи над суставами. Конгруэнтность суставных поверхностей, симптом «пружинистой подвижности» при вывихах. Движения в суставах: их болезненность , хруст при движениях, объем активных и пассивных движений в суставах. Симптом «прилипшей пятки» – лежащий на спине больной не может приподнять прямую ногу, он подтягивает ее к туловищу, признак перелома шейки бедренной кости.
При исследовании костно-суставной системы надо отметить пропорциональность частей скелета, сохранение нормальных контуров различных отделов тела (головы, шеи, туловища, конечностей) и сохранение нормального объема движений в суставах (при учете их формы).
Непременным условием при исследовании каждого хирургического больного является осмотр, выполнение активных и пассивных движений, проверка реакции на нагрузку по длине и пальпация позвоночника. Искривление позвоночника (кифоз, лордоз, сколиоз), в какой части. Сутулость. Напряжение длинных мышц спины (симптом «вожжей» при туберкулезном спондилите). Резкое выступление отдельных остистых отростков, болезненность их при ощупывании, давлении, постукивании (пальцами, перкуссионным молоточком). Болезненность отдельных позвонков при нагрузке на позвоночник: исследующий кладет обе ладони на теменную область (для исследования шейных позвонков) или на область надплечья (для исследования остальных позвонков) и производит осторожное легкое давление книзу. Подвижность позвоночника – при сгибании, разгибании, при боковых движениях, при ротации вправо, влево.
Исследование позвоночника, суставов и костей, также как и всех других тканей и органов, следует проводить очень осторожно, особенно при подозрении на наличие в них патологических изменений. Чтобы лучше отличить патологическое состояние от здорового, нужно сравнивать исследуемый орган с симметричной областью здоровой стороны. Осмотр и ощупывание в этих случаях следует начинать не с больной, а со здоровой стороны. При определении длины всей нижней конечности
14

или отдельных ее участков ориентируется на следующие костные опознавательные пункты:
1)передне-верхнюю подвздошную ость (spina iliaca anterior superior),
2)большой вертел (trochanter maior),
3)внутренний мыщелок бедра (condylus medialis femoris),
4)внутреннюю лодыжку (malleolus medialis).
Измеряют расстояние:
1)от передне-верхней подвздошной ости до внутренней лодыжки,
2)от передне-верхней подвздошной ости до внутреннего мыщелка бедра,
3)от передне-верхней подвздошной ости до большого вертела,
4)от большого вертела до внутреннего мыщелка бедра.
Сопоставляя эти данные с данными таких же измерений на здоровой ноге, можно выяснить, имеется ли укорочение конечности (анатомическое), насколько укорочена и на каком участке? При измерениях необходимо, чтобы обе конечности были расположены симметрично, чтобы обе передне-верхние подвздошные ости были симметричны на одном уровне (рис. 2).
Рис. 2. Измерение длины бедра
При определении длины верхней конечности ориентируются на следующие костные пункты:
1)акромион (acromion),
2)наружный надмышелок плеча (epicondylus lateralis humeri),
3)шиловидный отросток лучевой кости (processus styloideus radii).
15
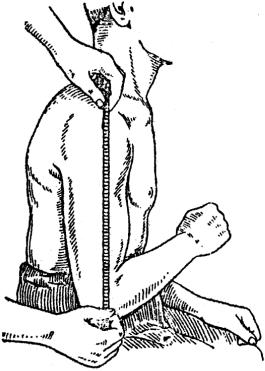
Измеряют расстояние от верхушки окромиона до наружного надмышелкаплечаиотакромионадошиловидногоотросткалучевойкости.
Сопоставляя эти данные с данными таких же измерений на здоровой руке, можно выяснить, имеется ли укорочение, насколько и в какой части (плечо, предплечье). Измерение окружности конечностей производят на симметричных уровнях (рис. 3).
Рис. 3. Измерение длины плеча.
Перечень возможных деформаций конечностей:
•genu valgum – деформация коленного сустава, при которой бедро
иголень образуют во фронтальной плоскости угол, открытый кнаружи, при этой деформации получается Х-образное искривление нижних конечностей.
•genu varum – деформация коленного сустава, при которой бедро
иголень образуют во фронтальной плоскости угол, открытый кнутри, при этой деформации получается О–образное искривление нижних конечностей.
•crura vara (rachitica) – искривление голеней во фронтальной или сагиттальной плоскости (на почве рахита).
•pes valgus – деформация стопы, при которой голень и стопа образуют угол, открытый кнаружи, стопа находится в положении пронации.
16
•pes vanis – искривление стопы с углом, открытым кнутри, стопа находится в положении супинации.
•pes equines – деформация стопы, при которой последняя находится все время в положении подошвенного сгибания (конская стопа), тыльное сгибание невозможно (при параличе разгибателей стопы, иннервируемых глубоким малоберцовым нервом).
•pes calcaneus – деформация стопы, при которой последняя находится в положении тыльного сгибания, подошвенное сгибание невозможно (при параличе сгибателей стопы, иннервируемых большеберцовым нервом).
•pes planus – плоская стопа, стопа с уплощенным сводом продольным и поперечным.
2. Система органов дыхания
Осмотр. Нос: изменения формы носа, характер дыхания через нос (свободное, затрудненное). Отделяемое из носа, его характер и количество. Носовые кровотечения.
Гортань:деформацияиприпухлостьвобластигортани.Голос(громкий, тихий, чистый, сиплый), отсутствие голоса (афония).
Грудная клетка. Форма грудной клетки: нормостеническая. гиперстеническая, астеническая. Патологические формы грудной клетки (эмфизематозная, бочкообразная, паралитическая , ладьевидная, рахитическая, воронкообразная). Выраженность над- и подключичной ямок (выполнены, запавшие, втянуты). Ширина межреберных промежутков (умеренные, широкие, узкие). Величина эпигастрального угла (прямой, тупой). Положение лопаток и ключиц (не выступают, выступают умеренно,отчетливо , крыловидныелопатки).Соотношение переднезаднего
ибокового размеров грудной клетки, симметричность грудной клетки (увеличение или уменьшение одной из половин, локальные выпячивания или западения).
Искривления позвоночника: кифоз, лордоз, сколиоз, кифосколиоз. Окружность грудной клетки, экскурсия грудной клетки на вдохе
ивыдохе.
Дыхание: тип дыхания (грудной, брюшной, смешанный). Симметричностьдыхательныхдвижений(отставаниевдыханииоднойполовины). Участие в дыхании вспомогательной мускулатуры. Число дыханий в минуту. Глубина дыхания: поверхностное , глубокое. Патологическое дыхание Куссмауля характеризующееся равномерными редкими дыхательными циклами, глубоким шумным вдохом и усиленным выдохом.
17
Ритм дыхания: ритмичное, аритмичное. Аритмичное дыхание ЧейнСтокса, при котором поверхностные и редкие дыхательные движения постепенно учащаются и углубляются и, достигнув максимума на пятый – седьмой вдох, вновь ослабляются и урежаются, после чего наступает пауза. Аритмичное дыхание Биота характеризуется значительным урежением дыхания , при этом в дыхании через определенные промежутки времени наступают паузы длительностью от нескольких секунд до полуминуты. Соотношение вдоха и выдоха. Инспираторная , экспираторная или смешанная одышка.
При подсчете числа дыханий не следует на этом сосредоточивать внимание больного. Надо сделать вид, что считается пульс – к этому исследованию больные привыкли.
Пальпация. Определение болезненных участков, и их локализация.Определениерезистентности (эластичностигруднойклетки).Определение голосового дрожания на симметричных участках (одинаковое, усилено или ослаблено с одной стороны).
Перкуссия легких. Сравнительная перкуссия: характер перкуторного звука на симметричных участках грудной клетки (звук ясный легочный, притупленный, тупой, коробочный, тимпанический, приту- пленно-тимпанический) с точным определением границ каждого звука по ребрам и топографическим линиям в сантиметрах. Топографическая перкуссия: верхняя граница легких справа и слева, высота стояния верхушек спереди справа и слева, высота стояния верхушек сзади, ширина полей Кренига. Нижняя граница легких справа и слева по окологрудинной линии, по срединноключичной линии, по передней подмышечной линии, по средней подмышечной линии, по задней подмышечной линии, по лопаточной линии, по околопозвоночной линии. Дыхательная экскурсия нижнего края легких справа и слева по срединноключичной линии, по средней подмышечной линии, по лопаточной линии.
Аускультация. Основные дыхательные шумы: характер основных дыхательных шумов на симметричных участках грудной клетки (везикулярное, ослабленное, усиленное, жесткое , бронхиальное, амфорическое, отсутствие дыхательного шума) (рис. 4).
Побочные дыхательные шумы: хрипы (сухие или влажные), крепитация, шум трения плевры, плевроперикардиальный шум, их локализация и характеристика.
Бронхофония: определение бронхофонии над симметричными участками грудной клетки (одинаковая с обеих сторон, усилена или ослаблена с одной стороны).
18

Рис. 4. Схема сравнительной перкуссии и аускультации легких
3. Система органов кровообращения
Осмотр. Осмотр шеи и определение состояния яремных вен и сонных артерий, их патологические изменения .
Осмотр области сердца: выпячивание области сердца (Gibbus cordis – «сердечный горб»). Видимые пульсации (верхушечный толчок, сердечный толчок, эпигастральная пульсация , атипичная пульсация в области сердца), их характеристика (локализация, распространенность, сила, отношение к фазам сердечной деятельности).
Особо отмечают расширение вен и отдельных их узлов, гиперемию кожи по ходу вен, а также внутрикожное расширение мелких вен в виде «сеточек» и «звездочек».
Пальпация. Верхушечный толчок: его локализация (указать межреберье и отношение к левой срединноключичной линии), сила (ослабленный, усиленный, приподнимающий), площадь (ограниченный, разлитой).
Сердечный толчок: его локализация, площадь.
Эпигастральнаяпульсация:еехарактер(связьспульсациейбрюшной аорты, сердца, печени), распространенность (ограниченная или разлитая).
Дрожание в области сердца: его локализация, отношение к фазам сердечной деятельности (систолическое или диастолическое).
Перкуссия. Относительная тупость сердца: границы относительной тупости сердца правая, левая и верхняя, поперечник относительной тупости сердца, ширина сосудистого пучка, конфигурация сердца (нормальная, митральная, аортальная). Границы абсолютной тупости сердца: правая, левая, верхняя.
19
Аускультация. Ритм сердечных сокращений (ритмичные или аритмичные с указанием формы аритмии – дыхательная аритмия, мерцательная аритмия, экстрасистолия, выпадение сердечных сокращений). Число сердечных сокращений в 1 мин.
Тоны: первый тон, его громкость (ослабленный, усиленный, хлопающий), расщепление или раздвоение первого тона.
Второй тон, его громкость (ослабленный, усиленный, акцентированный), расщепление или раздвоение второго тона.
Дополнительные тоны: пресистолический и протодиастолический, ритм галопа , ритм перепела, систолический галоп.
Шумы: отношение к фазам сердечной деятельности (систолический, диастолический , пресистолический, протодиастолический, мезодиастолический и т.д.). Место наилучшего выслушивания шума. Проведение шума. Характер шума (мягкий, дующий, скребущий, грубый и т.д.). Его тембр (высокий , низкий), громкость (тихий, громкий). Продолжительность (короткий, длинный, нарастающий, убывающий и др.).
Изменение шума в зависимости от положения тела, задержки дыхания на вдохе и выдохе и после физической нагрузки.
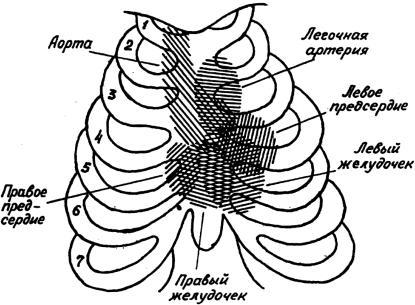
Шум трения перикарда: Место наилучшего выслушивания, характер шума (грубый и громкий, тихий, нежный) (рис. 5).
Рис. 5. Зоны аускультации сердца
Исследование сосудов. Осмотр и пальпация височных, сонных, лучевых, коленных артерий и артерий тыла стопы; выраженность пульсации, эластичность, гладкость артериальной стенки, извитость артерий.
20
