
диссертации / 79
.pdf111
ты;
II стадия – умеренный спондилез, умеренное снижение высоты МПД не ме-
нее 50% от высоты одного из смежных незатронутых дисков) и/или остео-
фиты умеренного размера (3–5 мм передний или боковой, 1–2 мм задний);
III стадия – тяжелый спондилез, значительное снижение высоты МПД (более
50%) и/или наличие больших остеофитов (более 5 мм – передний или боко-
вой, более 2 мм – задний).
У пациентов с ФБМН изменение состояний в ПДС зависит от продолжи-
тельности болезни и по нашему мнению имеют приспособительный характер и,
в частности, сохранение функции – суммарный объем движений в шейном от-
деле позвоночника, при одновременной адаптации структурных элементов опорно-двигательного аппарата.
Рентгеноморфологические признаки компенсаторной гипермобильности в ПДС существенно зависит от продолжительности болезни. Эти признаки от-
мечены у 12% больных до трех лет, 27,4% от трех до пяти лет, и 36,8%. при продолжительности болезни более пяти лет.
Рефлекторная миофиксация в ПДС отмечена у всех (100%) наблюдав-
шихся больных в тех же временных интервалах.
Рентгеноморфологические признаки внутридисковой дистрофии и спон-
дилоартроза I ст. соответственно были отмечены у 6,4% и 1,9% больных; 27,4%
и 8,3%; и 36,8% и 10,5% в тех же временных интервалах.
У пациентов с ШОХ рентгенофункциональные и рентгеноморфологиче-
ские признаки имеют принципиально иное соотношение.
Рентгеноморфологические признаки компенсаторной гипермобильности в ПДС отмечены у 37,5% больных с продолжительностью до трех лет, 66,7% от трех до пяти лет, и 77,4% при продолжительности болезни более пяти лет.
В те же временные интервалы у этой группы отмечена рефлекторная миофиксация у 62,5%, 58,3% и 38,7% больных соответственно. Представленная картина отражает уменьшение рефлекторной мышечной реакции по мере уве-
личения продолжительности заболевания.
112
Рентгеноморфологические признаки спондилоартроза I ст. были отмече-
ны у 12,5%, 25,0% и 29,0% больных, в те же временные интервалы.
Внутридисковая дистрофия была отмечена у 87,5%, 91,7% и 100% (у всех обследованных) у больных соответствующих временных интервалов.
Примечательно, что 100% больных с ФБМН имеют рефлекторную мио-
фиксацию вне зависимости от продолжительности болезни, тогда как у всех больных ШОХ при продолжительной болезни (более пяти лет) отмечена внут-
ридисковая дистрофия.
В практической деятельности целесообразно учитывать, что увеличение продолжительности каждой из форм болезни способствует появлению в ней признаков присущих другому патологическому состоянию, что при недоста-
точной информированности врачей приводит к смешиванию ими клинических форм, осложняя диагностический и лечебный процесс и снижает эффектив-
ность лечебных и профилактических мероприятий.
Выделение ПДС, как части осевого скелета, выполняющего одновремен-
но и функцию опоры, и функцию движения смежных позвонков, приводит к раскрытию специфики функционирования конструкции шейного отдела позво-
ночника в статико-кинетическом режиме.
Нарушение функционирования конструкции шейного отдела позвоноч-
ника проявляются перераспределением нагрузок между ПДС, что приводит к появлению различий распределения рентгенофункциональных и рентгеномор-
фологических признаков в шейном отделе позвоночника и переходных зонах,
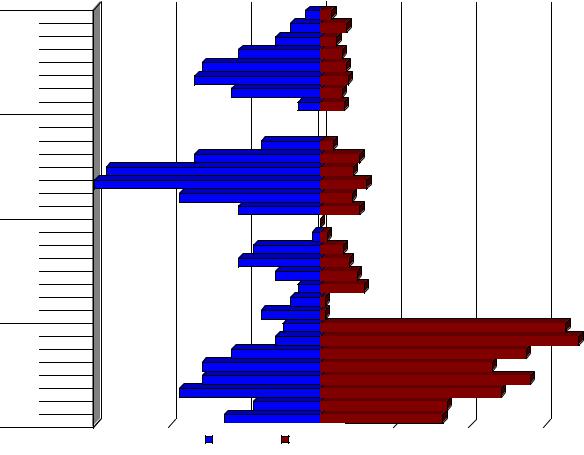
представленных на диаграмме 4.2.
У пациентов с ФБМН и ШОХ рентгенофункциональные и рентгеномор-
фологические признаки в ПДС неравномерно распределяются в шейном отделе позвоночника и переходных зонах. Это, по нашему мнению, зависит от анато-
мических и конструктивных особенностей позвонков (отсутствие межпозвон-
кового диска, свободная суставная капсула, наличие dens axialis и ребер) и ви-
дов движений (преимущественно ротация, флексия, экстензия), характерных
113
для шейного отдела позвоночника и переходных зонах, которые выполняются в каждом из ПДС.
Диаграмма 4.2 Распределение рентгенофункциональных и рентгеноморфологических признаков в ПДС у больных с ФБМН и ШОХ (%)
Спондилоартроз |
I ст. Kellgren |
Внутридисковая |
дистрофия |
Компенсаторная |
гипермобильность |
Локальная |
миофиксация ПДС |
C0-I |
|
3,9 |
3,1 |
|
|
|
|
CI-II, |
|
7,8 |
7,2 |
CII-III |
|
11,8 |
4,4 |
CIII-IV |
|
21,6 |
5,9 |
CIV-V |
|
31,4 |
7,0 |
CV-VI |
|
33,3 |
7,5 |
CVI-VII |
|
23,5 |
5,9 |
CVII-ThI |
|
5,9 |
6,4 |
C0-I |
|
|
|
CI-II, |
|
|
3,6 |
CII-III |
|
15,7 |
|
CIII-IV |
|
33,3 |
10,6 |
CIV-V |
56,9 |
|
8,8 |
CV-VI |
60,8 |
|
12,4 |
CVI-VII |
37,3 |
8,5 |
|
CVII-ThI |
|
21,6 |
10,6 |
C0-I |
|
|
|
CI-II, |
|
2,0 |
1,8 |
CII-III |
|
17,6 |
6,2 |
CIII-IV |
|
21,6 |
7,7 |
CIV-V |
|
11,8 |
9,8 |
CV-VI |
|
5,9 |
11,9 |
CVI-VII |
|
7,8 |
1,3 |
CVII-ThI |
|
15,6 |
1,5 |
C0-I |
|
9,8 |
65,5 |
CI-II, |
|
11,8 |
68,8 |
CII-III |
|
23,5 |
54,9 |
CIII-IV |
|
31,4 |
45,9 |
CIV-V |
|
31,4 |
55,9 |
CV-VI |
37,3 |
48,2 |
|
CVI-VII |
|
17,6 |
34,0 |
CVII-ThI |
|
25,5 |
32,7 |
|
ШОХ |
ФБМН |
|
При ФБМН рентгенофункциональные признаки рефлекторной миофикса-
ции в ПДС чаще обнаруживали в области краниовертебрального перехода, чем в шейно-грудном переходе: в C0-I у 65,5 % пациентов, в CI-II у 68,8%, в CII-III у
54,9%, в CIII-IV у 45,9%, в CIV-V у 55,9%, в CV-VI у 48,2%, в CVI-VII у 34,0%, в CVII- ThI у 32,7%.
Компенсаторная гипермобильность не была отмечена ни у одного паци-
ента в C0-I, а на других уровнях соответственно в 1,8%, 6,2%,7,7%, 9,8%, 11,9%,
1,3% и 1,5%. То есть компенсаторная гипермобильность чаще была выявлена в ПДС среднего уровня шейного отдела позвоночника, чем в краниовертебраль-
ном и шейно-грудном переходе.
114
Рентгеноморфологические признаки спондилоартроза I ст. соответствен-
но были отмечены у 3,1%; 7,2%; 4,4%; 5,9%; 7,0%; 7,5%; 5,9% и 6,4% больных.
Внутридисковую дистрофию выявили в CII-III у 3,6%, в CIII-IV у 10,6%, в
CIV-V у 8,9%, в CV-VI у 12,4%, в CVI-VII у 8,5%, в CVII- ThI у 10,6% больных.
При ШОХ рефлекторную миофиксацию чаще обнаруживали в ПДС сред-
него уровня шейного отдела позвоночника и реже в краниовертебральном и шейно-грудном переходе: в C0-I у 9,8 % пациентов, в CI-II у 11,8%, в CII-III у
23,5%, в CIII-IV у 31,4%, в CIV-V у 31,4%, в CV-VI у 37,3%, в CVI-VII у 17,6%, в CVII- ThI у 25,5%.
Компенсаторная гипермобильность не была выявлена в C0-I, а в нижерас-
положенных ПДС – у 2,0%; 17,6%; 21,6%; 1,8%; 5,9%; 7,8% и 15,6% пациентов,
соответственно.
Рентгеноморфологические признаки спондилоартроза I ст. соответствен-
но были отмечены у 3,9%; 7,8%; 11,8%; 21,6%; 31,4%; 33,5%; 23,5% и 21,4%
больных.
Внутридисковую дистрофию выявили в CII-III у 15,7%, в CIII-IV у 33,3%, в
CIV-V у 56,9%, в CV-VI у 60,8%, в CVI-VII у 37,3%, в CVII- ThI у 21,6% больных.
В практической деятельности необходимо учитывать, что существующие анатомические особенности ПДС шейного отдела позвоночника являются не-
обходимыми для перераспределения статико-кинетических функций внутри ре-
гиона, что сопровождается изменением преимущественно либо функции (ре-
флекторная миофиксация и компенсаторная гипермобильность), либо структу-
ры (внутридисковая дистрофия и спондилоартроз) в ПДС.
Таким образом, для больных с ФБМН свойственно появление нарушений в сегментах краниовертебрального перехода, преимущественно рефлекторного характера (локальная миофиксация), тогда как для больных ШОХ присуще по-
явление нарушений в средних сегментах шейного отдела позвоночника (CIV-V, CV-VI), в которых развиваются преимущественно морфологические изменения.
115
4.1.1.2 Анатомические предпосылки для формирования биомеханических нарушений кранио-цервикального перехода
В ходе выполнения четвертого этапа было проведено инструментально-
аппаратное исследование пациентов. Проведено лучевое исследование: рентге-
носпондилография черепа, шейного и верхнегрудного отдела позвоночника с использованием стандартных укладок и функциональных проб, томография шейного и верхнегрудного отдела позвоночника.
Витоге этого этапа из дальнейшего исследования были исключены лица
свыявленными рентгенологическими признаками аномалий развития позво-
ночника и черепа, остеохондроза, спондилеза, спондилоартроза II-IV степени,
признаки нестабильности в шейном отделе позвоночника.
На рентгенограммах в прямой проекции с использованием стандартных укладок черепа и шейного отдела позвоночника у 112 человек с ФБМН, у 41 – с
ШОХ и у 29 здоровых были опознаны и выделены костные анатомические ори-
ентиры мыщелков затылочной кости и затылочная шпора, которые врачи-
рентгенологи практически не используют при описании состояний нарушения суставного тропизма в краниовертебральном переходе.
На рентгенограммах при описании состояний нарушения суставного тро-
пизма краниовертебрального перехода и измерении кондилярного (мыщелково-
го) угла (между атланто-затылочными суставами) ряд исследователей отмечает,
что в норме кондилярный угол составляет 1240 – 1340 (Кирьянов В.А., 1980; Ко-
валь Г.Ю., 1984; Борисова А.И.; Стысина Е.Е.; Белянина Т.Н. RU (11) 2117444 (13)
C1, 1998). Однако, при измерении кондилярного угла нами было отмечено, что каждый из мыщелков затылочной кости по отношению к медианной вертикаль-
ной плоскости может иметь индивидуальную пространственную ориентацию.
При рассмотрении ориентации кондилярного угла относительно медианной вертикальной плоскости общая величина этого угла соответствует референтно-
му диапазону, представляемым вышеуказанными авторами, как нормальные.
Но при измерении кондилярного угла с каждой стороны относительно этой
116
плоскости, выявляется четкая асимметрия пространственной ориентации су-
ставных площадок мыщелков затылочной кости, что является нарушением су-
ставного тропизма в краниовертебральном переходе.
Для уточнения пространственных соотношений ориентации суставных площадок мыщелков затылочной кости, нами использована компьютерная то-
мография. Обследовано было 82 больных с ФБМН, 38 с ШОХ и у 21 человек без ФБМН и ШОХ. При использовании специальных укладок, разработанных нами для получения изображений мыщелков затылочной кости с сагиттальной плоскости, описание которых приведено (Небожин А.И., Андреева Т.Е., Рома-
нов Р.Р., 1996), удается получить изображений краниовертебрального перехода.
По изображениям этого перехода была оценена соразмерность и симметрич-
ность мыщелков затылочной кости, измерены величины угла ориентации су-
ставных площадок мыщелков затылочной кости к медианной сагиттальной оси с каждой стороны. Сагиттальная ось рассматривалась нами как линия пересе-
чения сагиттальной и горизонтальной плоскости. За горизонтальную плоскость мы принимали плоскость, которая проходит через середину суставной щели между мыщелками затылочной кости и суставными поверхностями атланта.
Результатом измерений стало выявление асимметрии кондилярного и са-
гиттального углов, как проявления нарушений суставного тропизма, и послу-
живших основой оценки положений мыщелков затылочной кости.
Затылочная шпора (при ее существовании), как рентгеноморфологиче-
ский признак, четко идентифицируется на рентгеновских снимках черепа и шейного отдела позвоночника в боковой проекции. Известно, что в местах при-
крепления связок при чрезмерном повышении тонуса мышц шеи возникает как морфологическая адаптация, которая проявляется как гипертрофия protuberantia occipitalis externa (затылочная шпора) (Раубер А., 1905; Albrecht P., 1884; Kalenscher J., 1893; Czorny A; et al. 1995). Следовательно, мы вправе ожидать,
что затылочная шпора возникает реже у больных ШОХ, чем у больных с ФБМН, в связи с тем, что у них чаще повышается тонус мышц шеи в кранио-
вертебральном переходе.
117
У пациентов с ФБМН, ШОХ и здоровых лиц для выявления индивиду-
альных характеристик нами проведено рентгенологическое исследование про-
странственной ориентации суставных площадок мыщелков затылочной кости.
Для этого измерены углы асимметрии кондилярного и сагиттального углов между правыми и левыми мыщелками затылочной кости, отмечали развитие анатомических образований от protuberantia occipitalis externa до формирования затылочной шпоры.
Краниометрические характеристики обследованных лиц по результатам рентгенограмм сопоставили с аналогичными характеристиками измерения ана-
томических препаратов, т.е. черепов. В современных условиях измерение кон-
дилярного угла на черепах технически затруднительно. Это обусловлено отсут-
ствием соответствующего оборудования и методического обеспечения. Были обследованы и измерены 197 черепов из запасников лаборатории и "кабинета музея антропологии им. В.П. Алексеева" отдела антропологии Института этно-
логии и антропологии им. Н.Н. Миклухо-Маклая РАН.
Результаты проведенных измерений краниометрических характеристик обследованных лиц и анатомических препаратов по асимметрии кондилярного и сагиттального углов и наличию затылочной шпоры приведены в таблице 4.1.
Таблица 4.1 Краниометрические характеристики обследованных лиц и черепов по кондилярному и сагиттальному углу и наличию затылочной шпоры.
Кранио- |
Асимметрия между правым и левым |
Наличие |
|||||
метрические |
|
мыщелком затылочной кости |
затылочной |
||||
характеристики |
Сагиттальный угол |
Кондилярный угол |
шпоры |
||||
ФБМН |
n=82 |
5,70+0,250 |
n=112 |
5,40+0,250 |
n=388 |
119 |
|
|
|
|
|
|
|
|
|
ШОХ |
n=38 |
2,40+0,220 |
n=41 |
2,50+0,260 |
n=51 |
8 |
|
|
|
|
|
|
|
|
|
Здоровые |
n=21 |
|
2,50+0,310 |
n=29 |
2,40+0,310 |
n=47 |
7 |
|
|
|
|
|
|
|
|
Черепа |
n=188 |
|
2,80+0,180 |
-- |
-- |
n=197 |
30 |
|
|
|
|
|
|
|
|
У пациентов с ФБМН величина асимметрии сагиттального угла варьиро-
вала от 00 до 120, медиана соответствовала 60, а мода 70, у 27 (32,9%) пациентов
118
сагиттальный угол превысил 60. У пациентов с ШОХ величина асимметрии са-
гиттального угла варьировала от 00 до 70, медиана соответствовала 2,50, а мода
30, у 2 (5,3%) пациентов сагиттальный угол превысил 60 . У здоровых лиц вели-
чина асимметрии сагиттального угла варьировала от 00 до 60, медиана соответ-
ствовала 20, мода 20, лиц, у которых сагиттальный угол превысил 60 – не было.
У нативных черепов величина асимметрии сагиттального угла варьировала от
00 до 190, медиана соответствовала 20, мода 20, у 10 (5,3%) черепов сагитталь-
ный угол был более 60.
У пациентов с ФБМН величина асимметрии кондилярного угла варьиро-
вала от 00 до 160, Ме=60, а Мо=70, у 37 (33,0%) пациентов сагиттальный угол превысил 60. У пациентов с ШОХ величина асимметрии кондилярного угла ва-
рьировала от 00 до 80, Ме=20, Мо=20, у 2 (4,9%) пациентов сагиттальный угол превысил 60. У здоровых лиц величина асимметрии кондилярного угла варьи-
ровала от 00 до 70, Ме=20, Мо=20, у 1 (34,5%) сагиттальный угол превысил 60.
Затылочную шпору у пациентов с ФБМН идентифицировали в 30,7%, при ШОХ – у 15,7%, у здоровых лиц – у 14,9%. На нативных черепах шпору зареги-
стрировали в 15,2% наблюдений.
Не исключено, что на функционирование шейного отдела позвоночника,
распределение статических и кинетических нагрузок между ПДС шейного от-
дела и, как следствие, возникновение в позвоночных двигательных сегментах преимущественно в виде биомеханических нарушений, или преимущественно в виде дегенеративно-дистрофических изменений влияет величина асимметрии кондилярного и сагиттального углов между правыми и левыми мыщелками за-
тылочной кости. Углы асимметрии сагиттального и кондилярного угла у боль-
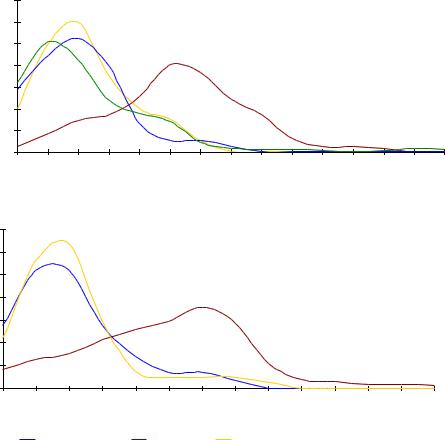
ных с ФБМН, ШОХ, здоровых лиц и черепов по отражены на диаграмме 4.3.
Величина углов асимметрии кондилярного и сагиттального между пра-
выми и левыми мыщелками затылочной кости у больных с ФБМН, ШОХ, здо-
ровых лиц и черепов существенно отличается. У больных с ФБМН параметры как сагиттального, так и кондилярного угла на графике заметно смещаются вправо, в сторону увеличения значений асимметрии. У больных ШОХ и здоро-
119
вых лиц, хотя значения асимметрии близки к аналогичным параметрам у чере-
пов, но тоже на графике смещены вправо.
Диаграмма 4.3 Распределение обследованных лиц и черепов по асимметрии сагиттального и кондилярного угла (в долях) с использованием сглаживания по средним арифметическим
|
|
0,35 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,30 |
|
|
|
сагиттальный угол |
|
|
|
|
|
|
|
|
|||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||||
|
|
0,25 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
доли |
|
0,20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,15 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,05 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,5 |
1,5 |
2,5 |
3,5 |
4,5 |
5,5 |
6,5 |
7,5 |
8,5 |
9,5 |
10,5 |
11,5 |
12,5 |
13,5 |
|
14,5 |
|
|
|
ЗДОРОВЫЕ |
ФБМН |
ШОХ |
|
ЧЕРЕПА |
|
|
градус |
|
БОЛЕЕ |
|
||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
0,35 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
кондилярный угол |
|
|
|
|
|
|
|
|||
|
|
0,30 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,25 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
доли |
0,20 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,15 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,10 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,05 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,00 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0,5 |
1,5 |
2,5 |
3,5 |
4,5 |
5,5 |
|
6,5 |
7,5 |
8,5 |
9,5 |
10,5 |
11,5 |
12,5 |
более |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
градус |
|
13,5 |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
|
|
|
ЗДОРОВЫЕ |
|
ФБМН |
|
|
ШОХ |
|
|
|
|
|
|
|
||
У больных ШОХ на обеих графиках в зоне правого хвоста в сегменте от
5,50 до 7,50 зарегистрировано увеличение частоты выявленных асимметрий, что вероятно характеризует ту часть больных ШОХ, у которой при обследовании были определены не только дегенеративно-дистрофические изменения, но и сопутствующие им ФБ.
У нативных черепов значение моды величины углов асимметрии конди-
лярного и сагиттального между правыми и левыми мыщелками затылочной ко-
сти смещено вправо, по отношению к значениям моды других обследованных групп. Такое смещение характерно лишь при таких условиях, при которых в группу нативных черепов вошли жившие люди, со всеми возможными вариан-
120
тами развития краниовертебрального перехода, а не только лица, у которых были проявления ФБМН, ШОХ.
В случае, асимметрии кондилярного или сагиттального угла между пра-
выми и левыми мыщелками затылочной кости, находящейся в диапазоне близ-
ком к 4-50 вероятность смешения клинических проявлений, обусловленных ФБМН и ШОХ становится максимальной. В этом случае эффективно проведе-
ние уточняющей дифференциальной диагностики как с использованием ману-
ального тестирования и рентгенографии в положении флексии и экстензии шейного отдела позвоночника и головы.
Таким образом, можно считать установленным, что для больных с ФБМН характерно развитие нарушений суставного тропизма в краниовертебральном переходе, которое проявляется увеличением угла асимметрии между правыми и левыми мыщелками затылочной кости, как к медианной вертикальной плоско-
сти, так и к медианной сагиттальной плоскости более 60, тогда как для больных ШОХ, так и здоровых лиц угловые различия между сторонами в основном со-
ставляют 20-30. Затылочную шпору у больных с ФБМН регистрировали почти в два раза чаще, чем у больных ШОХ и здоровых лиц. Аналогичные результаты получены при сравнении асимметрии правых и левых углов мыщелков заты-
лочной кости у больными с ФБМН по сравнению с нативными черепами. При сравнении эти же параметров у больных ШОХ, здоровых лиц и нативных чере-
пов существенных различий между группами нами не отмечено.
Рентгенологические исследования здоровых и больных ФБМН, ШОХ лиц показали, что возникновение и развитие патологического процесса проявляется последовательной сменой функциональных и морфологических изменений,
представляемых как определенные стадии его развития.
Поэтапность определяется первичным развитием фактически во всех слу-
чаях и проявляется изменением объемов и векторов движения в ПДС.
Поэтапность для больных с ФБМН заключается в первичном возникнове-
нии рентгенофункциональных изменений в ПДС в виде локальной миофикса-
ции, с последующим развитием компенсаторной гипермобильности. В даль-
