Zadachi_gospitalna_terapia
.docx
1. Острый вирусный миокардит, АВ блокада 2 степени Мобиц 2 типа 2:1 СН 2Б? ФК III
Гриппозной этиологии, субфебрильная температура.
Жалобы: лихорадка; слабость; отеки нижних конечностей; одышка.
СН 2б на основании нарушения гемодинамики по двум кругам кровообращения:
- по малому кругу – одышка исчезает только в состоянии покоя, при аускультации легких – везикулярное дыхания с жестким оттенком
- по большому кругу – пастозность голеней
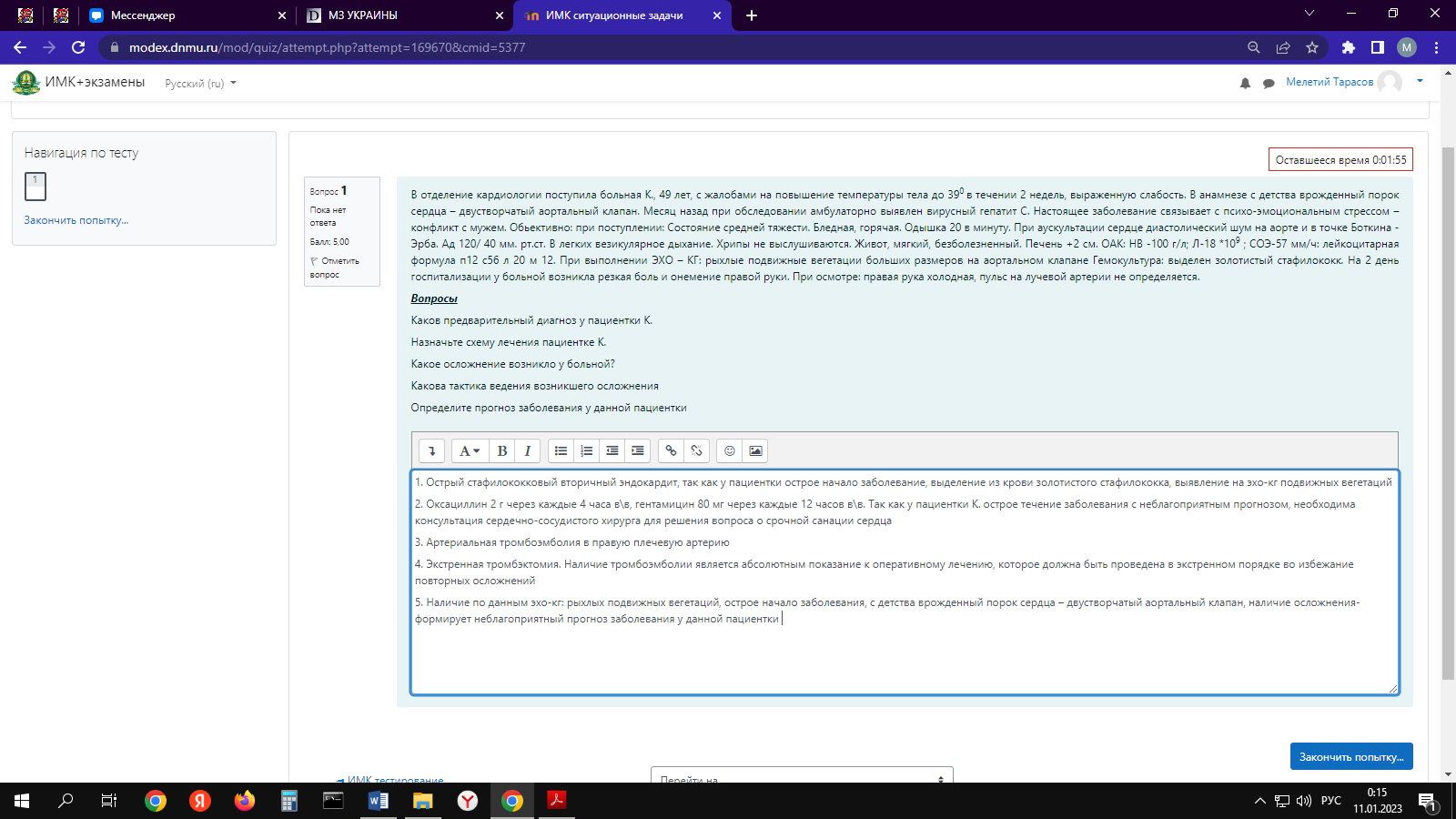
2. - Постоянный интервал P- Q (нормальный или удлинённый) с внезапным или регулярным выпадением комплексов QRS без предшествующего удлинения PQ (величина его постоянна, может быть несколько выше нормы).
- ритм синусовый, нерегулярный
– выпадение каждого 2-го комплекса подряд в соответствии P:QRS = 2:1
– выраженная брадикардия;
Пауза между желудочковыми комплексами, обусловленная полной блокадой предсердного импульса, кратна интервалу R-R, длительность которого постоянна.
3. Нарушение сердечной проводимости
4. ав блокаду с синоатриальной блокадой, блокированными экстрасистолами из предсердий и атриовентрикулярного соединения и предсердно-желудочковой диссоциацией
Вирусный миокардит с нейроциркуляторной дистонией, ревматической лихорадкой
5. Выраженное нарушение гемодинамики - неотложное лечение
- атропин (0,5–2 мг в/в); - дофамин (2 – 20 мг/кг/мин в/в) или адреналин (2-10 мкг/мин в/в) – если АВБ сопровождается гипотонией; - эуфиллин (аминофиллин) – 250 мг в/в струйно за 1 – 2 мин; - временную электрокардиостимуляцию.
Препарат |
Дозы, путь введения |
|
||
0,1% раствор атропина сульфата 1 мл |
1 мг внутривенно |
|
||
1% раствор фенилэфрина 1 мл |
1 мл внутривенно капельно |
|
||
0.18% раствор эпинефрина 1 мл |
1 мг внутривенно капельно |
|
||
№ |
Дополнительные |
Количество в сутки |
Длительность применения |
Вероятность применения |
1 |
0.5% раствор допамина 5 мл |
1-2 |
1-2 |
50% |
2 |
0.18% раствор эпинефрина 1 мл |
1 |
1-2 |
50% |
3 |
1% раствор фенилэфрина 1 мл |
1-2 |
1-2 |
50% |
В кардиологическое отделение поступил молодой человек З., 21 года, гражданин Зимбабве, с жалобами на одышку при малейшей физической нагрузке (завязывание шнурков, еда), тяжесть в правом подреберье, отеки ног, повышенную утомляемость. Описанные жалобы беспокоят в течение последнего года, за медицинской помощью не обращался. Из анамнеза жизни известно, что на диспансерном учете не состоит. Отец и родной брат умерли в возрасте до 40 лет. Объективно: состояние средней тяжести. Больной негроидной расы. Телосложение нормостеническое. Рост - 185 см, вес – 80 кг. Кожные покровы и видимые слизистые чистые, обычной влажности. Лимфатические узлы не увеличены. При аускультации дыхание жесткое, проводится во все отделы, в нижних отделах выслушивается небольшое количество влажных мелкопузырчатых хрипов. ЧД 20 в мин. Область сердца при осмотре не изменена. При аускультации сердца: тоны глухие, ритм правильный, шумы не выслушиваются. Акцент II тона над легочной артерией. ЧСС 80 уд/мин. АД 120/80 мм рт. ст. Живот мягкий, безболезненный. Печень увеличена на 2 см. Симптом поколачивания отрицательный с обеих сторон. Дизурии нет. Общий анализ крови: гемоглобин - 150 г/л, эритроциты – 5,8х1012/л, лейкоциты - 7,3х109/л, эозинофилы - 9%, палочкоядерные нейтрофилы - 1%, сегментоядерные нейтрофилы - 63%, моноциты - 14%, лимфоциты - 9%, СОЭ - 10 мм/ч. Биохимический анализ крови: общий белок – 70 ммоль/л, креатинин – 88 мкмоль/л, мочевина – 5,2 ммоль/л, АЛТ - 13 ед/л, ACT- 24 ед/л, общ. холестерин - 4,4 ммоль/л. Общий анализ мочи: удельный вес - 1014, белок - следы, глюкоза -, лейкоциты – 0-1 в поле зрения, эритроциты – нет. ЭХО-КГ: Стенки аорты и створки аортального клапана не изменены, движение створок не нарушено. Полость правого предсердия - 4,1 см. Левый желудочек уменьшен в размерах (КДР - 3,0 см, КСР - 2,7 см), толщина межжелудочковой перегородки - 0,81 см, задней стенки ЛЖ - 0,89 см. Полость правого желудочка не расширена. Лоцируется утолщенный до 4-х мм эндокард. Признаки нарушения диастолического наполнения желудочков. Рентгенограмма: усиление бронхо-легочного рисунка за счет сосудистого компонента. Корни структурны. Синусы свободны, диафрагма подвижна. Сердце небольших размеров: кардиоторакальный индекс – 0,3. Вопросы: 1. Выделите основные синдромы. 2. Поставьте и обоснуйте диагноз. 3. Проведите дифференциальный диагноз. 4. Назначьте дополнительные исследования. 5. Определите тактику ведения больного.
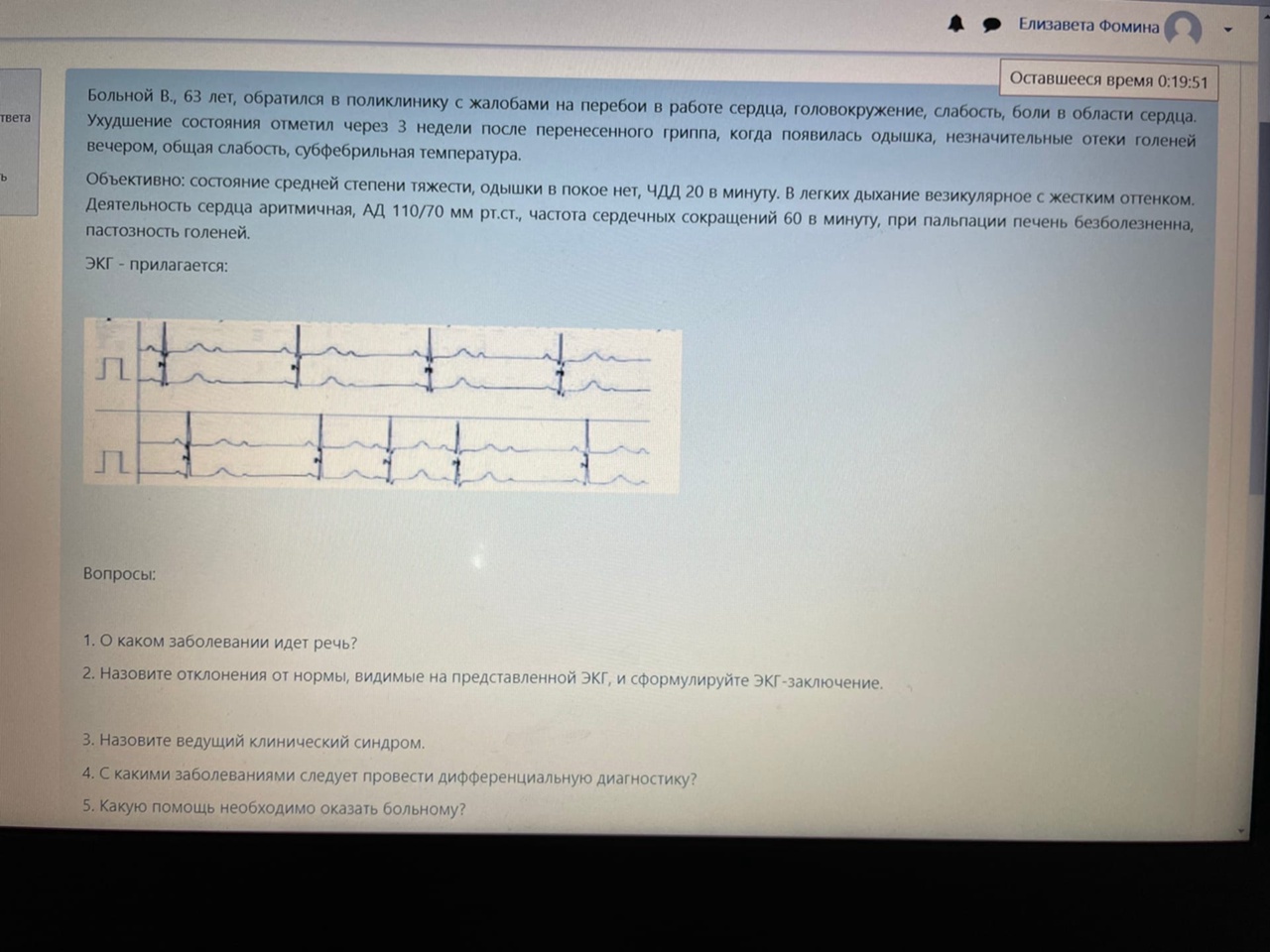
1. Синдром тотальной сердечной недостаточности
По малому кругу (левожелудочковой) – выраженная одышка, жесткое дыхание, нарастающий отек легких – влажные мелкопузырчатые хрипы
По большому кругу (правожелудочковой) – периферические отеки
2. Основной диагноз: рестриктивная кардиомиопатия (эндокардиальный фиброэластоз). Осложнение: СН IIБ, II ФК NYHA.
- Эндомиокардиальная болезнь с эозинофилией (фибропластический эндокардит Леффлера);
Заболевание, проявляющееся прогрессирующей сердечной недостаточностью, у молодого представителя негроидной расы, имеющего в семье случаи аналогичного заболевания с летальным исходом, имеет генетическую природу. Указанным критериям в наибольшей степени соответствует эндокардиальный фиброэластоз. Патогномоничными для данного заболевания являются признаки поражения сердца по рестриктивному типу: утолщенный плотный эндокард, малые размеры камер, нарушение диастолической функции желудочков.
3. РКМП дифференцируют с заболеваниями, которые проявляются:
- тяжелой сердечной недостаточностью (миокардиты, кардиомиопатии, пороки сердца, ИБС);
- и диастолической дисфункцией сердца (ГКМП, сдавливающий перикардит, поражения сердца при амилоидозе, гемохроматозе, саркоидозе, склеродермии и карциноидном синдроме).
синдром Бадда – Киари

4. Золотым стандартом в диагностике кардиомиопатий и миокардитов и дифференциальной диагностике от поражения миокарда иной этиологии является биопсия миокарда. У пациента следует ожидать утолщение эндокарда, уменьшение содержания эластина и увеличение содержания коллагена в эндокарде, а также дистрофические изменения миоцитов субэндокардиального слоя.
Дополнительно: ЭКГ, изотопную вентрикулографию, сцинтиграфию миокарда, коронарографию и биопсию сердечной мышцы
Показаны госпитализация больного, постельный режим, разгрузка малого круга кровообращения в/в введением нитроглицерина, 1 - 6 мг/ч под контролем АД с последующим переходом на пероральные периферические вазодилататоры: нитросорбид - 10 мг х 4 раза/сут, диуретики (фуросемид - 40 мг/сут). Учитывая плохой естественный прогноз заболевания (прогрессирование ХСН), больному после устранения симптомов декомпенсации показано хирургическое лечение - эндокардотомия.
При наличии выраженной эозинофилии используют кортикостероиды или цитостатики. Для борьбы с сердечной недостаточностью осторожно назначают диуретики, антагонисты альдостерона, β-адреноблокаторы и ингибиторы АПФ. Для профилактики тромбообразования и тромбоэмболий используют антикоагулянты или антиагреганты.
Трансплантация сердца считается единственным радикальным методом лечения при РКМП.
Некоторые исследователи считают, что устранение гиперэозинофилии, особенно у молодых лиц, может предотвратить развитие РКМП.
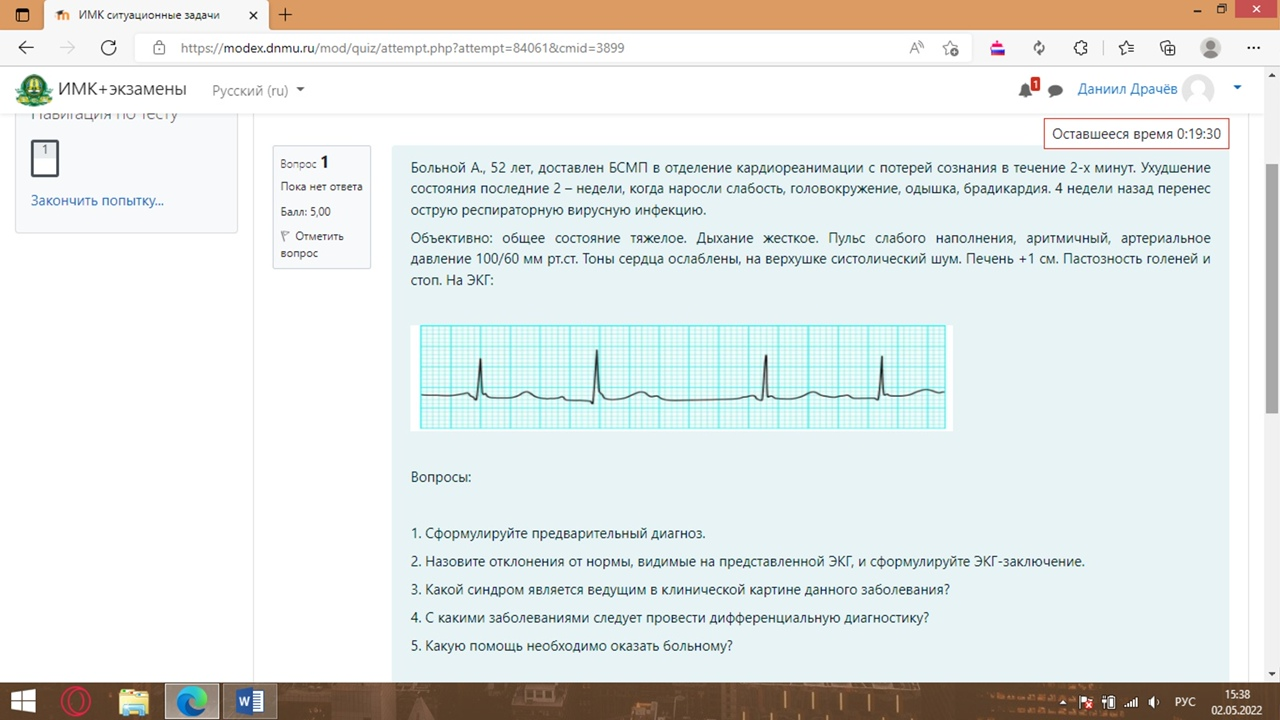
1. Вирусный миокардит, АВ блокада 2 степени Мобиц 1 СН 2б
С-м Морганьи-Адамса-Стокса
2. Ритм синусовый, нерегулярный, ЧСС -?, нарастающее удлинение интервала PQ с последующим одиночным выпадением комплекса QRS, АВ блокада 2 степени Мобиц 1
3. Синдром нарушения проводимости
4. ав блокаду с синоатриальной блокадой, блокированными экстрасистолами из предсердий и атриовентрикулярного соединения и предсердно-желудочковой диссоциацией
Вирусный миокардит с нейроциркуляторной дистонией, ревматической лихорадкой
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА МИОКАРДИТА ИБС Кардиомиопатии Ревматизм Ревматические пороки сердца Гипертоническая болезнь и симптоматические АГ Тиреоидит Анемия
5. внутривенное введение атропина 0,5-1 мл 0,5% р-ра
Препарат |
Дозы, путь введения |
|
||
0,1% раствор атропина сульфата 1 мл |
1 мг внутривенно |
|
||
1% раствор фенилэфрина 1 мл |
1 мл внутривенно капельно |
|
||
0.18% раствор эпинефрина 1 мл |
1 мг внутривенно капельно |
|
||
№ |
Дополнительные |
Количество в сутки |
Длительность применения |
Вероятность применения |
1 |
0.5% раствор допамина 5 мл |
1-2 |
1-2 |
50% |
2 |
0.18% раствор эпинефрина 1 мл |
1 |
1-2 |
50% |
3 |
1% раствор фенилэфрина 1 мл |
1-2 |
1-2 |
50% |
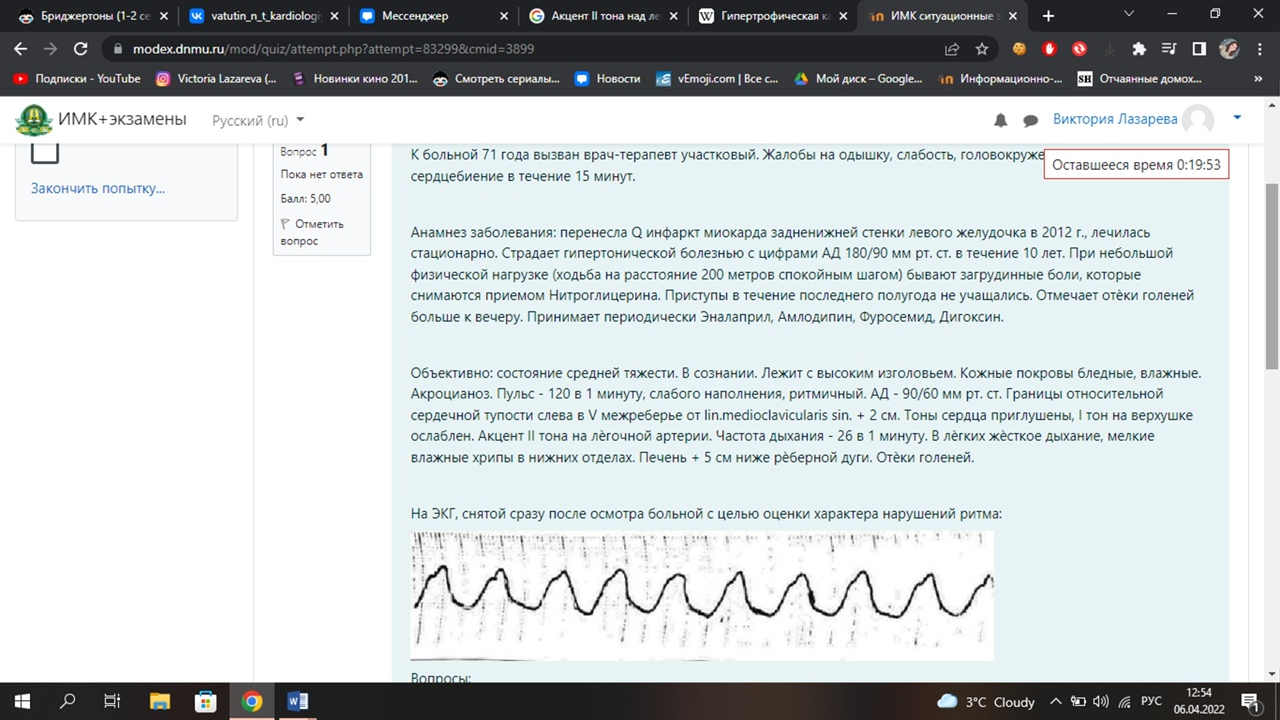
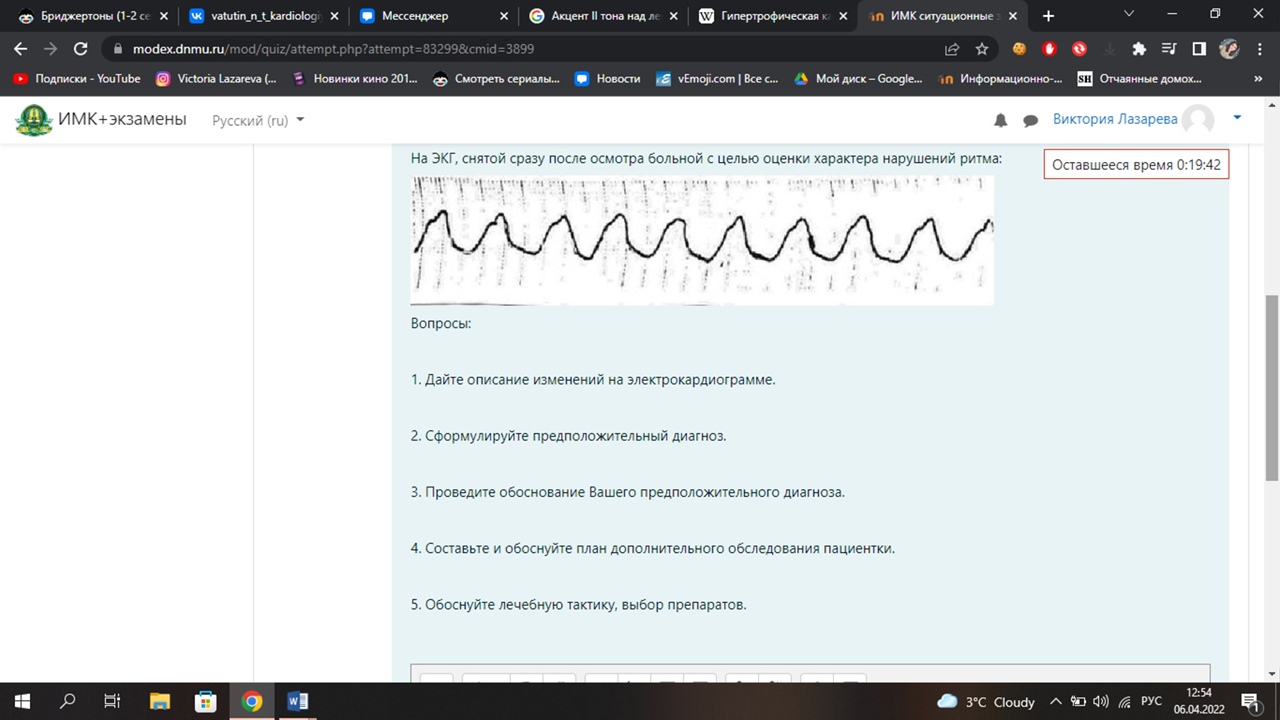
1. Ритм не синусовый, желудочковая тахикардия с широкими комплексами QRS
- частые регулярные и одинаковые по форме и амплитуде волны трепетания, напоминающие синусоидальную кривую
2. ИБС: а/с к/с стенокардия напряжения, постинфарктный кардиосклероз, ФIII, СН 2Б, ГБ 3 степени 3 стадии Риск 4 Желудочковая тахикардия
3. Стенокардия напряжения ФК Ш – на основании данных анамнеза – характерный болевой синдром, выраженное ограничение физической активности (загрудинные боли при ходьбе более 200 м)
Постинфарктный кардиосклероз – по данным анамнеза.
СН 2Б – нарушение гемодинамики по двум кругам кровообращения
ГБ 3 степени 3 стадии Риск 4 – данные анамнеза
Желудочковая тахикардия – по жалобам, данным ЭКГ - частые регулярные и одинаковые по форме и амплитуде волны трепетания, напоминающие синусоидальную кривую
4. Клинический анализ крови · Клинический анализ мочи · Биохимическое исследование крови (билирубин, ACT, АЛТ, креатинин, калий/натрий) · Липидный спектр (общий холестерин, ХЛВП, ХЛНП, триглицериды)- при впервые диагностируемой ЖА. · ЭКГ стандартная 12-канальная. · ХМЭКГ 3- или 12-канальное (суточное или многодневное). · ЭхоКГ трансторакальная · Проба с физической нагрузкой (тредмил-тест/ВЭМ) · ЧПЭФИ. · ВСЭФИ.
5. лидокаин (насыщающая доза 50-100 мг в/в струйно, затем поддерживающая - 2 мг/мин), новокаинамид (500-1000 мг в/в медленно до максимальной дозы в 17 мг/кг)
Амиодарон - 300 мг в/в болюсно, через 5 минут возможно повторное введение 150 мг, после устранения ЖТ/ФЖ-поддерживающая инфузия со скоростью 1 мг/мин в течение первых 6 часов (360 мг за 6 часов), а затем 0,5 мг/мин до конца суток (540 мг за 18 часов), при необходимости — дольше.
Иногда при ЖТ эффективны b-адреноблокаторы, верапамил или сульфат магния.
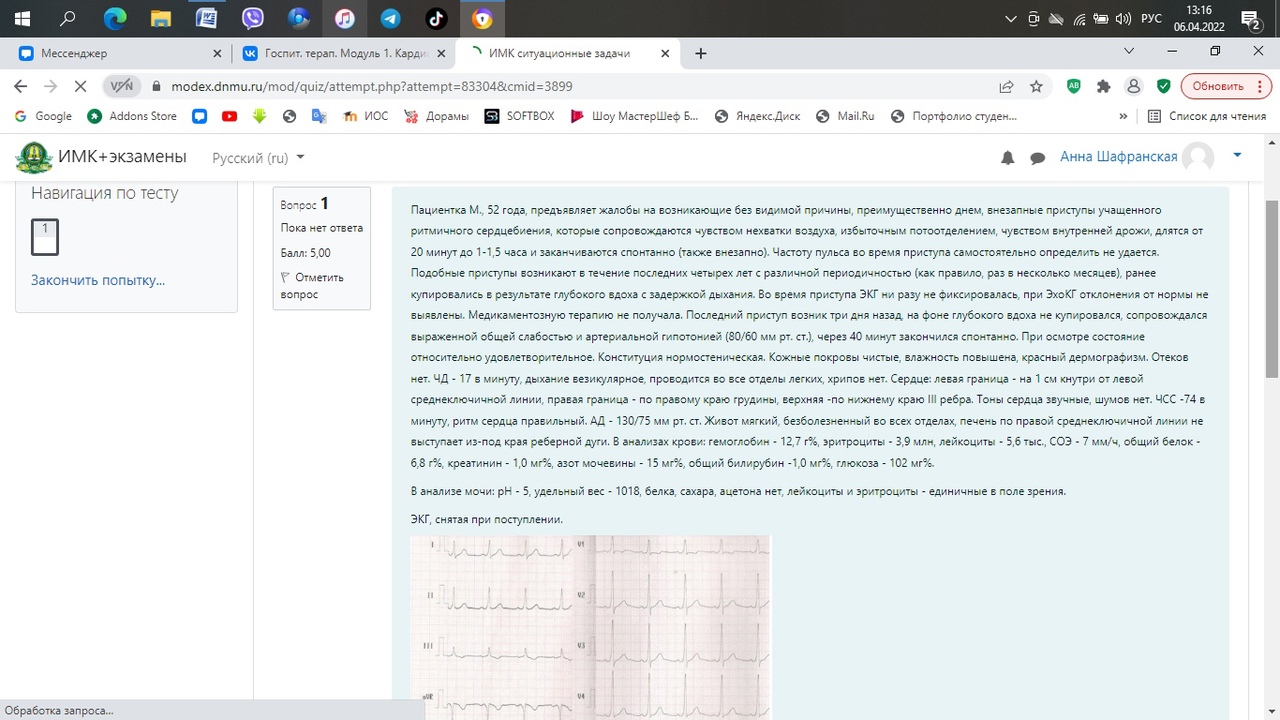
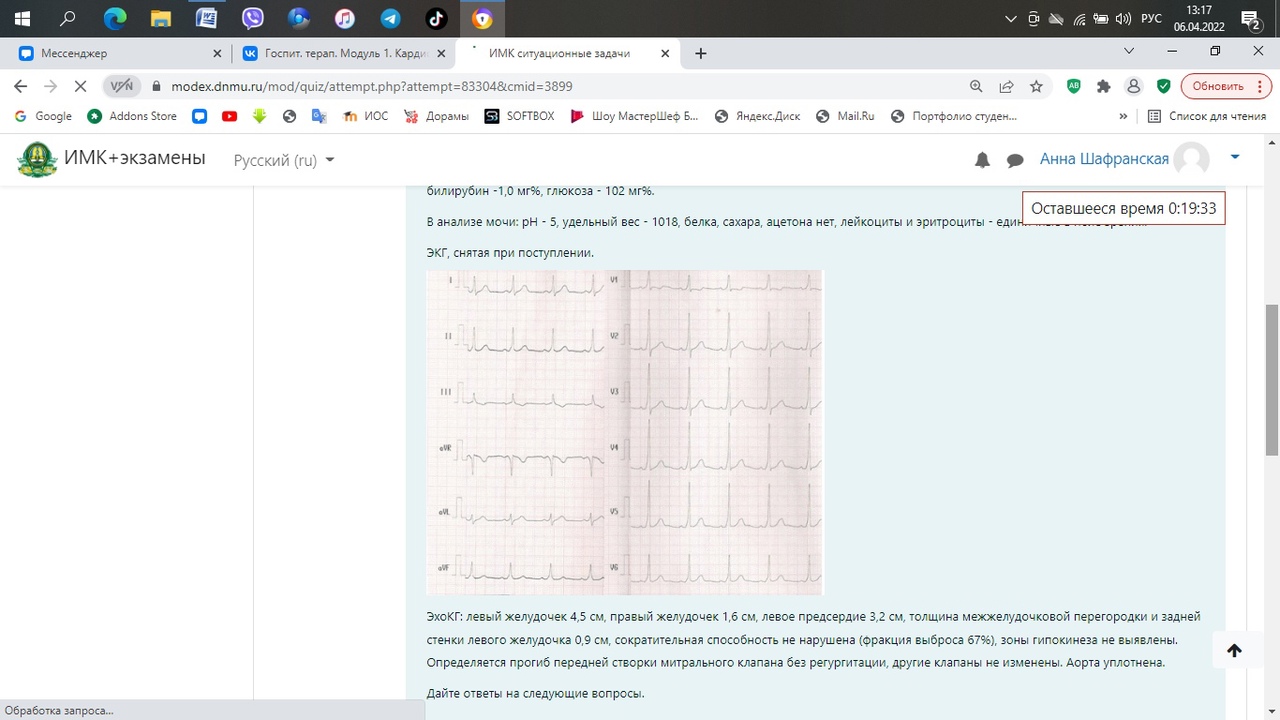
1.Синдром Вольфа-Паркинсона-Уайта
Синдром WPW – врожденная аномалия.
Пучок Кента способствует более быстрому распространению импульса возбуждения с предсердий на желудочки (в обход атриовентрикулярного соединения) и предрасполагает к развитию наджелудочковых тахиаритмий.
2. ЭКГ (стандартная, мониторирование по методу Холтера, нагрузочные пробы, специальные отведения – пищеводное, эндокардиальное)
ЭФИ
Фармакологические пробы (АТФ)
Уровень электролитов, гормонов щитовидной железы, катехоламинов в крови, ЭхоКГ
3. Врожденный вариант - обусловленный наличием дополнительного предсердно-желудочкового пути проведения (пучка Кента).
4. Клинически выраженный синдром WPW (особенно с пароксизмами фибрилляции предсердий, приступами Морганьи-Эдемса-Стокса) требует вмешательства кардиохирурга. Таким больным выполняют катетерную (радиочастотную) деструкцию пучка Кента. При пароксизмах фибрилляции предсердий у пациентов с синдромом WPW применяют новокаинамид (10-12 мг/кг в/в со скоростью 30-50 мг/мин) или электрическую кардиоверсию.
Использовать сердечные гликозиды, аденозин, β-адреноблокаторы или антагонисты кальция (верапамил) в таких случаях нельзя. Эти препараты, блокируя атриовентрикулярную проводимость, в отличие от новокаинамида, могут улучшить «пропускную способность» пучка Кента и перенести фибрилляцию с предсердий на желудочки.

ИБС. Стабильная стенокардия напряжения, III ФК. Кардиосклероз диффузный. Синдром слабости синусового узла. Искусственный водитель ритма (1.09.2009). Синдром Морганьи-Адамса-Стокса, отказ ИВР (25.12.2012). ХСН II А, III ФК.
В лечении - консультация кардиохирурга, исследование сократительной способности миокарда.
В отделение кардиологии поступила больная К., 49 лет, с жалобами на повышение температуры тела до 390 в течении 2 недель, выраженную слабость. В анамнезе с детства врожденный порок сердца – двустворчатый аортальный клапан. Месяц назад при обследовании амбулаторно выявлен вирусный гепатит С. Настоящее заболевание связывает с психо-эмоциональным стрессом – конфликт с мужем. Обьективно: при поступлении: Состояние средней тяжести. Бледная, горячая. Одышка 20 в минуту. При аускультации сердце диастолический шум на аорте и в точке Боткина - Эрба. Ад 120/ 40 мм. рт.ст. В легких везикулярное дыхание. Хрипы не выслушиваются. Живот, мягкий, безболезненный. Печень +2 см. ОАК: НВ -100 г/л; Л-18 *109 ; СОЭ-57 мм/ч: лейкоцитарная формула п12 с56 л 20 м 12. При выполнении ЭХО – КГ: рыхлые подвижные вегетации больших размеров на аортальном клапане Гемокультура: выделен золотистый стафилококк. На 2 день госпитализации у больной возникла резкая боль и онемение правой руки. При осмотре: правая рука холодная, пульс на лучевой артерии не определяется.
Вопросы
Каков предварительный диагноз у пациентки К.
Назначьте схему лечения пациентке К.
Какое осложнение возникло у больной?
Какова тактика ведения возникшего осложнения
Определите прогноз заболевания у данной пациентки
1. Острый стафилококковый вторичный эндокардит, так как у пациентки острое начало заболевание, выделение из крови золотистого стафилококка, выявление на эхо-кг подвижных вегетаций
2. Оксациллин 2 г через каждые 4 часа в\в, гентамицин 80 мг через каждые 12 часов в\в. Так как у пациентки К. острое течение заболевания с неблагоприятным прогнозом, необходима консультация сердечно-сосудистого хирурга для решения вопроса о срочной санации сердца
3. Артериальная тромбоэмболия в правую плечевую артерию
4. Экстренная тромбэктомия. Наличие тромбоэмболии является абсолютным показание к оперативному лечению, которое должна быть проведена в экстренном порядке во избежание повторных осложнений
5. Наличие по данным эхо-кг: рыхлых подвижных вегетаций, острое начало заболевания, с детства врожденный порок сердца – двустворчатый аортальный клапан, наличие осложнения-формирует неблагоприятный прогноз заболевания у данной пациентки